"Il est plus important de connaître le malade que la maladie dont il souffre." Hippocrate
"La force qui est en chacun de nous est notre plus grand médecin." Hippocrate

"La force qui est en chacun de nous est notre plus grand médecin." Hippocrate
"Les émotions façonnent la relation entre patients et soignants. Elles influent sur la compréhension des diagnostics, la perception du service rendu, ou encore la résilience. " Judith Partouche-Sebban ( The Conversation)

Tarantini G, Fraccaro C, Porzionato A, Van Mieghem N, Treede H, Shammas N, Szerlip M, Thourani V, Gerosa G, Marchese A, Speziale G, Ludes B, Pollak S, Vanezis P, Ferrara SD. Informed Consent and Shared Decision-Making in Modern Medicine: Case-Based Approach, Current Gaps and Practical Proposal
https://www.sciencedirect.com/science/article/pii/S0002914925000396
Article en libre accès
Les progrès de la médecine personnalisée et de la biologie des systèmes ont introduit des modèles probabilistes et la détection d'erreurs dans les soins cardiovasculaires, contribuant ainsi à la prévention des maladies et à la planification des interventions.
Consentement éclairé et prise de décision partagée en médecine moderne : approche par cas, lacunes actuelles et propositions pratiques
Am J Cardiol. 2025 Apr 15;241:77-83. doi: 10.1016/j.amjcard.2025.01.015. Epub 2025 Jan 25. PMID: 39870321.https://www.sciencedirect.com/science/article/pii/S0002914925000396
Article en libre accès
Les progrès de la médecine personnalisée et de la biologie des systèmes ont introduit des modèles probabilistes et la détection d'erreurs dans les soins cardiovasculaires, contribuant ainsi à la prévention des maladies et à la planification des interventions.
Mais leur application clinique rencontre des freins culturelles, techniques et méthodologiques.
L'autonomie du patient demeure essentielle, et la décision partagée (DP) prend une importance croissante dans la gestion des options de traitement cardiovasculaire complexes.
Une DP efficace repose sur la collaboration entre les professionnels de santé et les patients, guidée par les principes de la médecine P5, qui associent des considérations psycho-cognitives à des soins prédictifs, personnalisés, préventifs et participatifs. Nous proposons ici une méthodologie en trois étapes pour la mise en œuvre de la DP et l'amélioration du recueil du consentement en soins cardiovasculaires. Cette approche met l'accent sur l'engagement personnalisé du patient et la nécessité de processus de consentement clairs et complets.
Elle identifie et comble d'importantes lacunes dans les pratiques actuelles, notamment la complexité du langage utilisé pour le consentement, la dispersion de l'information et les besoins spécifiques des populations vulnérables. Des questions de responsabilité médicale peuvent se poser en cas d'absence de consentement ou de consentement invalide en raison d'informations insuffisantes ou erronées. Les lignes directrices internationales relatives aux méthodes médico-légales de constatation et aux critères d'évaluation sont présentées.
En conclusion, l'article propose des solutions pratiques, notamment l'utilisation de l'intelligence artificielle (IA) pour améliorer la prise de décision et le conseil aux patients, ainsi que des stratégies pour garantir que les processus de consentement soient à la fois complets, juridiquement solides et respectueux de l'autonomie de l'individu.
SYNTHESES NOTE BOOK LM
Cet article scientifique explore l'évolution du consentement éclairé vers un modèle de prise de décision partagée au sein de la cardiologie moderne. Les auteurs proposent une méthode structurée en trois étapes, impliquant une évaluation multidisciplinaire par la « Heart Team », un dialogue pédagogique approfondi et une signature protocolaire du consentement. Le texte identifie des lacunes majeures dans les pratiques actuelles, notamment la complexité du langage médical et le manque de prise en compte des populations vulnérables. Pour y remédier, l'usage de l'intelligence artificielle et d'outils visuels est suggéré afin d'améliorer la compréhension des patients. Enfin, l'étude souligne les implications médico-légales cruciales liées à la validité du consentement pour protéger tant l'autonomie du malade que la responsabilité du médecin.
La décision partagée se décline en plusieurs cas.
* Décision partagée entre le médecin et le patient.
* Décision partagée entre experts type RCP afin de prendre une décision collégiale.
Arrêtons-nous sur "le colloque singulier" : un médecin, un patient et souvent un membre de la famille. C'est un temps important pour expliquer au patient son affection et ses conséquences, il s'agit d'une information. Ensuite, si un nouveau traitement est décidé dans le cadre d'une affection chronique, il faut demander au patient s'il est d'accord pour prendre tel ou tel traitement. Trop souvent, le temps là est "zappé". De nombreux patients ne savent pas, par exemple, que la rivaroxaban ou l'apixaban sont des anticoagulants et pourquoi ils ont été prescrits !
Le dialogue médecin / patient a tendance à se réduire, voire il est inexistant. C'est une faute médicale caractérisée. Il s'agit d'une "miniRCP" à 2 ou 3 , c'est un temps majeur de l'exercice de la médecine.
En cas de chirurgie mineure ou majeure, la décision partagée doit être et c'est évident très importante.
L'éthique doit être au premier plan en matière de décision partagée.
L'IA pourrait s'avérer utile pour argumenter et dialoguer avec le patient.
Le DIALOGUE MEDECIN/PATIENT reste la base de la consultation et de toutes les décisions qui suivront.

REFERENCE
Dossier coordonné par
Dominique Grimaud
Professeur émérite d’anesthésie et réanimation, ancien
président de l’Espace éthique azuréen (CHU de Nice) et
du département d’éthique et sciences humaines de la
faculté de médecine de Nice, ancien membre du HCSP
Isabelle Erny
Juriste à la Direction générale de la santé, Division droits,
éthique et appui juridique, et ancienne présidente du CDBI
(Comité directeur pour la bioéthique)


L'autonomie du patient demeure essentielle, et la décision partagée (DP) prend une importance croissante dans la gestion des options de traitement cardiovasculaire complexes.
Une DP efficace repose sur la collaboration entre les professionnels de santé et les patients, guidée par les principes de la médecine P5, qui associent des considérations psycho-cognitives à des soins prédictifs, personnalisés, préventifs et participatifs. Nous proposons ici une méthodologie en trois étapes pour la mise en œuvre de la DP et l'amélioration du recueil du consentement en soins cardiovasculaires. Cette approche met l'accent sur l'engagement personnalisé du patient et la nécessité de processus de consentement clairs et complets.
Elle identifie et comble d'importantes lacunes dans les pratiques actuelles, notamment la complexité du langage utilisé pour le consentement, la dispersion de l'information et les besoins spécifiques des populations vulnérables. Des questions de responsabilité médicale peuvent se poser en cas d'absence de consentement ou de consentement invalide en raison d'informations insuffisantes ou erronées. Les lignes directrices internationales relatives aux méthodes médico-légales de constatation et aux critères d'évaluation sont présentées.
En conclusion, l'article propose des solutions pratiques, notamment l'utilisation de l'intelligence artificielle (IA) pour améliorer la prise de décision et le conseil aux patients, ainsi que des stratégies pour garantir que les processus de consentement soient à la fois complets, juridiquement solides et respectueux de l'autonomie de l'individu.
SYNTHESES NOTE BOOK LM
Cet article scientifique explore l'évolution du consentement éclairé vers un modèle de prise de décision partagée au sein de la cardiologie moderne. Les auteurs proposent une méthode structurée en trois étapes, impliquant une évaluation multidisciplinaire par la « Heart Team », un dialogue pédagogique approfondi et une signature protocolaire du consentement. Le texte identifie des lacunes majeures dans les pratiques actuelles, notamment la complexité du langage médical et le manque de prise en compte des populations vulnérables. Pour y remédier, l'usage de l'intelligence artificielle et d'outils visuels est suggéré afin d'améliorer la compréhension des patients. Enfin, l'étude souligne les implications médico-légales cruciales liées à la validité du consentement pour protéger tant l'autonomie du malade que la responsabilité du médecin.

Comment l'intelligence artificielle peut-elle assister la Heart Team dans ses décisions ?
L'intelligence artificielle (IA) peut assister la Heart Team à plusieurs niveaux dans ses prises de décision et la gestion des soins, bien qu'elle doive rester un outil de soutien. Voici les principales façons dont l'IA intervient :
- * Personnalisation et prédiction : L'IA améliore la prise de décision en fournissant des plans de traitement personnalisés et une stratification précise des risques. Elle offre également un soutien en temps réel grâce à des analyses prédictives.
- * Planification des procédures et imagerie : Elle joue un rôle crucial dans la planification des interventions en offrant des mesures précises et une interprétation avancée des images, ce qui vient étayer les décisions cliniques.
- * Optimisation du travail d'équipe : L'IA permet d'optimiser le flux de travail en automatisant l'analyse des données et en facilitant la communication entre les différents membres de la Heart Team.
- * Conseil et suivi des patients : pour accompagner les patients, l'IA permet de créer des outils éducatifs sur mesure et des modèles prédictifs qui les aident à mieux comprendre les résultats attendus de leurs traitements. Elle facilite également les consultations virtuelles et le suivi des patients en temps réel dans le cadre de la télémédecine.
* Limites et rôle de l'expertise humaine : Les sources soulignent qu'il est essentiel de considérer l'IA uniquement comme un outil d'assistance complémentaire et non comme le seul décideur En effet, l'utilisation de l'IA présente certains inconvénients, tels que le manque de confiance et la difficulté pour les patients et les médecins d'interpréter ses algorithmes.
Bien que l'IA puisse servir d'outil de premier niveau, ses prédictions et résultats doivent impérativement être validés et contextualisés par la Heart Team. Seule l'équipe médicale possède l'expertise clinique nécessaire pour formuler des jugements nuancés et assumer la responsabilité finale des soins apportés aux patients.
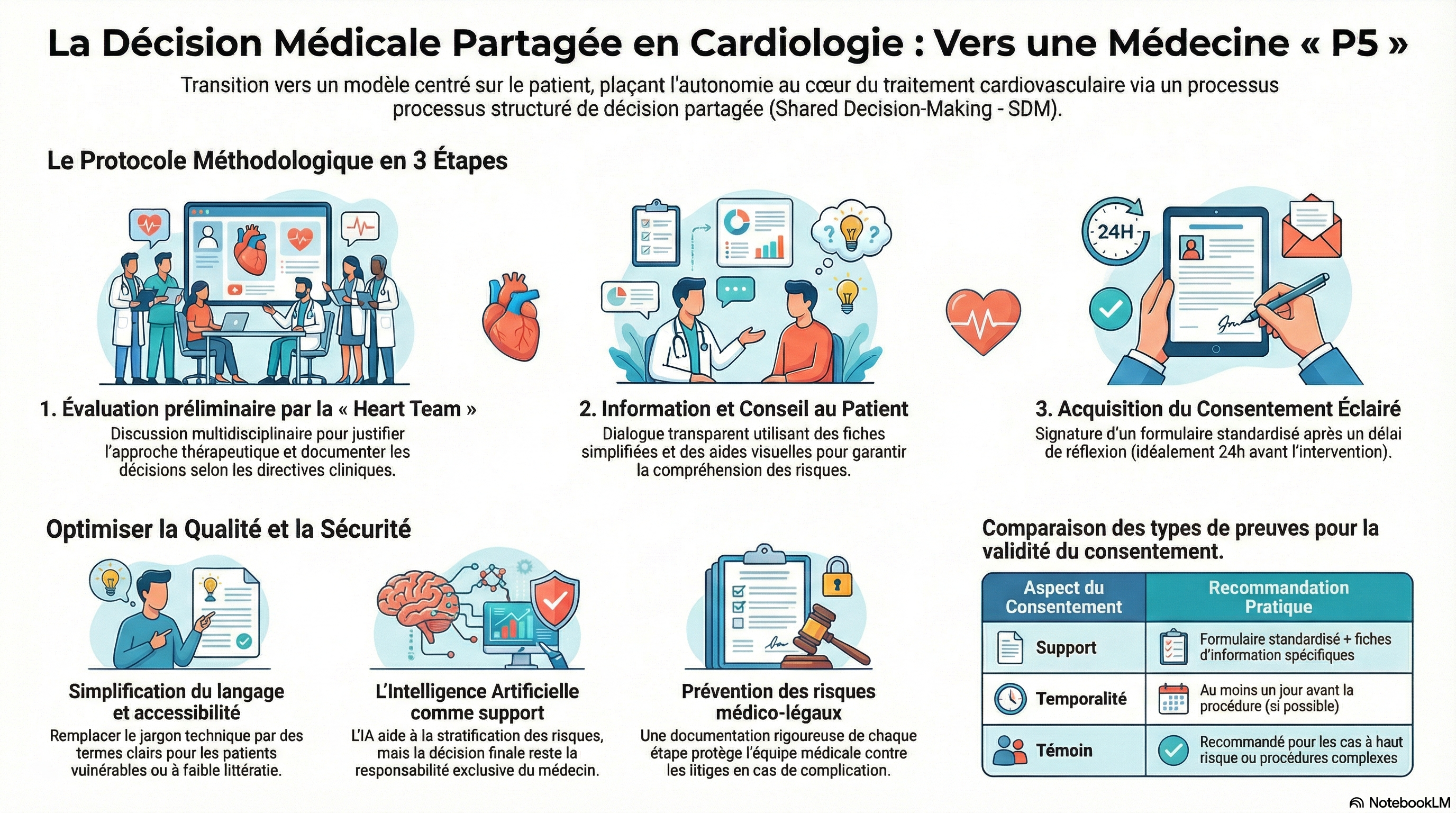
Étape 1 : Évaluation préliminaire par l'équipe de cardiologie
Identification du problème : examiner les tests diagnostiques et confirmer l’indication médicale de l’intervention.
Le processus décisionnel relatif aux interventions cardiaques structurelles débute par une évaluation complète réalisée par l’équipe multidisciplinaire de cardiologie (Heart Team), composée de cardiologues cliniciens, de cardiologues interventionnels, de chirurgiens cardiothoraciques , de radiologues, d’anesthésiologistes et de tout autre professionnel de santé dont la présence est adaptée aux besoins du patient (8). L’équipe multidisciplinaire doit examiner en détail plusieurs aspects critiques lors de la planification des soins .
Moment opportun : déterminer le moment approprié de l’intervention afin d’optimiser les résultats pour le patient.
Justification de l’approche thérapeutique : justifiez l’approche thérapeutique choisie, qu’elle soit chirurgicale ou par cathétérisme, en privilégiant la standardisation et l’objectivité.
| Considérations juridiques : Lors des discussions de l’équipe multidisciplinaire de cardiologie, il est essentiel de documenter l’intégralité du processus décisionnel, y compris les opinions divergentes, afin de démontrer que tous les points de vue ont été examinés avec soin. Si l’équipe décide de s’écarter des recommandations cliniques établies, une justification claire doit être fournie, exposant les raisons du choix de l’approche. Bien que les recommandations cliniques ne constituent pas la seule source d’établissement d’une norme de soins, il est important d’avoir une discussion franche avec le patient sur les recommandations en vigueur et sur les raisons pour lesquelles elles ne sont pas suivies. Il est important de consigner les avantages et les inconvénients de cette approche dans le dossier médical. La standardisation du processus de documentation garantit la cohérence et la transparence médico-légale, protégeant ainsi les soignants participant à ces équipes multidisciplinaires contre d’éventuelles poursuites judiciaires. |
|---|
Étape 2 : Information et conseils aux patients
Après avoir identifié les options thérapeutiques les plus appropriées et les alternatives possibles, l'équipe de cardiologie entame un dialogue informatif afin de fournir aux patients et à leurs proches des informations complètes sur les traitements disponibles et le bien-fondé de la stratégie thérapeutique choisie. Durant ce processus d'information, l'équipe de cardiologie doit apporter le soutien nécessaire à chaque personne et s'abstenir de toute communication dogmatique qui pourrait entraver un dialogue équilibré et d'égal à égal.
Soulignant l’importance d’éviter toute conclusion prématurée, l’équipe accompagne les patients durant la phase de réflexion, les incitant à ne pas renoncer à leur pouvoir de décision avant d’avoir reçu toutes les informations nécessaires. Ces informations peuvent être communiquées par différents moyens, tels que :
-
Fiches d'information écrites (génériques et/ou spécifiques au patient).
Consultations en face à face à la clinique.
Ressources électroniques.
Les fiches d'information doivent comporter une partie générale présentant les avantages et les inconvénients du remplacement valvulaire aortique chirurgical et par cathéter , et une partie personnalisée détaillant les avantages et les inconvénients en fonction de la situation du patient. À l'issue de cette étape, il est primordial de s'assurer que le patient a bien compris les risques, les bénéfices et les alternatives potentiels associés à chaque traitement. Si nécessaire, un professionnel spécialisé (psychologue, psychiatre, médecin légiste) peut être consulté afin de confirmer la compréhension du patient.
Il existe des conditions particulières qui nécessitent des précisions supplémentaires, telles que l'utilisation de techniques ou de dispositifs non approuvés ou hors indication, ou si l'intervention chirurgicale/transcathéter sera réalisée dans le cadre d'une étude de recherche clinique (cet aspect doit être détaillé en détail dans la fiche d'information).
Enfin, dans de rares cas, le médecin peut omettre de communiquer certaines informations au patient lorsque cela risque de nuire à sa santé. Ce privilège thérapeutique ne saurait toutefois justifier la dissimulation d'informations par crainte que le patient refuse le traitement en raison des risques encourus.
| Considérations juridiques : informer correctement le patient est crucial pour des raisons à la fois juridiques et éthiques, afin de protéger ses droits et les responsabilités du professionnel de santé. Sur le plan juridique, il est essentiel de s’assurer que le patient comprenne pleinement son diagnostic, les options de traitement, ainsi que les risques et les bénéfices associés, présentés de manière objective et claire. Ce processus doit être rigoureusement documenté, en indiquant qui a fourni l’information, quand elle a été donnée et comment la compréhension du patient a été évaluée. Le recours à des interprètes, à des témoins (proches, amis, professionnels désignés…) ou à des supports écrits peut s’avérer important pour garantir que le patient soit véritablement informé. Ces mesures protègent à la fois le droit du patient à prendre des décisions éclairées et l’engagement du professionnel de santé envers des soins transparents et éthiques, réduisant ainsi le risque de malentendus et de litiges . |
|---|
Étape 3 : Processus de décision partagée et obtention du consentement
Cette approche centrée sur le patient implique activement ce dernier dans la prise de décision, en privilégiant l'autonomie afin d'optimiser les résultats cliniques et le bien-être. Le consentement éclairé constitue un cadre essentiel à la collaboration entre les patients et les professionnels de santé. En respectant les valeurs individuelles, notamment les croyances culturelles et religieuses, les soins sont personnalisés, ce qui améliore la satisfaction et l'observance du traitement. Cette approche favorise une communication continue pour garantir que les décisions soient conformes aux préférences du patient . Durant cette phase, les règles suivantes sont recommandées :
Le consentement doit être obtenu au moyen d'un formulaire de consentement standardisé . Si possible, un témoin majeur devrait être présent lors de la signature du formulaire par le patient ; ce dernier devra également le signer. La présence d'un témoin lors du consentement éclairé n'est pas obligatoire, mais elle est recommandée dans les cas à haut risque.
Le cas échéant, l'enregistrement vidéo des réunions d'information et de l'obtention du consentement peut s'avérer approprié. L'enregistrement vidéo ou audio est préférable pour obtenir le consentement d'un mandataire désigné qui n'est pas présent physiquement et ne peut donc pas signer le document.
Le consentement doit être obtenu dans un délai précis : si possible, à un moment différent de la phase d’information (afin de permettre aux patients de rechercher activement et de manière autonome des informations complémentaires) et à l’avance (au moins un jour avant, si possible) de l’intervention chirurgicale ou chirurgicale. Les exigences légales pouvant varier d’un pays à l’autre, ce délai doit être évalué en fonction de la réglementation locale. En cas de modification significative de l’état clinique du patient après l’obtention des informations et du consentement, ces procédures peuvent être répétées. Les patients ont le droit de poser des questions supplémentaires au cours du suivi clinique et de retirer leur consentement à tout moment. L’obtention des informations et du consentement est un processus itératif.
Les prestataires de soins de santé doivent respecter le droit du patient de prendre des décisions concernant ses propres soins de santé en fonction de ses valeurs et objectifs individuels ( respect de l'autonomie du patient ).
L’autonomie du patient doit être contrebalancée par le respect du professionnalisme du professionnel de santé, qui ne peut être contraint d’effectuer un acte incorrect ou non indiqué ( respect du professionnalisme du professionnel de santé ).
Le personnel hospitalier doit recevoir une formation spécifique et avoir suivi une série de procédures pour l'acquisition d'informations et de consentement.
En cas d' incapacité d'un patient l'empêchant de comprendre les informations médicales ou de donner son consentement, un mandataire autorisé ou un représentant légal (généralement un membre de la famille) doit consentir en son nom. Le représentant légal peut participer à la prise de décision concernant les alternatives chirurgicales ou interventionnelles comparables, mais ne peut généralement pas refuser le consentement pour les interventions vitales. Si le patient recouvre sa capacité de consentir, la procédure d'information et de recueil du consentement doit être répétée pour la poursuite du traitement. Un traitement ne peut être administré sans consentement qu'en cas d'urgence .
| Considérations juridiques : Le consentement doit être obtenu par un professionnel de santé habilité après que le patient ait été pleinement informé et qu’un délai de réflexion suffisant lui ait été accordé. La procédure doit être dûment documentée à l’aide de formulaires de consentement standardisés. L’utilisation de dossiers numériques et d’enregistrements vidéo, bien que non obligatoire, peut servir de preuve en cas de litige, démontrant ainsi que le consentement a été dûment obtenu. Il est important d’obtenir l’autorisation du patient avant tout enregistrement. La présence d’un témoin est recommandée, notamment dans les cas à haut risque, mais n’est généralement pas obligatoire. Les patients doivent être informés de leur droit de retirer leur consentement à tout moment avant l’intervention. Si l’état du patient évolue, son consentement doit être renouvelé et le délai de consentement par rapport à l’intervention doit être mis à jour. Ces étapes garantissent un consentement pleinement éclairé, libre et éclairé . |
|---|
Commentaires
La décision partagée se décline en plusieurs cas.
* Décision partagée entre le médecin et le patient.
* Décision partagée entre experts type RCP afin de prendre une décision collégiale.
Arrêtons-nous sur "le colloque singulier" : un médecin, un patient et souvent un membre de la famille. C'est un temps important pour expliquer au patient son affection et ses conséquences, il s'agit d'une information. Ensuite, si un nouveau traitement est décidé dans le cadre d'une affection chronique, il faut demander au patient s'il est d'accord pour prendre tel ou tel traitement. Trop souvent, le temps là est "zappé". De nombreux patients ne savent pas, par exemple, que la rivaroxaban ou l'apixaban sont des anticoagulants et pourquoi ils ont été prescrits !
Le dialogue médecin / patient a tendance à se réduire, voire il est inexistant. C'est une faute médicale caractérisée. Il s'agit d'une "miniRCP" à 2 ou 3 , c'est un temps majeur de l'exercice de la médecine.
En cas de chirurgie mineure ou majeure, la décision partagée doit être et c'est évident très importante.
L'éthique doit être au premier plan en matière de décision partagée.
L'IA pourrait s'avérer utile pour argumenter et dialoguer avec le patient.
Le DIALOGUE MEDECIN/PATIENT reste la base de la consultation et de toutes les décisions qui suivront.

REFERENCE
Dossier coordonné par
Dominique Grimaud
Professeur émérite d’anesthésie et réanimation, ancien
président de l’Espace éthique azuréen (CHU de Nice) et
du département d’éthique et sciences humaines de la
faculté de médecine de Nice, ancien membre du HCSP
Isabelle Erny
Juriste à la Direction générale de la santé, Division droits,
éthique et appui juridique, et ancienne présidente du CDBI
(Comité directeur pour la bioéthique)
Recommandation, Obligation et Consentement en Santé : Enjeux Éthiques et Juridiques
Ce document de synthèse examine l'équilibre complexe entre l'autonomie individuelle, exprimée par le consentement libre et éclairé, et les impératifs de santé publique fondés sur la solidarité et l'obligation. Historiquement passée d'un modèle paternaliste à une "démocratie sanitaire", la médecine moderne se heurte aujourd'hui à de nouveaux défis : la défiance vaccinale, la complexité technique de l'information médicale, et l'émergence du Big Data et de la génomique. L'analyse souligne que si le consentement demeure la pierre angulaire de la relation médecin-patient, l'obligation (notamment vaccinale) et le suivi des risques collectifs restent des outils indispensables pour protéger les plus vulnérables et garantir l'équité sociale.
--------------------------------------------------------------------------------
I. Les Piliers de l'Action en Santé : Définitions et Cadres
L'architecture des soins repose sur trois notions distinctes dont les frontières sont parfois renégociées par l'évolution législative :
- La Recommandation : Suggestions fortes basées sur des protocoles de "bonnes pratiques" et des consensus scientifiques (HAS, sociétés savantes). Elle vise à orienter sans contraindre, respectant l'autonomie du citoyen tout en le guidant pour son bien et celui de la société.
- L'Obligation : Mesure imposée par les pouvoirs publics, susceptible de sanctions. Elle vise à protéger et harmoniser, s'appliquant sans discussion pour le bénéfice de la collectivité (ex: vaccination, soins psychiatriques sous contrainte).
- Le Consentement : Autorisation autonome d'un individu acceptant une intervention. Il doit être libre (sans pression) et éclairé (basé sur une information compréhensible).
Évolution Historique et Législative en France
Le passage de l'objet de soins au sujet de soins s'est structuré autour de textes majeurs :
- Code de Nuremberg (1947) : Définit le consentement volontaire comme "absolument essentiel" suite aux expérimentations nazies.
- Lois de Bioéthique (1994) : Consacrent l'inviolabilité du corps humain et la nécessité du consentement préalable (Art. 16-3 du Code civil).
- Loi du 4 mars 2002 (Loi Kouchner) : Transforme les obligations déontologiques des médecins en véritables droits pour les patients, instaurant une relation plus égalitaire.
- Loi Claeys-Leonetti (2016) : Renforce le droit au refus de soins, supprimant l'obligation pour le médecin de "tout mettre en œuvre pour convaincre" le patient.
--------------------------------------------------------------------------------
II. Le Consentement à l'Épreuve de la Pratique
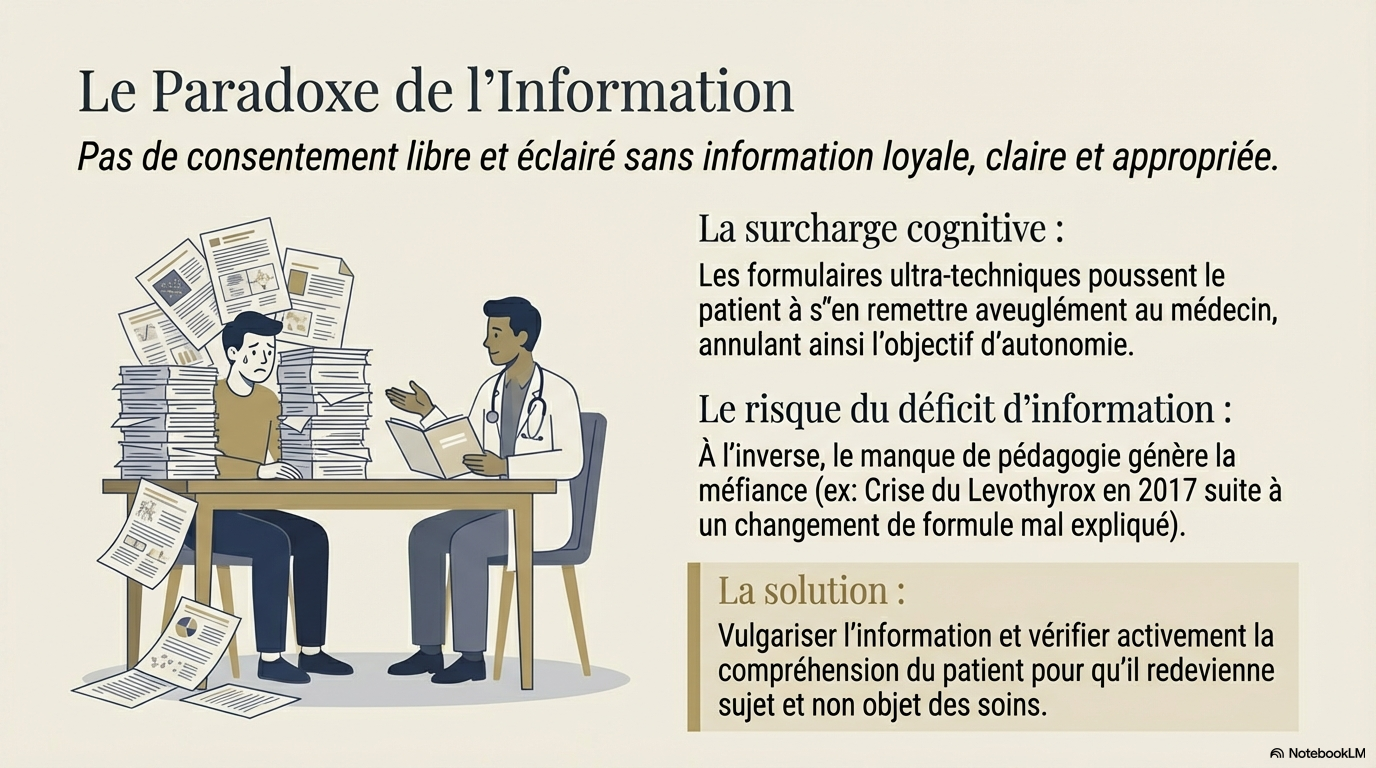
Le Paradoxe de l'Information
L'information est le vecteur de la liberté, mais sa technicité croissante crée un obstacle. Le document identifie un risque de "confiance aveugle" face à une information trop complexe ou, à l'inverse, de perte de confiance face à une absence de transparence (ex: crise du Levothyrox en 2017).
Le Consentement Présumé : L'Exemple du Don d'Organes
En France (Loi Caillavet de 1976, renforcée en 2016), toute personne est présumée donneuse d'organes post-mortem sauf opposition exprimée. Ce régime concilie le besoin vital de greffons et la liberté individuelle, bien qu'il soulève des questions éthiques sur la réalité de l'adhésion du défunt.
Les Exceptions au Consentement
Le droit au consentement n'est pas absolu et s'efface devant :
- L'urgence vitale : Lorsque l'état du patient empêche l'expression de sa volonté.
- La protection de tiers : Risque de contamination ou de péril imminent en psychiatrie.
- Les décisions de justice : Injonctions de soins pour toxicomanes ou délinquants sexuels.
--------------------------------------------------------------------------------
III. La Problématique de la Vaccination : Entre Adhésion et Contrainte
L'Extension de l'Obligation en 2018
Passant de 3 à 11 vaccins obligatoires pour les nourrissons, la loi de 2018 marque une rupture. Cette décision fait suite à une baisse de la couverture vaccinale due à une perte de "mémoire des risques" (maladies devenues rares grâce au vaccin) et à la montée du vaccino-scepticisme.
Données d'impact (Mai 2018 vs Mai 2017) :
- Gain de 5,5 % de couverture pour la 1re dose hexavalente chez les nourrissons nés en 2018.
- Augmentation de la couverture pour des vaccins non soumis à l'obligation (ex: méningocoque C, +5,6 %).
Les Causes de la Défiance
Le "vaccino-scepticisme" est analysé non pas comme un obscurantisme pur, mais comme un produit de :
- L'individualisme éduqué : Le sentiment que "ma santé est mon affaire" au détriment de la solidarité collective.
- Les scandales sanitaires passés : Sang contaminé, Médiator, amiante, qui ont érodé la confiance en l'expertise publique.
- Biais cognitifs : Heuristique de disponibilité (peur des accidents médiatisés), ignorance des probabilités, et croyance en la "bienveillance de la nature".
--------------------------------------------------------------------------------
IV. Analyse des Refus de Soins
Le refus est un droit constitutionnel, mais ses motivations sont diverses et nécessitent une approche médicale adaptée.
|
Catégorie
|
Description / Motivations
|
Approche Recommandée
|
|---|---|---|
|
Crainte des soins
|
Peur de la douleur, méfiance envers "la chimie" ou l'industrie pharmaceutique.
|
Information pédagogique, écoute bienveillante.
|
|
Sentiment d'invulnérabilité
|
Optimisme excessif, déni de la maladie ("c'est pour les autres").
|
Position claire, assurer la disponibilité future.
|
|
Auto-agressivité
|
Culpabilité inconsciente, dépression, perte du goût de vivre.
|
Traiter l'état dépressif avant les soins somatiques.
|
|
Précarité
|
Syndrome d'auto-exclusion, indifférence au futur, extinction de l'affectivité.
|
"Naviguer" entre ingérence et attente, rétablir la confiance.
|
Note critique : Le document dénonce le "scandale éthique" du refus de soins par certains médecins libéraux envers les bénéficiaires de la CMU ou de l'AME, pratique discriminatoire interdite.
--------------------------------------------------------------------------------
V. Défis Éthiques dans les Domaines Spécialisés
Psychiatrie : De l'Enfermement aux Droits du Patient
L'histoire de la psychiatrie montre une transition lente de la "crainte que les fous inspirent" (Loi de 1838) vers une protection judiciaire rigoureuse. Depuis 2011, le Juge des Libertés et de la Détention (JLD) contrôle obligatoirement l'hospitalisation complète avant le 12e jour. L'isolement et la contention sont désormais définis comme des pratiques de "dernier recours" (Loi de 2016).
Médecine Génomique et Big Data
L'avènement du séquençage à haut débit pose deux problèmes majeurs :
- Les découvertes incidentes : Trouver des mutations non recherchées initialement. Faut-il un consentement a priori pour tout découvrir ?
- La lignée génétique : L'information d'un individu impacte sa parentèle. Le "devoir de savoir" de la famille entre en conflit avec le "droit de ne pas savoir".
Recherche Clinique
L'éthique de la recherche est marquée par des tragédies comme l'étude de Tuskegee (1932-1972), où des Afro-Américains syphilitiques furent laissés sans traitement à leur insu. Aujourd'hui, le consentement doit prévenir les conflits d'intérêts entre chercheurs et firmes pharmaceutiques, tout en évitant le piège du "risque zéro" qui paralyserait l'innovation.
--------------------------------------------------------------------------------
VI. Enseignements des Crises Épidémiques
L'analyse oppose deux modèles de gestion de crise :
- Le Modèle Maximaliste (Grippe H1N1, 2009) : Critiqué pour son coût (800 millions d'euros gaspillés), la suspicion de conflits d'intérêts avec les laboratoires et une surréaction perçue comme politique.
- Le Modèle du "Care" (Ebola au Sénégal, 2014) : Plutôt qu'une quarantaine autoritaire générant peur et fuite, le Sénégal a privilégié le "suivi des personnes contacts". Basé sur l'adhésion, un soutien psychologique, nutritionnel et financier, ce modèle a prouvé qu'une approche respectueuse des droits humains favorise l'observance sanitaire.
Conclusion : Vers une Justice de Solidarité
En période de pandémie, le CCNE suggère que l'autonomie individuelle "devrait s'effacer au nom de l'exigence de solidarité". Toutefois, cela doit rester une mesure exceptionnelle : l'urgence sanitaire ne doit jamais justifier le sacrifice de la dignité humaine sur "l'autel du bien collectif". La relation médecin-patient évolue ainsi vers une "co-construction" où la confiance doit primer sur la force.
Expliquez les différences entre recommandation, obligation et consentement en santé.
Les notions de recommandation, d'obligation et de consentement définissent la manière dont s'articulent la liberté individuelle et les impératifs de santé publique. Voici leurs principales différences :
- La recommandation : une incitation sans contrainte Les recommandations sont des « suggestions fortes à observer, sans obligation, établies sur une information simple mais argumentée » .Lorsqu'elles s'adressent aux professionnels de santé, elles visent à orienter leurs comportements vers des protocoles de « bonnes pratiques » validés scientifiquement. Lorsqu'elles sont destinées à la population, elles fournissent des conseils d'hygiène de vie et de prévention pour préserver la santé des individus et de leur entourage . Bien qu'elles visent le bien commun, elles n'imposent aucune obligation de suivi et accompagnent chaque citoyen dans l'exercice de son autonomie.
- L'obligation : une contrainte dans l'intérêt collectif Contrairement à la recommandation, « l'obligation, par définition, ne se discute pas, elle s'applique » et peut être assortie de sanctions. Instaurée par les pouvoirs publics, elle impose aux individus d'agir ou de ne pas agir afin de les protéger et d'harmoniser la société. L'obligation fait primer la protection de la santé collective sur le respect de la volonté individuelle. Les obligations vaccinales (pour éradiquer des maladies très contagieuses) ou les obligations de soins imposées par des instances médico-judiciaires (pour les délinquants sexuels, les toxicomanes, ou lors d'hospitalisations d'office en psychiatrie) en sont des exemples majeurs.
- Le consentement : l'expression de l'autonomie individuelle Le consentement se définit comme « l’autorisation autonome d’un individu qui accepte une intervention médicale ou de participer à une recherche »
En droit français, le recueil du consentement du patient est une obligation légale préalable à tout soin ou atteinte au corps humain (hors cas d'urgence). Pour être valide, le consentement doit être libre et éclairé, ce qui signifie que le patient doit avoir reçu du soignant une information loyale, claire et appropriée lui permettant de comprendre son état, les traitements proposés et leurs risques. L'exercice du consentement fait appel à l'autonomie de la personne, et il est fondamental de souligner qu'un consentement n'a de sens que s'il s'accompagne de la possibilité d'opposer un refus de soins.




A LIRE

