INSTITUT PASTEUR de LILLE
https://pasteur-lille.fr/actualites/sur-le-terrain-de-la-recherche-avec-le-dr-benoit-pourcet/
Article en libre accès
À LIRE IN EXTENSO +++
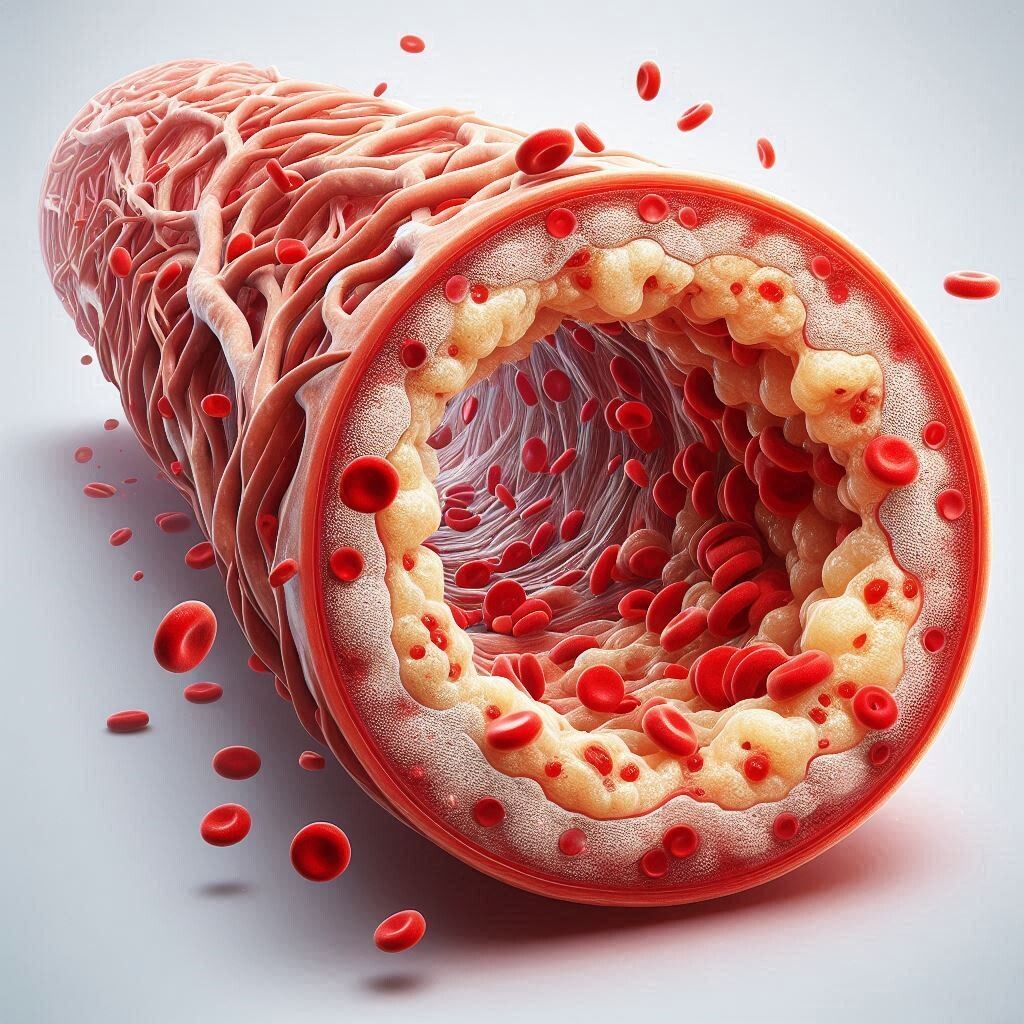
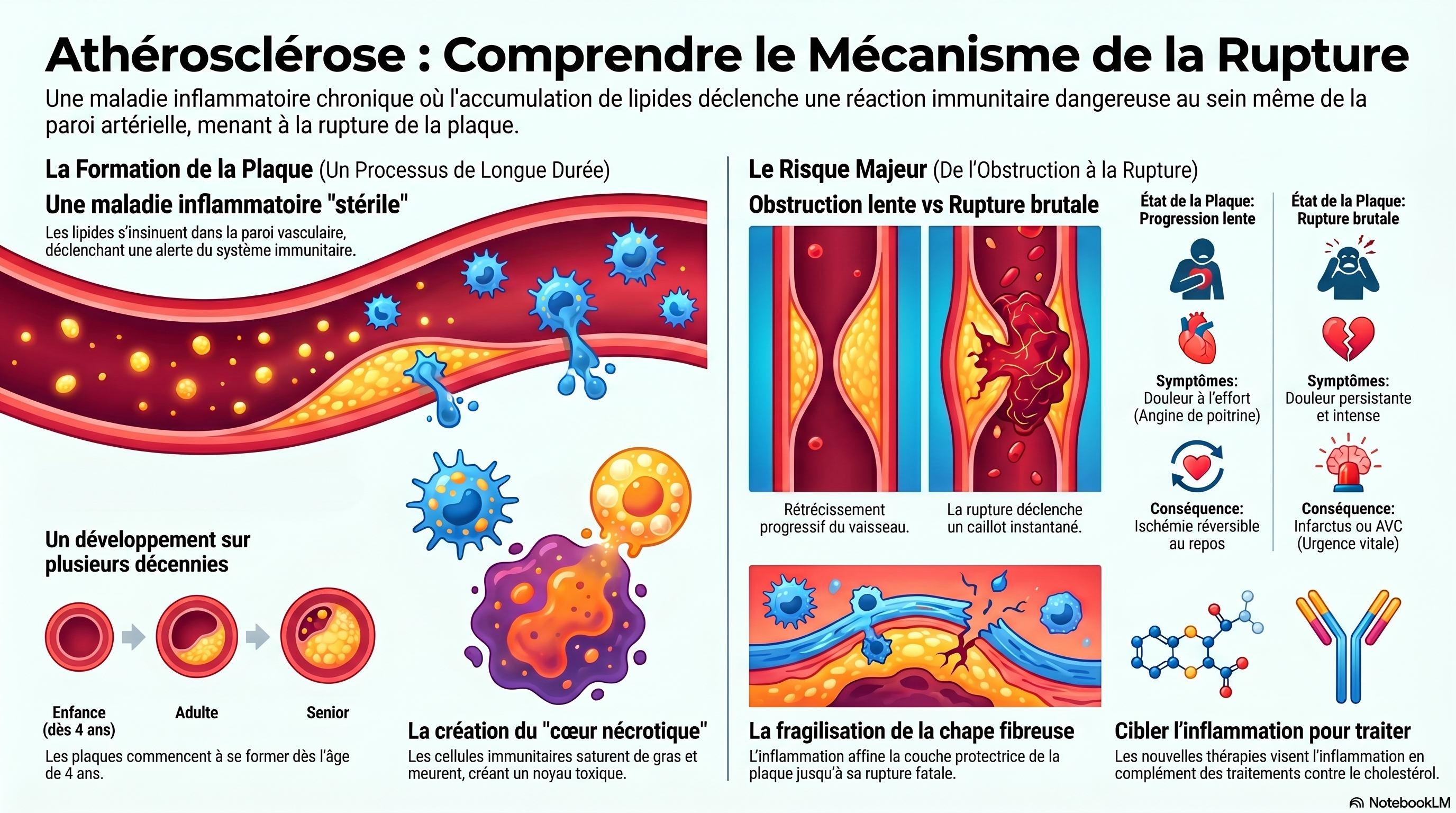
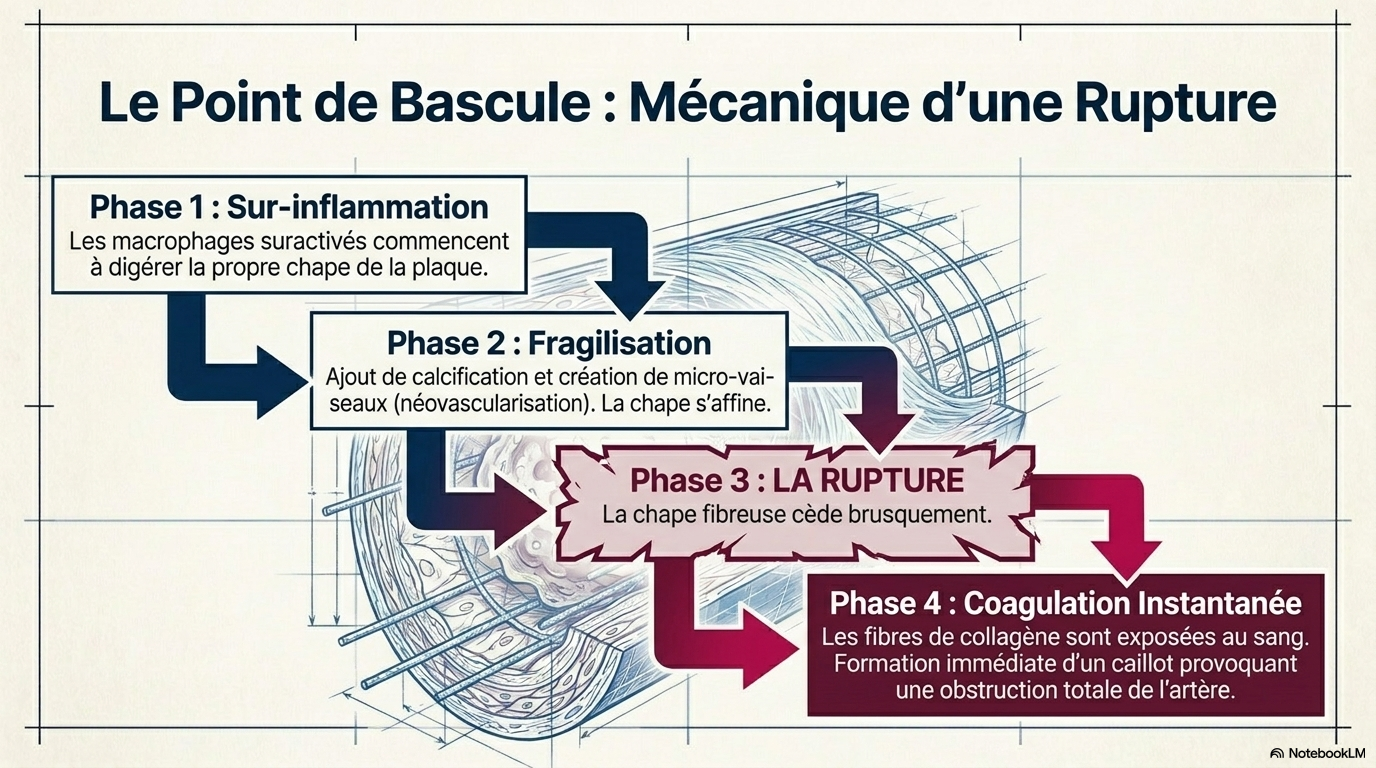
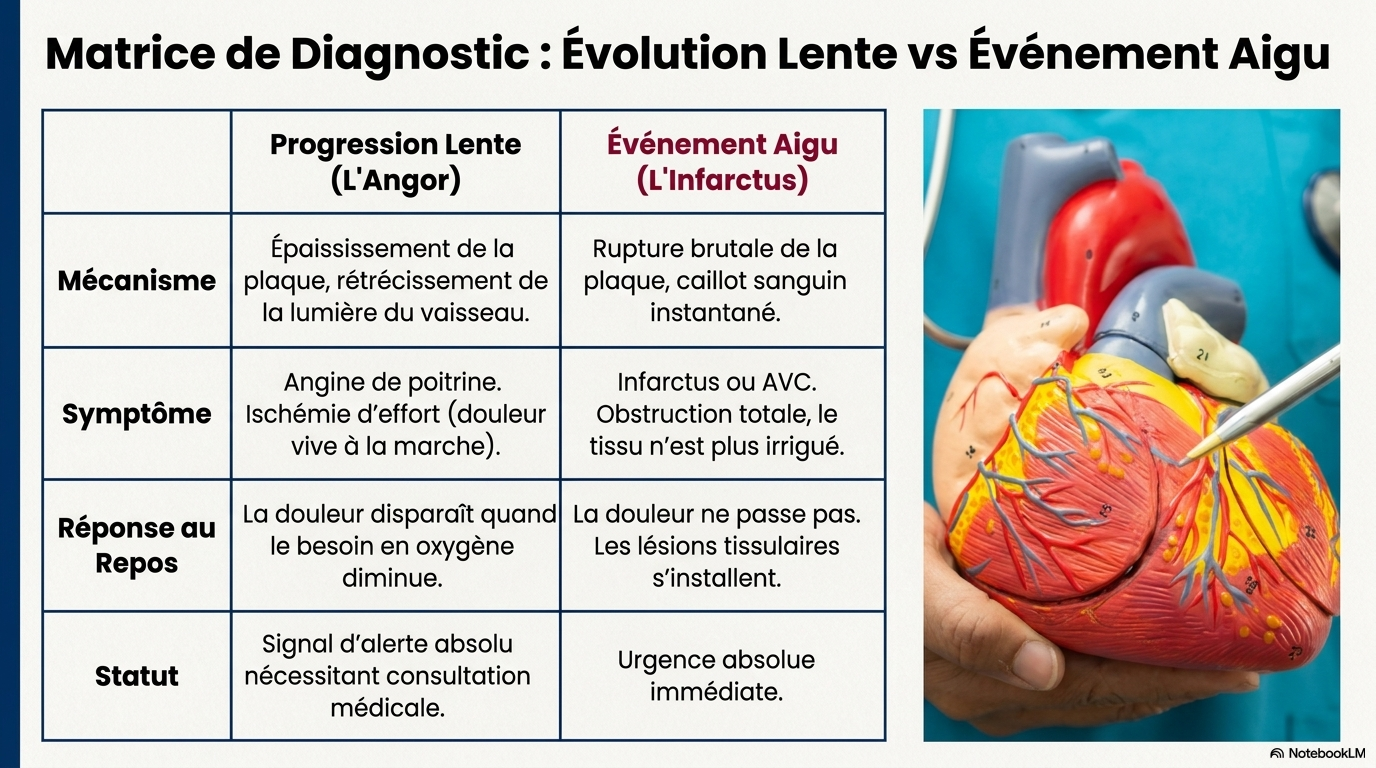
chronique et complexe, où la rupture de la plaque d’athérosclérose a une importance bien plus déterminante que la simple obstruction du vaisseau.
Pourquoi l’athérosclérose est-elle considérée comme une maladie chronique majeure de santé publique ? Problématique majeure qui empêche la guérison complète du VIH chez les patients sous traitement ?
"C’est une excellente question car elle permet de redéfinir la nature même de cette pathologie.
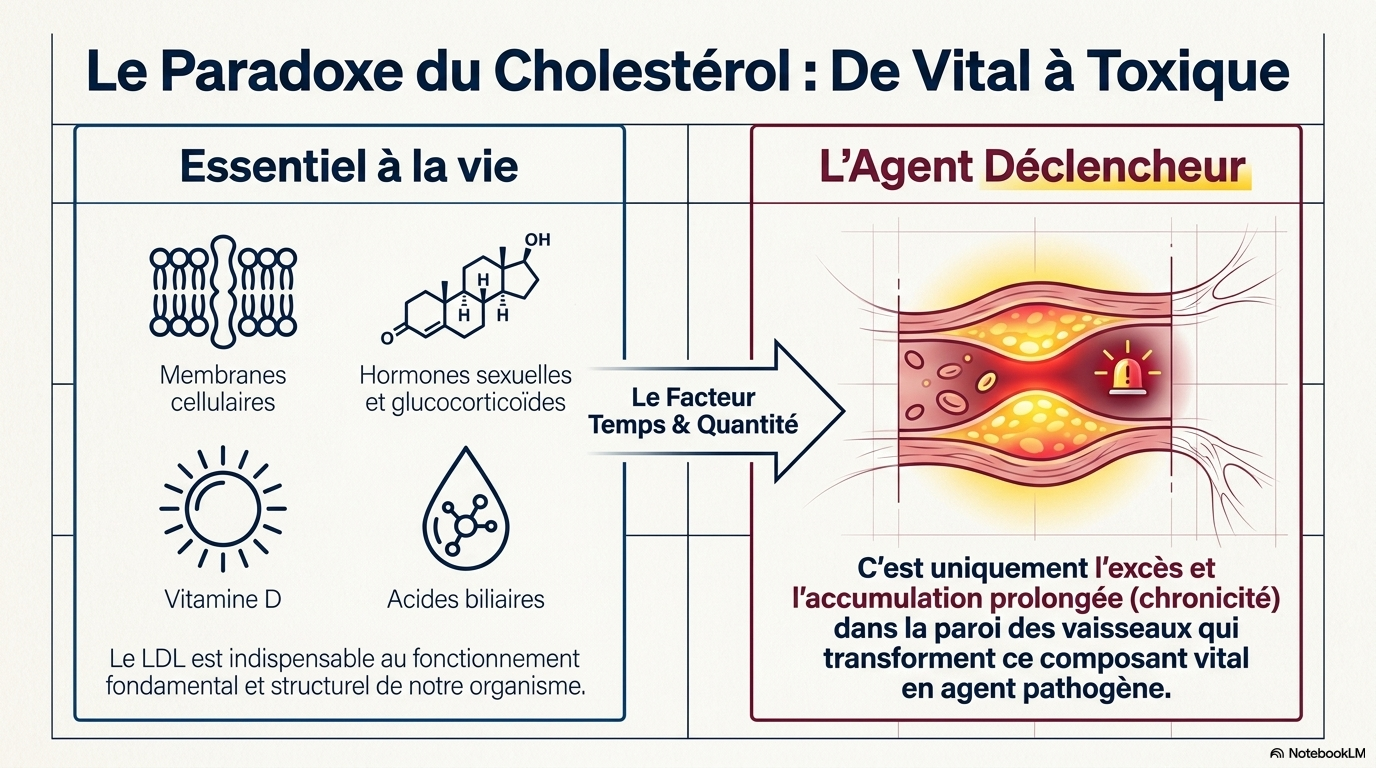
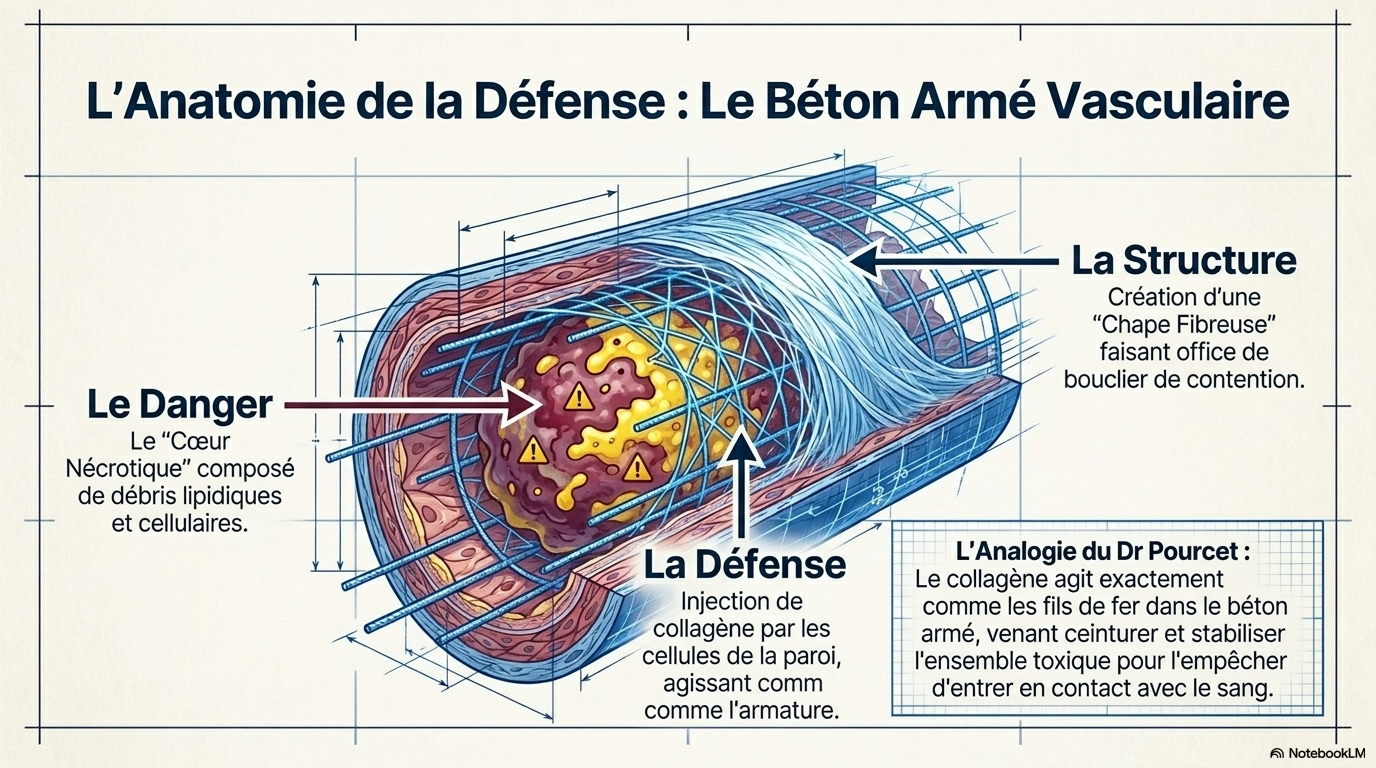
L’athérosclérose est avant tout une maladie inflammatoire chronique stérile de la paroi vasculaire, que l’on pourrait comparer, à cet égard, à la polyarthrite rhumatoïde ou à la goutte.
Quelles sont les perspectives thérapeutiques pour demain ?
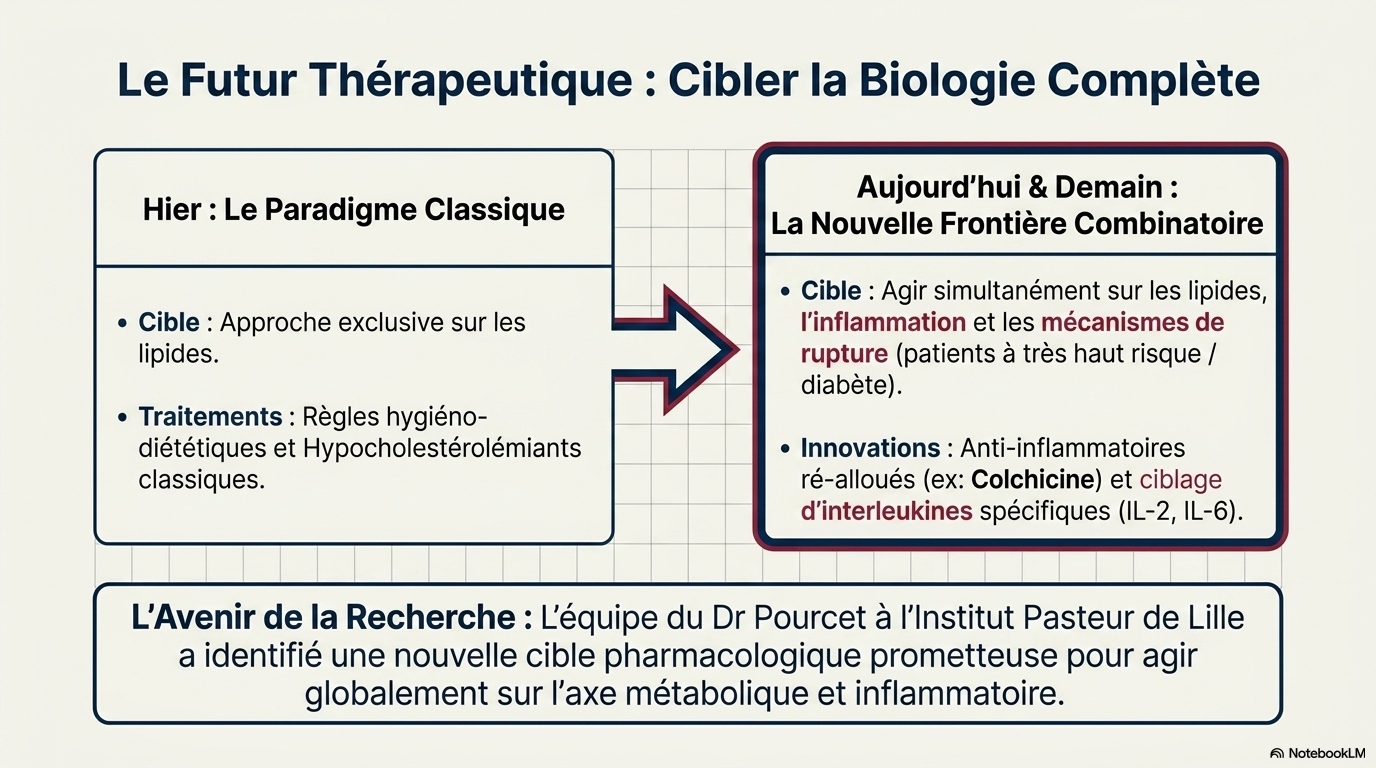
BP : Jusqu’à présent, en dehors des règles hygiéno-diététiques qui sont fondamentales, la prise en charge reposait quasi exclusivement sur les traitements hypocholestérolémiants, mais la communauté scientifique et médicale s’accorde désormais sur la nécessité de mettre en place des thérapies combinatoires intégrant une dimension anti-inflammatoire, particulièrement pour les patients à très haut risque cardiovasculaire comme les patients souffrant de diabète. On préconise maintenant l’usage d’anti-inflammatoires non spécifiques comme la colchicine, traditionnellement utilisée pour la goutte, tandis que des recherches de pointe, notamment celles de Ziad Mallat à Cambridge ou de Novo Nordisk, valident l’intérêt de cibler des interleukines comme l’IL-2 ou
l’IL-6, dont les traitements sont actuellement en phases finales de développement. Au sein de notre équipe, nous avons d’ailleurs identifié une cible pharmacologique prometteuse qui permettrait d’agir de manière globale et de proposer une meilleure prise en charge en agissant simultanément sur les lipides, l’inflammation et les mécanismes critiques de rupture de la plaque.
Analyse de cet entretien avec NOTEBOOKLM
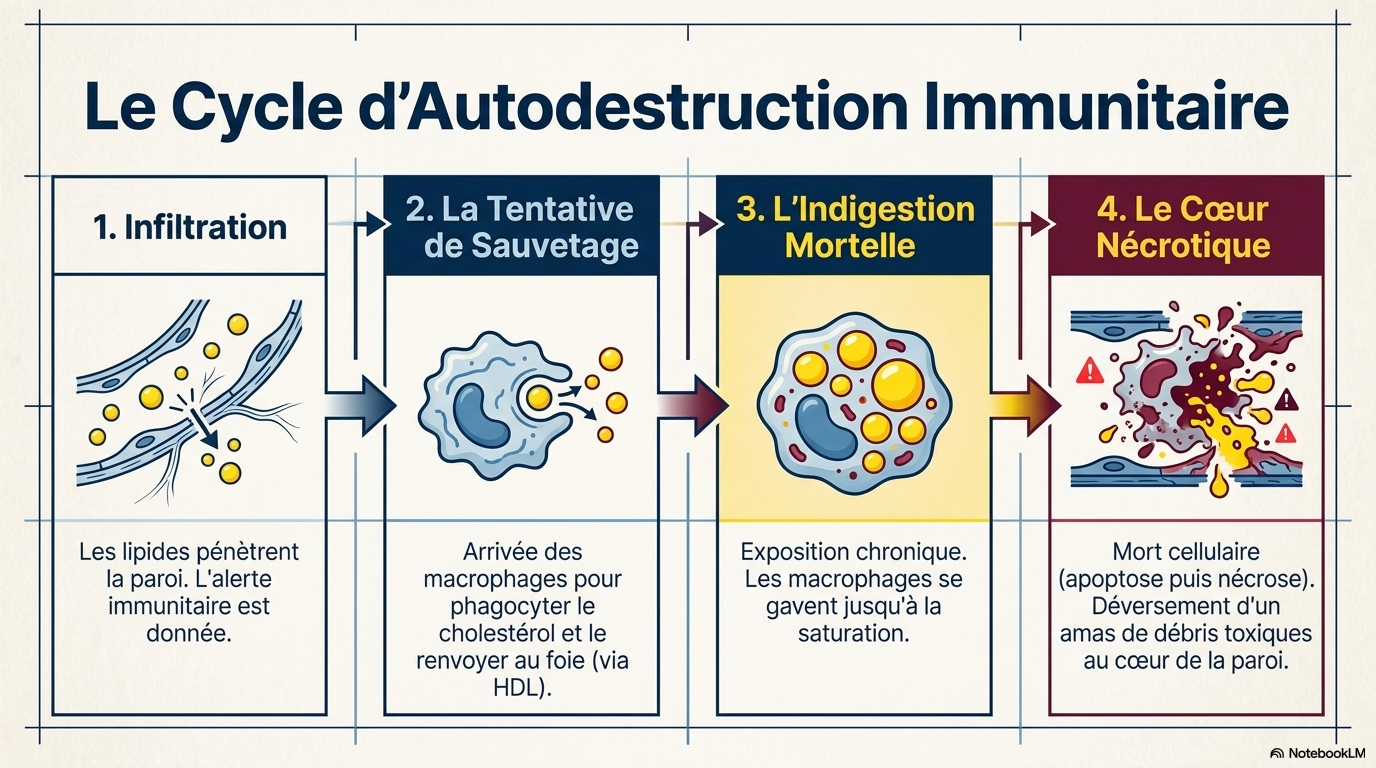
Cet entretien avec le Dr Benoit Pourcet redéfinit l’athérosclérose non pas comme un simple encrassement des vaisseaux, mais comme une pathologie inflammatoire chronique complexe où l'accumulation de lipides au cœur des parois artérielles déclenche une réaction immunitaire délétère. Le texte souligne que le danger majeur ne réside pas tant dans l'obstruction progressive du vaisseau que dans la rupture brutale de la plaque, un événement aigu qui provoque la formation de caillots responsables des infarctus et des AVC. À travers cette expertise, l'auteur explique comment les macrophages, en tentant d'éliminer le cholestérol, finissent par mourir et créer un cœur nécrotique toxique qui fragilise la structure artérielle. En somme, la recherche se tourne vers de nouvelles stratégies thérapeutiques qui, au-delà de la réduction du cholestérol, visent à stabiliser ces plaques en ciblant directement l'inflammation afin de mieux protéger les patients vulnérables.





OPEN EVIDENCE IA
Les traitements émergents pour l'athérosclérose ciblent à la fois l'inflammation résiduelle et la réduction lipidique intensive, avec plusieurs classes thérapeutiques prometteuses en développement clinique et récemment approuvées. [1-2]



Thérapies anti-inflammatoires
La colchicine à faible dose (0,5 mg par jour) est le premier agent anti-inflammatoire approuvé par la FDA pour la réduction du risque cardiovasculaire.[8]Les essais COLCOT et LoDoCo2 ont démontré une réduction de 25% des événements cardiovasculaires récurrents chez les patients atteints d'athérosclérose chronique stable.[2][8]La colchicine agit en inhibant l'inflammatoire NLRP3 et réduit les événements cardiovasculaires qui affectent la réduction du cholestérol LDL.[1-2]Cependant, elle n'a pas montré d'efficacité lorsqu'elle est initiée au moment d'un infarctus aigu du myocarde (essai CLEAR-SYNERGY).[8]
Inhibiteurs de l'interleukine-1β (IL-1β)
Le canakinumab, un anticorps monoclonal anti-IL-1β, a réduit les événements cardiovasculaires de 15-17% dans l'essai CANTOS chez les patients post-infarctus avec CRP élevée, validant l'hypothèse inflammatoire de l'athérosclérose.[2][8]Bien que non disponible pour une utilisation cardiovasculaire, cet essai a confirmé l'implication de la voie inflammatoire NLRP3/IL-1β dans les maladies cardiovasculaires athérosclérotiques.[4][8]
L'anakinra (antagoniste du récepteur IL-1) a montré des effets anti-inflammatoires prometteurs dans les essais de phase précoce et est actuellement évalué dans plusieurs essais en cours.[4][9]
Inhibiteurs de l'interleukine-6 (IL-6)
Le ziltivekimab, un inhibiteur du ligand IL-6, a obtenu des réductions profondes des biomarqueurs inflammatoires et est actuellement testé dans les essais de phase 3 ARTEMIS et ZEUS, qui incluent respectivement environ 10 000 et 6 200 patients, avec des résultats attendus en 2029.[1-2][5][10]Le tocilizumab a également montré des bénéfices potentiels dans de petites études.[2]
Inhibiteurs de l'inflammatoire NLRP3
Des inhibiteurs spécifiques de NLRP3 comme le MCC950 et le dapansutrile sont en développement clinique.[11-14]Ces petites molécules inhibent l'assemblage et l'activation de l'inflammatoire NLRP3, notamment la production d'IL-1β et d'IL-18 ainsi que la pyroptose des macrophages.[11-12]Les études précliniques ont démontré une réduction de la progression de l'athérosclérose et de l'instabilité des plaques.[11-12][15]
Thérapies lipidiques de nouvelle génération
Inhibiteurs de PCSK9
Les anticorps monoclonaux anti-PCSK9 (évolocumab, alirocumab) diminuent le LDL-C de 45 à 64 % et diminuent les événements cardiovasculaires majeurs de 15 à 24 % lorsqu'ils sont ajoutés aux statines chez les patients à très haut risque.[6][16-19]
ciblant interférentL'inclisiran, un ARN interférent ciblant l'ARNm de PCSK9, réduit le LDL-C de 48-52% avec une administration sous-cutanée tous les 6 mois après les doses initiales.[16-18][20]Les essais d'évaluation des résultats cardiovasculaires sont en cours (ORION-4, VICTORION-2 PREVENT).[17][20]
De nouveaux inhibiteurs de PCSK9 incluent le lérodalcibep et l'enlicitide décanoate (MK0616), ce dernier étant un inhibiteur oral de PCSK9.[20]
Acide bempédoïque
Inhibiteur de l'ATP citrate lyase agissant sélectivement dans le foie, l'acide bempédoïque réduit le LDL-C de 21-24% en monothérapie et de 17-18% en association avec les statines.[16-18]L'essai CLEAR Outcomes a démontré une réduction des événements cardiovasculaires chez les patients intolérants aux statines, avec approbation FDA pour la réduction du risque d'infarctus du myocarde et de revascularisation coronarienne.[16-17][20]
Cibles lipidiques émergentes
-
Inhibiteurs d'ANGPTL3 (angiopoietin-like 3) : diminuent à la fois les triglycérides et le LDL-C agissant sur le récepteur LDLLDL[20]
-
Inhibiteurs d'apoC-III : libèrent l'activité de la lipoprotéine lipase, favorisant le catabolisme des particules riches en triglycérides[20]
-
Inhibiteurs de CETP (cholesteryl ester transfer protein) : augmente le catabolisme des lipoprotéines contenant l'apoB[20]
-
Thérapies anti-lipoprotéine(a) : stratégies antisens en cours d'évaluation pour démontrer les bénéfices cardiovasculaires de la réduction de Lp(a)[19-20]
Autres approches innovantes
-
Inhibiteurs de CD40-CD40L et de TRAF6 : ciblage sélectif de l'interaction TRAF6-CD40 dans les macrophages pour réduire l'athérosclérose établie et l'instabilité des plaques sans effets secondaires immunitaires[3]
-
Modulateurs du système des chimiokines : peptides cycliques, hélicoïdaux ou liens ciblant spécifiquement les interactions des hétérodimères de chimiokines pour limiter le recrutement myéloïde, stimuler les lymphocytes T régulateurs, ou inhiber l'activité plaquettaire[3]
-
Modulation neuroimmune : sympathectomie chirurgicale ou chimique pour perturber le circuit cérébral-athérosclérose, limitant la progression de la maladie et améliorant la stabilité des plaques[3]
-
Agonistes des récepteurs GLP-1 et inhibiteurs SGLT2 : offrent des bénéfices cardioprotecteurs et anti-inflammatoires, renforçant leur rôle croissant post-syndrome coronarien aigu[9]
-
Agents émergents : triptolidiol, dasatinib, inhibiteurs de BTK ou JAK/STAT, systèmes de délivrance de nanoenzymes, et édition génique par CRISPR[9]
Stratégies de traitement combiné
Les directives ACC/AHA 2026 sur la gestion de la dyslipidémie recommandent une approche séquentielle pour les patients à très haut risque :[17-18]
-
Statine à haute intensité (réduction du LDL-C ≥50%)
-
Ajout d'ézétimibe ou d'inhibiteur de PCSK9 si LDL-C ≥55 mg/dL
-
Thérapie combinée (ézétimibe + inhibiteur de PCSK9) si nécessaire
-
Ajout d'acide bempédoïque pour une réduction supplémentaire du LDL-C
Pour les patients présentant un risque inflammatoire résiduel (CRP-hs >2 mg/L), l'ajout de colchicine en complément d'un traitement hypolipémiant intensif peut être envisagé.[2][8]
Perspectives d'avenir
résidu inflammatoireLe risque inflammatoire résiduel s'est révélé être un prédicteur plus fort d'événements cardiovasculaires récurrents que le risque cholestérolique résiduel chez les patients traités par statines.[2][8]Les essais en cours mettent en évidence les thérapies anti-inflammatoires dans l'insuffisance rénale chronique, la dialyse, l'insuffisance cardiaque à fraction d'éjection préservée et le syndrome coronarien aigu.[5][8]L'intégration de thérapies ciblant simultanément l'inflammation et les lipides représente l'avenir du traitement de l'athérosclérose, avec un accent particulier sur l'identification des patients à risque inflammatoire résiduel élevé pour une médecine personnalisée.[1][4][10]
D'après un article de NFSA cité en fin d'article
L'inflammation n'est peut-être pas un risque résiduel mais un risque immédiat dans la genèse de l'athérosclérose.
Alors pourquoi ne pas débuter immédiatement la colchicine simultanément qu'une statine et un antiagrégant plaquettaire ?
Autre vision possible , détecter l'athérome infraclinique le plus tôt possible, prévention primaire, et instaurer d'emblée la colchicine ou un autre anti-inflammatoire à visée vasculaire.
Il est peut-être temps de mettre en place un nouveau paradigme thérapeutique dans la lutte contre l'athérosclérose, ou alors la grande idée de l’inflammation est-elle une si bonne idée ?
Attention, ce n'est pas en regardant des témoins biologiques de l'inflammation vasculaire que l'on résout tous les problèmes !
La science et ses contradictions !!!!!
INFLAMMATION et ATHÉROSCLÉROSE
https://medvasc.info/archives-blog/inflammation-et-atheoscl%C3%A9rose
ANTI-INFLAMMATOIRES ET RISQUE CV RÉSIDUEL
https://medvasc.info/archives-blog/anti-inflammatoires-et-risque-cv-r%C3%A9siduel
INFLAMMATION et TERRITOIRES VASCULAIRES : des différences
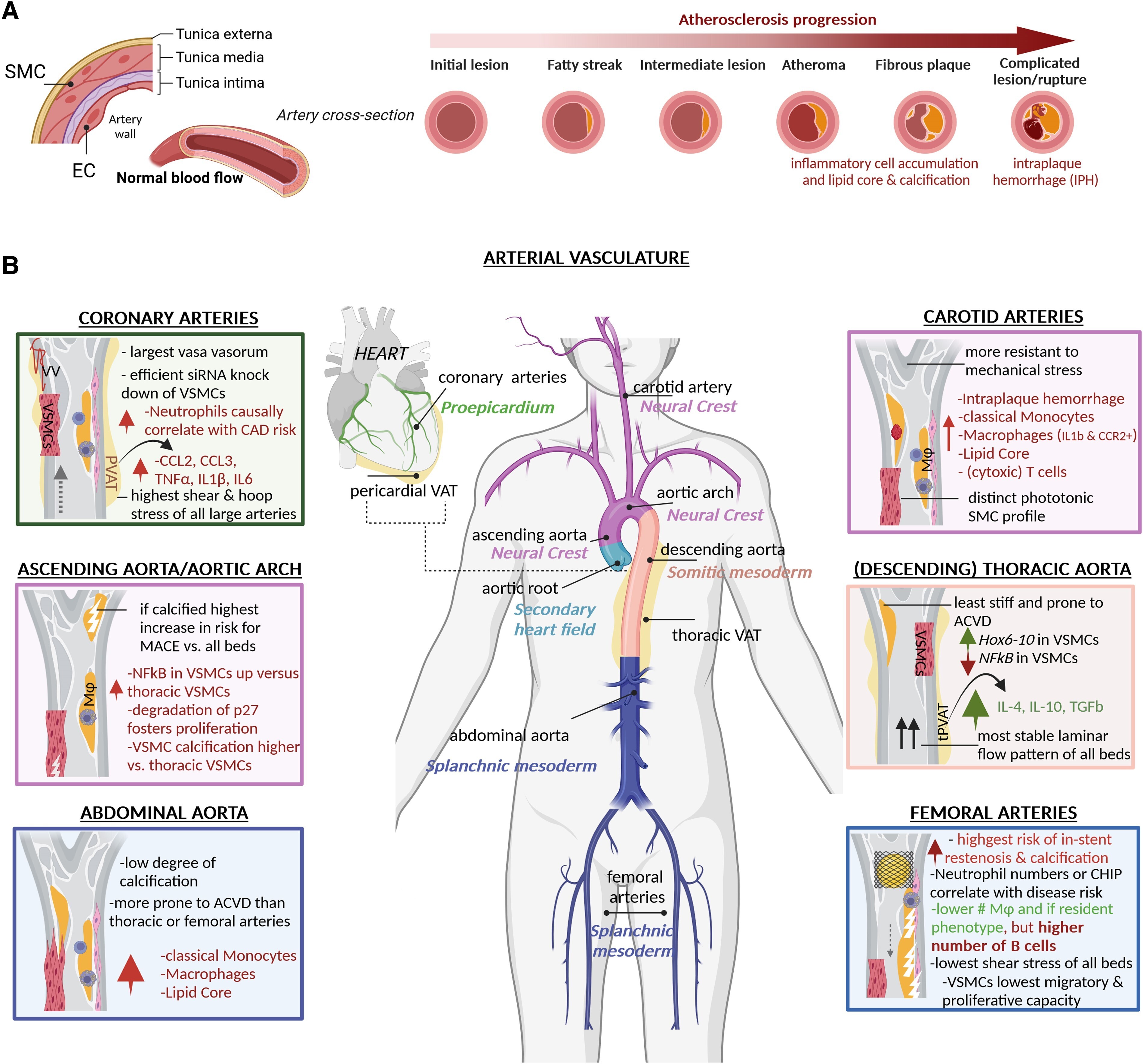
Aperçu des différences les plus importantes dans les lésions athéroscléreuses humaines dans différents lits vasculaires. ( A ) Dessin schématique d'une paroi artérielle et caractéristiques générales d'une maladie cardiovasculaire athéroscléreuse évolutive dans des coupes transversales d'un vaisseau artériel. ( B ) Un être humain avec un arbre artériel et un cœur. Les artères individuelles sont nommées en noir tandis que l'origine embryonnaire des cellules musculaires lisses vasculaires est ajoutée en couleur en dessous et correspond à la couleur de la section artérielle respective de l'arbre. Les cases à gauche et à droite résument les caractéristiques individuelles des lésions de chaque lit et sont encadrées dans la couleur de l'origine des cellules musculaires lisses vasculaires. De plus, les tissus adipeux vasculaires thoraciques et péricardiques sont indiqués. ASCVD, maladie cardiovasculaire athéroscléreuse ; CAD, maladie coronarienne ; EC, cellule endothéliale ; IL, interleukine ; MACE, événements cardiovasculaires indésirables majeurs ; NF-κB facteur nucléaire-κB ; siRNA, petit ARN interférent, SMC, cellule musculaire lisse ; TNF, facteur de nécrose tumorale ; tPVAT, tissu adipeux vasculaire périaortique thoracique ; VAT, tissu adipeux vasculaire ; VSMC, cellule musculaire lisse vasculaire ; Mϕ, macrophage. La figure a été réalisée avec Biorender.com.
A l'heure actuelle, la prise en charge des atteintes vasculaires est univoque : corrections des FDRC, antiagrégant et statine, voire colchicine, alors que les mécanismes des atteintes dans les territoires vasculaires sont très différents.
Le "cœur" de ces lésions reste caché : anatomie, hémodynamique, génétique, épigénétique, exposome, endothélium, génomique , embryologie… sont à l'origine de différents mécanismes , qui devraient nécessiter des traitements différents,… en théorie !
La PRÉVENTION CV PRIMAIRE ne devrait-elle pas débuter par cette nouvelle perception des lésions vasculaires?
https://medvasc.info/archives-blog/inflammations-et-territoires-vasculaires-des-diff%C3%A9rence
L’inflammation cardiaque devient un indicateur clé du risque d’infarctus.
"EN BREF
- En septembre 2025, le Collège américain de cardiologie a publié de nouvelles recommandations basées sur une étude du JACC, mettant en avant le hs-CRP comme marqueur central du risque cardiovasculaire.
- Le hs-CRP, produit par le foie en réponse à une inflammation chronique, prédit les infarctus avec une précision supérieure au LDL seul, justifiant son intégration aux bilans de prévention.
- Adopter un mode de vie sain, incluant alimentation équilibrée et exercice régulier, peut réduire le hs-CRP et le risque cardiovasculaire, offrant un levier d'action concret pour les patients."
https://www.science-et-vie.com/corps-et-sante/linflammation-cardiaque-devient-un-indicateur-cle-du-risque-dinfarctus-223130.html
PATHOGÉNÈSE DE L'ATHÉROSCLÉROSE (NSFA)
Ce texte synthétise la compréhension moderne de l'athérosclérose, la définissant désormais comme une maladie inflammatoire chronique plutôt que comme une simple accumulation passive de graisses. L'auteur détaille la progression biologique de la pathologie, depuis l'infiltration des LDL oxydées dans la paroi artérielle jusqu’à la formation de cellules spumeuses et de plaques fibreuses instables. Un accent particulier est mis sur le rôle critique du stress oxydatif et du recrutement des cellules immunitaires, processus qui transforment une lésion silencieuse en une menace clinique grave. En passant en revue l'histoire de la discipline et les théories antérieures, le livre met en évidence le fait que le danger de la plaque tient moins à sa taille qu'à sa tendance à se rompre et à provoquer une thrombose. Finalement, cette source clarifie comment les avancées en biologie cellulaire orientent les nouvelles stratégies thérapeutiques et diagnostiques pour lutter contre les maladies cardiovasculaires. (NOTEBOOKLM)
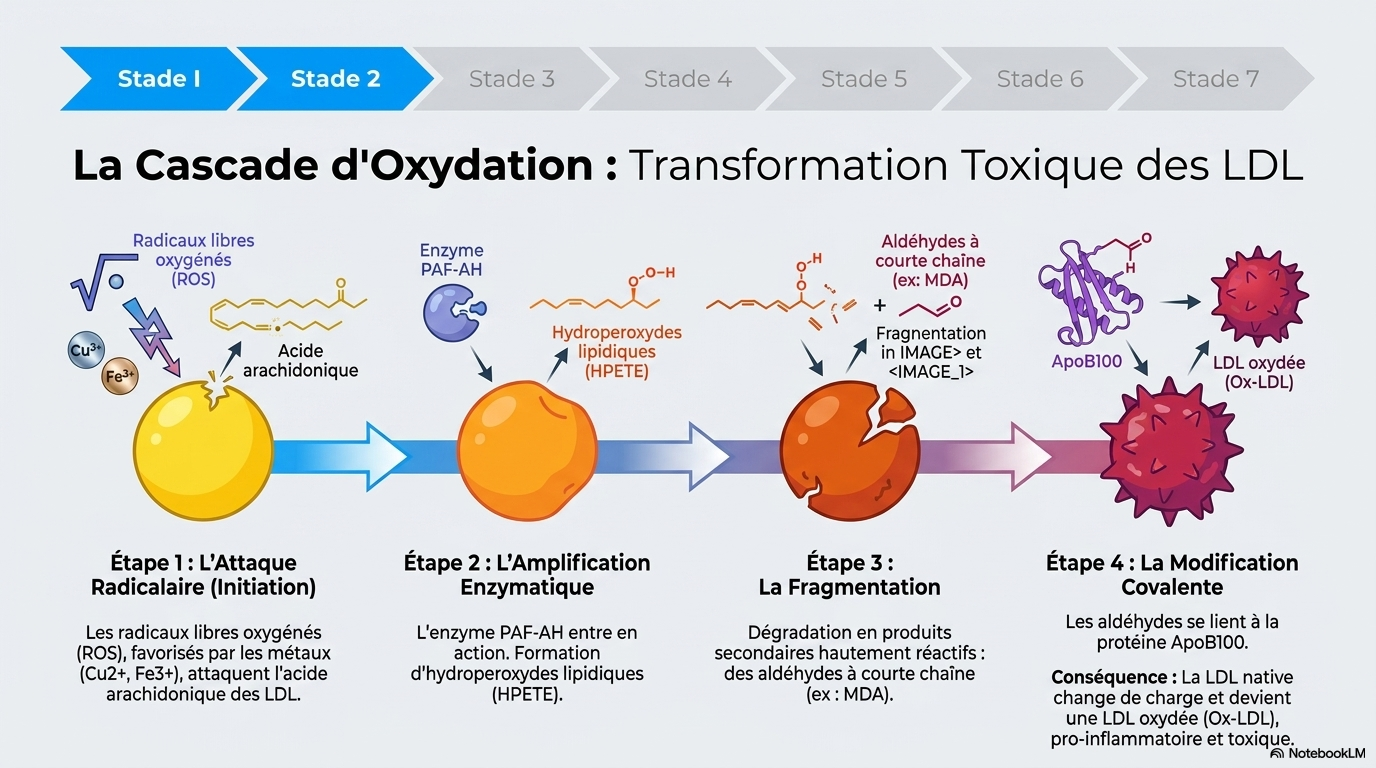
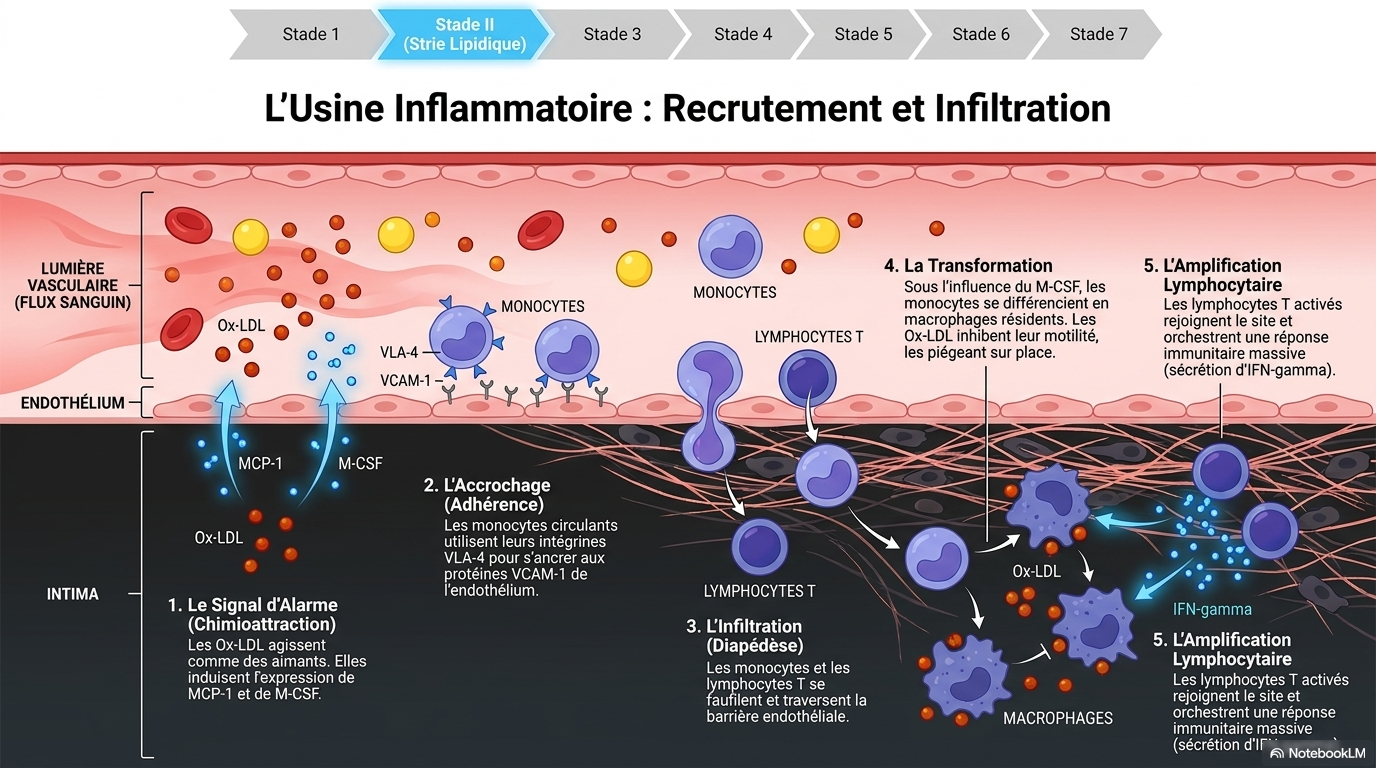
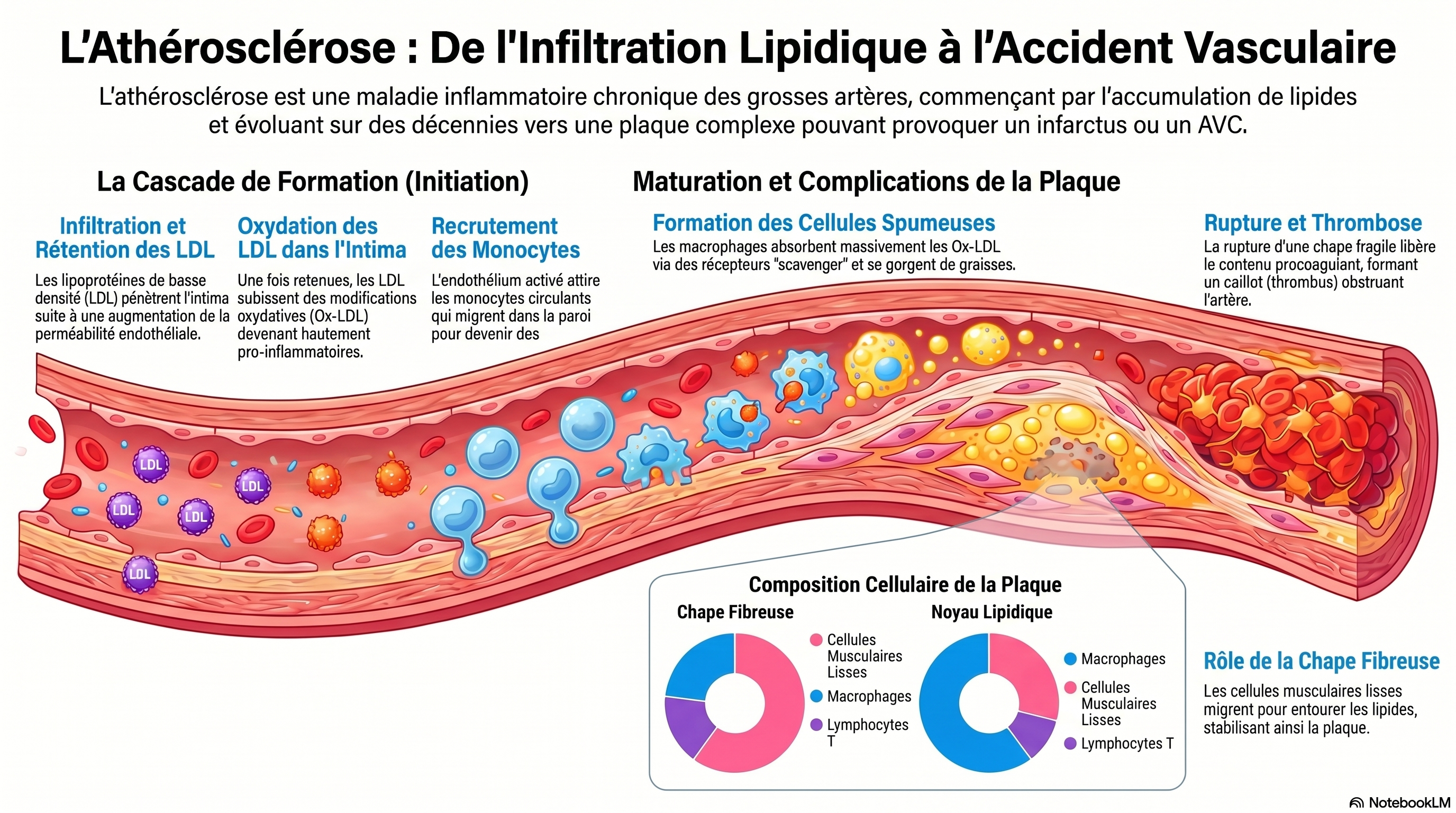
https://www.nsfa.asso.fr/professionnels/pathogenese-de-latherosclerose-theories-et-mecanismes/
Pouir aller au bout de cette thématique : Mensah GA, Arnold N, Prabhu SD, Ridker PM, Welty FK. Inflammation and Cardiovascular Disease: 2025 ACC Scientific Statement: A Report of the American College of Cardiology. J Am Coll Cardiol. 2025 Sep 29:S0735-1097(25)07555-2. doi: 10.1016/j.jacc.2025.08.047. Epub ahead of print. PMID: 41020749.
ANALYSE À VENIR
"Le rôle crucial de l'inflammation dans la pathogenèse et l'évolution clinique des maladies cardiovasculaires (MCV) a récemment suscité un intérêt croissant. En particulier, l'inflammation résiduelle, mesurée par la protéine C-réactive ultrasensible (hsCRP), demeure un facteur prédictif important des récidives, même chez les patients traités par statines. De même, un taux élevé de hsCRP chez des individus apparemment en bonne santé identifie un groupe à risque plus élevé chez lequel un traitement par statines réduit significativement le risque de premier événement cardiovasculaire majeur, même en cas de taux de LDL-cholestérol normal. Ce rapport offre une compréhension actualisée du rôle de l'inflammation chronique de bas grade dans les MCV et met en lumière de nouvelles découvertes majeures, notamment dans l'athérosclérose, l'infarctus du myocarde, l'insuffisance cardiaque et la péricardite. Des recommandations consensuelles sont présentées concernant le dépistage, l'évaluation et l'estimation du risque cardiovasculaire ; les biomarqueurs inflammatoires en imagerie cardiovasculaire ; l'inhibition de l'inflammation dans la prise en charge des facteurs de risque comportementaux et liés au mode de vie ; et les approches anti-inflammatoires en prévention primaire et secondaire, ainsi que dans l'insuffisance cardiaque et d'autres MCV. Ce rapport aborde également les défis actuels et les perspectives d'avenir. Par exemple, le rapport souligne que tous les essais de thérapie anti-inflammatoire en prévention secondaire n'ont pas été concluants et que des données probantes sont nécessaires avant de pouvoir formuler des recommandations générales concernant d'autres agents. De plus, même dans les essais concluants, l'interaction entre l'inflammation et les principaux systèmes physiologiques reste souvent incomplètement étudiée. Un autre axe de recherche prometteur concerne le rôle de nouvelles molécules lipidiques bioactives pro-résolutives spécifiques dans la résolution de l'inflammation et la réduction du risque de maladies cardiovasculaires. Globalement, les preuves liant l'inflammation aux maladies cardiovasculaires athéroscléreuses ne sont plus exploratoires, mais convaincantes et exploitables en clinique. Il est temps d'agir."
https://pubmed.ncbi.nlm.nih.gov/41020749/
Article en libre accès