"L'attitude est un choix. Le bonheur est un choix. L'optimisme est un choix. La gentillesse est un choix. Donner est un choix. Le respect est un choix. Quel que soit le choix que vous faites choisis sagement. "Roy T. Benne


Un rapport exprime une prise de position officielle de l ’Académie nationale de médecine.
L’AcAcadémie,ans sa séance du mardi 9 décembre 2025, a adopté le texte de ce rapport par 70 voix pour, 1 voix contre et 7 absabstentions..
LA SOBRIETE DANS LE SOIN - PRINCIPE CIVIQUE DE SOLIDARITE
SOBRIETY IN CARE - PRINCIPLE OF CIVIC SOLIDARITY
Jacques BRINGER, Elisabeth ELEFANT et Claudine ESPER (rapporteurs) au nom du « Comité d’éthique » de l’Académie nationale de médecine (ANM)
Membres : Marie-Germaine BOUSSER, Louis BUJAN, Jean-François DELFRAISSY, Emmanuel HIRSCH, Dominique KEROUEDAN (†), Pierre Le COZ, Jean LEONETTI, Jean-François MATTEI, Marie-Rose MORO, Gérard REACH, Nathalie RIVES, René-Charles RUDIGOZ, Françoise SHENFIELD, Isabelle TOUITOU, Rutger VAN DER GAAG, Paul VERT.
RÉSUMÉ
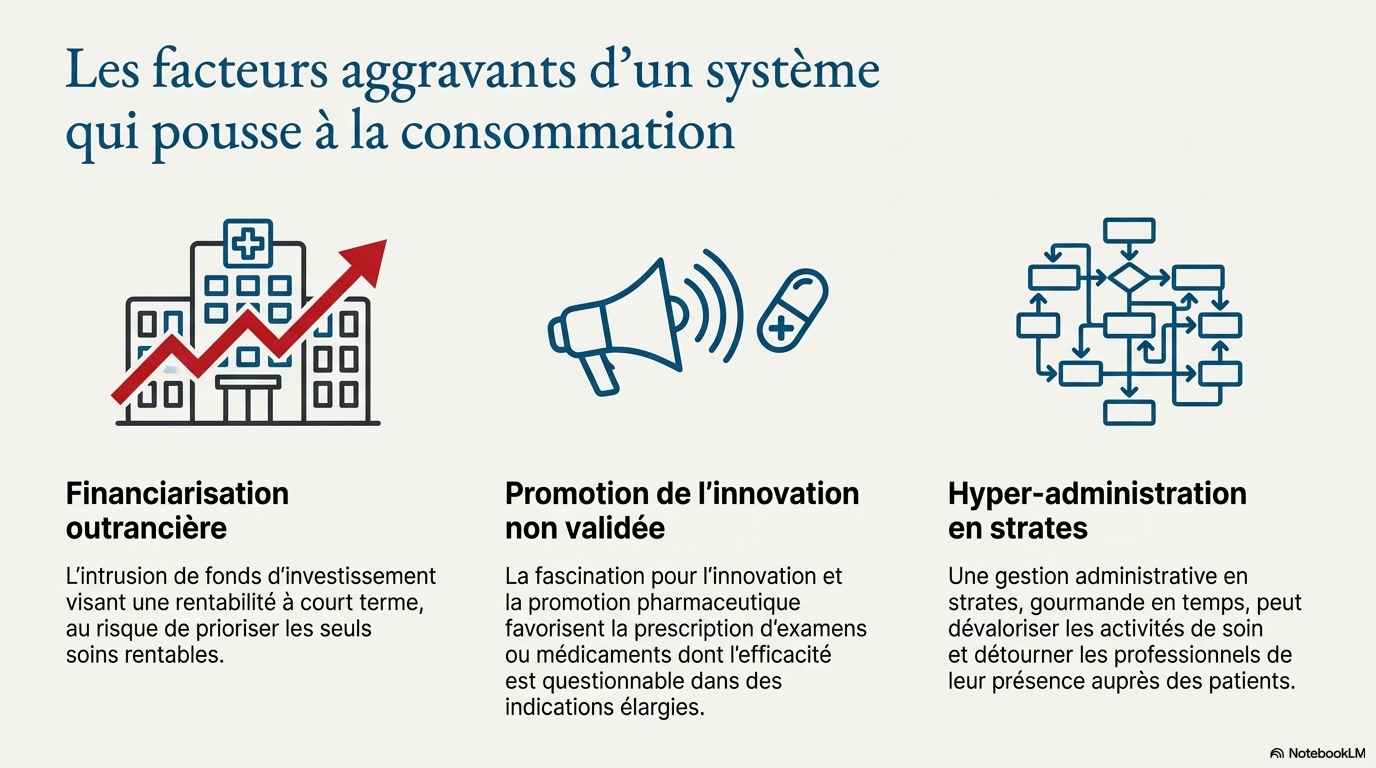
De nombreux facteurs contribuent à ce que le soin soit devenu un bien de consommation dont on peut abuser : ainsi, la surmédicalisation, l’extra-médicalisation et d’autres facteurs contributifs, concourent à stimuler l’offre et la demande de soins entre convenance, facilité et mercantilisme. La sobriété en soins, à l’opposé de la privation, est un mode d’exercice médical et soignant et de consommation des soins qui privilégie la pertinence et la qualité à la quantité. La surmédicalisation résulte de la rencontre de la propension à prescrire pour rassurer, de façon réflexe ou systématique, et de l’attente addictive de la prescription comme solution à toute plainte. L’extra- médicalisation participe au consumérisme en induisant une prescription qui intègre le champ du bien-être, du confort, des aspirations sociétales et parfois de la compensation d’un vécu social. La fascination pour l’innovation, la promotion pharmaceutique et biotechnologique, certains modes d’exercice de la médecine avec l’intrusion de la financiarisation outrancière stimulent la consommation en soins.
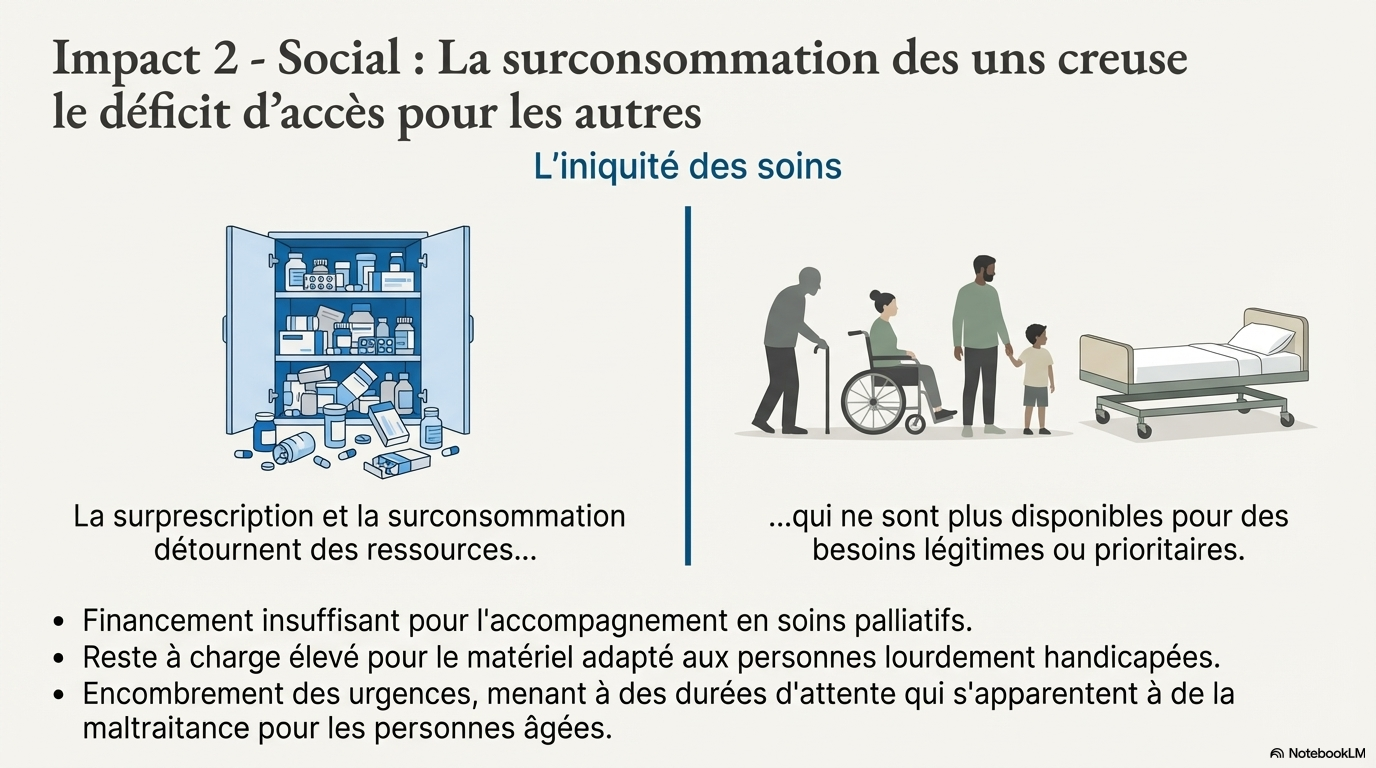
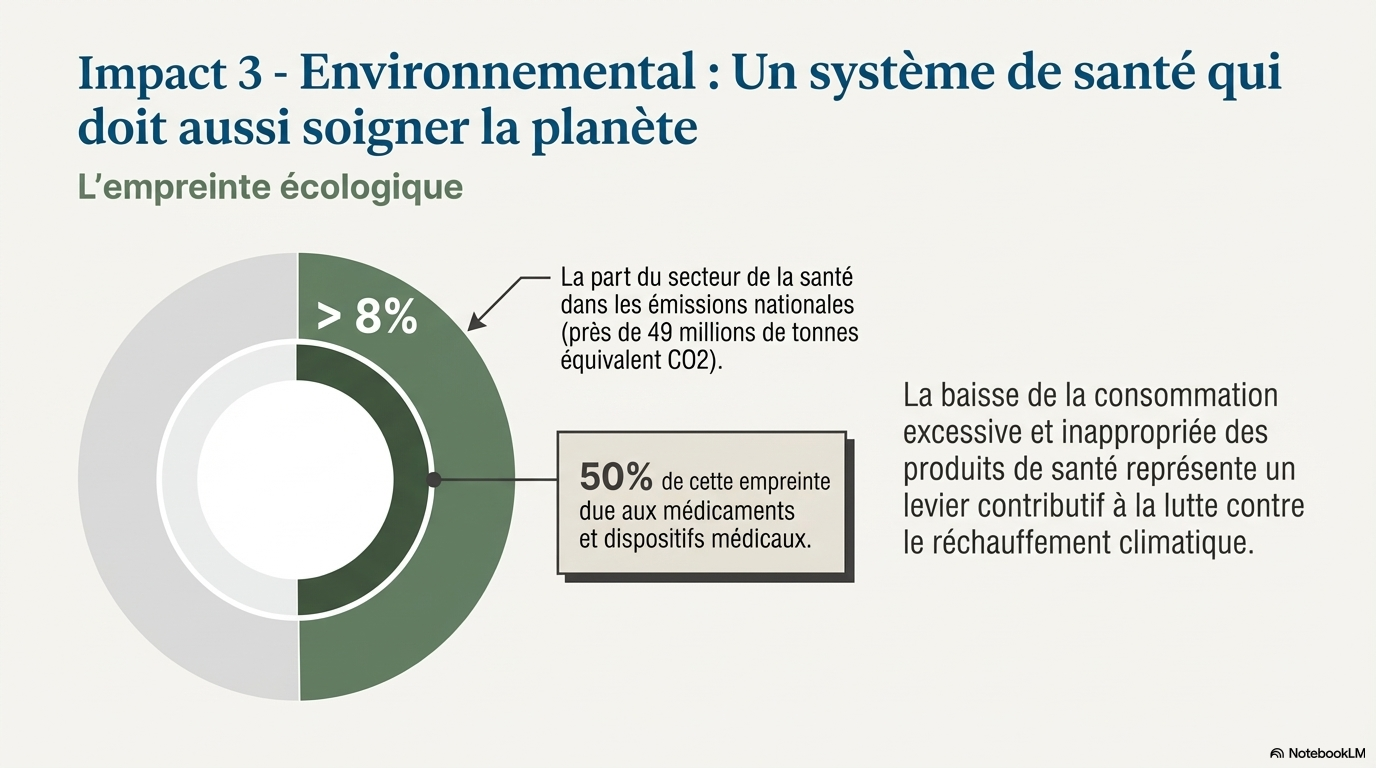
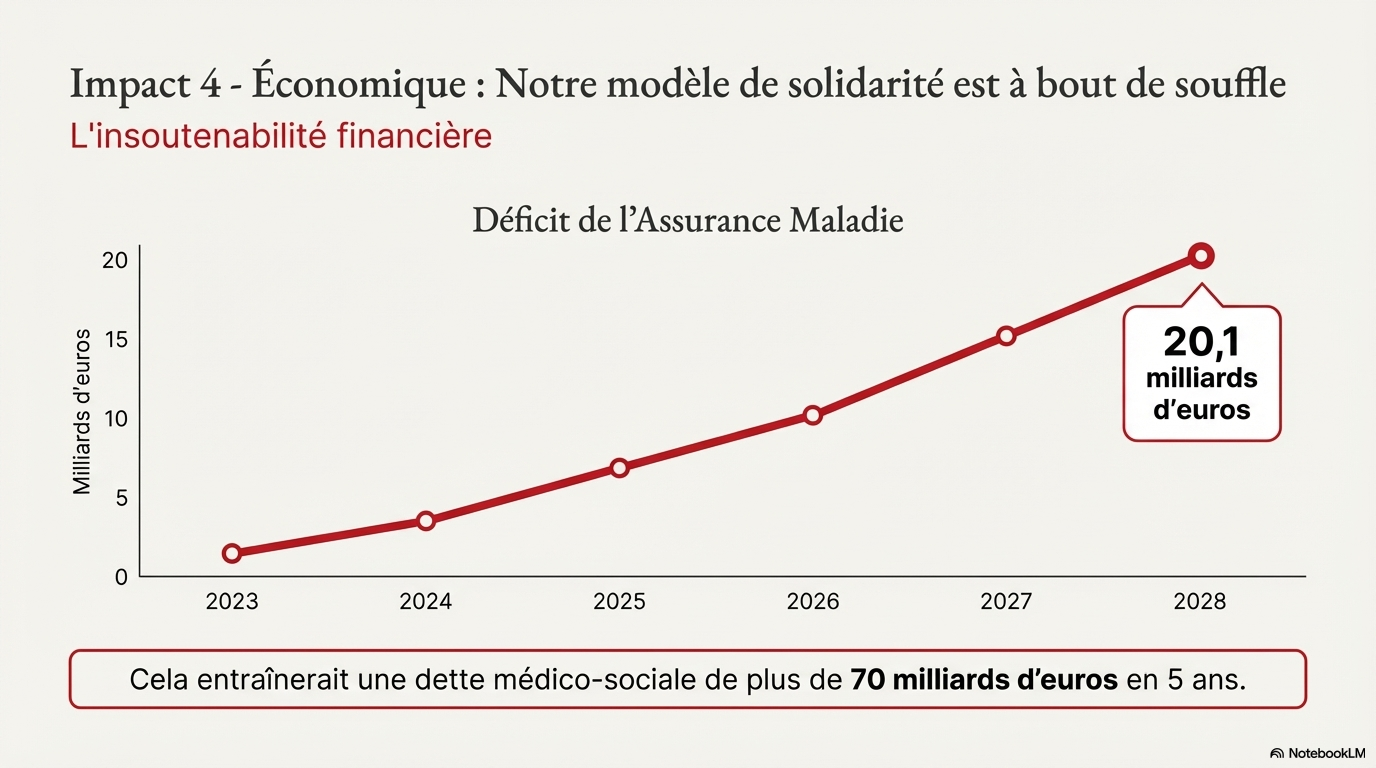
Les conséquences de ces déviances consuméristes du système de santé sont multiples : le risque iatrogène, l’inéquité des soins, l’impact environnemental avec des retombées écologiques qui ne peuvent être négligées, un insoutenabilité économique qui ne saurait être occultée. L’efficacité de la gestion administrative en strates doit, elle aussi, être évaluée au filtre d’un questionnement éthique sur ses conséquences en termes d’autonomie/responsabilité des professionnels du soin, de bienfaisance/efficacité/pertinence, de non-malfaisance et d’équité des décisions.
Sur la base de ce constat, l’Académie Nationale de Médecine émet des recommandations destinées aux citoyens et usagers du système de santé, aux professionnels de santé, aux institutions chargées de l’organisation, de la gestion et du financement des soins et aux industriels des produits de santé. Il en va d’un impératif civique de sauvegarde de notre système de solidarité nationale.
SYNTHESE/ NOTEBOOKLM

Ce rapport de l'Académie nationale de médecine plaide pour une sobriété dans le soin, définie comme une pratique privilégiant la pertinence et la qualité sur la quantité. Les auteurs dénoncent les dérives du consumérisme médical, telles que la surmédicalisation et le gaspillage de ressources, qui menacent la viabilité du système de santé. Le document souligne les conséquences graves de ces excès, notamment les risques pour la sécurité des patients, l'impact environnemental négatif et une insoutenabilité économique croissante. Pour protéger la solidarité nationale, l'Académie recommande de renforcer l'éducation des citoyens et de valoriser le temps consacré au « prendre soin ». Elle appelle également à une régulation plus stricte de la financiarisation de la santé et à une transparence accrue sur le coût réel des traitements. Finalement, cette approche éthique vise à garantir un accès équitable aux soins essentiels tout en évitant les prescriptions superflues.
DIAPORAMA/ NOTEBOOKLM











RECOMMANDATIONS
Recommandations destinées aux citoyens et usagers du système de santé :
1. Promouvoir le civisme d’un comportement en faveur de la santé dès le plus jeune âge avec des actions de prévention adaptées et intensifiées auprès des populations à risques (faible niveau socio-éducatif) : en particulier renforcement des stratégies vaccinales et de lutte contre les conditionnements délétères (nutritionnels, sédentaires et addictifs).
2. Renforcer le rôle des usagers, patients, associations dans la promotion de la santé, le dépistage et l’apprentissage d’une sobriété citoyenne responsable, privilégiant le « bon soin » et non la consommation de soins.
1. Intégrer dans la formation des étudiants et des professionnels de santé, la priorité éthique et civique d’un apprentissage d’une pratique soucieuse d’une sobriété, par la pertinence des actes de soins en accord avec les recommandations conjointes de la HAS et des Sociétés Savantes qui doivent mieux prendre en compte cet aspect.
2.
Prendre des mesures fortes valorisant les bonnes pratiques sur la base des indicateurs de la pertinence et de la qualité (registres de pratiques) et non de la quantité des actes de soins (incitation par la tarification et la détarification).
3. Sortir du réflexe de prescription en apprenant « à ne pas faire » par la valorisation du rôle pédagogique du médecin pour faire comprendre au patient « le bon soin » et accepter la non-prescription et la déprescription progressive (information, éducation, accompagnement du patient sur le risque iatrogène) et les mesures efficaces non médicamenteuses.
Renforcer et valoriser une stratégie globale en santé de réduction de la production de gaz à effet de serre en tant que levier vertueux motivant une recherche de sobriété en soins.
2. Privilégier la stratégie de responsabilisation par contractualisation avec les établissements et les professionnels de santé sur des objectifs de pertinence des soins incluant la temporalité du « care » avec un soutien administratif facilitateur et fédérateur se limitant à un contrôle « a posteriori ».
3. Evaluer la pertinence, la réactivité et l’efficience de la gestion administrative du système de santé dans le cadre de l’objectif de simplification visé par l’Etat (observatoire). Faciliter le développement et l’évaluation des systèmes d’intelligence artificielle, source de fiabilité et de sécurité des soins et de simplification visant une efficacité administrative.
4. Limiter l’accès au financement des établissements et professionnels de santé aux seuls fonds
garantissant un investissement à long terme (10 ans) afin de prévenir l’exposition actuelle au risque de prioriser et développer les seuls soins rentables à court terme et de prévenir ainsi le risque spéculatif par captation des ressources financières issues de la solidarité nationale.
5. Mettre en place une carte vitale biométrique ou un système numérique automatique, lisible et simple, permettant à toute personne consommatrice de soins de savoir ce que coûtent
réellement chaque acte, chaque prescription d’examens et de médicaments, chaque séjour hospitalier, dont elle bénéficie.
Recommandations destinées à l’industrie des produits de santé :
1. Réviser le prix des molécules onéreuses en prenant mieux en compte :
* L’insoutenabilité de l’explosion des coûts des molécules onéreuses et des dispositifs médicaux innovants.
* L’incertitude sur la valeur thérapeutique relative des nouveaux médicaments : temps de survie versus qualité de vie ? Transposabilité des essais en vie réelle ?
2. Mener des négociations concertées au niveau européen visant leur juste prix eu égard à leur hétérogénéité actuelle et au manque de transparence de leur coût réel.
LA SOBRIETE DANS LE SOIN MEDICAL PLACE de l IA / PERPLEXITY IA
La sobriété dans le soin désigne l’ambition de délivrer le juste soin : ni trop, ni pas assez, dans une logique de justice sociale, de qualité et de soutenabilité, et non de rationnement caché. L’IA peut devenir un levier puissant de cette sobriété, à condition d’être pensée comme outil au service du discernement clinique, de la pertinence et de l’équité, et non comme moteur d’hyper‑technicisation.
Ce qu’est la sobriété en soins
-
La sobriété en soins est définie comme un mode d’exercice médical qui privilégie la pertinence, la qualité et l’équité plutôt que la quantité d’actes, à l’opposé de la privation.
-
Elle vise le « juste soin » : proportionné, fondé sur les preuves, respectueux de la personne, et attentif aux ressources humaines, financières et environnementales mobilisées.
Pourquoi la sobriété devient centrale
-
Vieillissement, maladies chroniques, crise démographique des soignants et contraintes budgétaires imposent de repenser un système longtemps structuré par l’abondance et l’hospitalo‑centrisme.
-
Dans cette perspective, réduire le besoin de soins évitables (prévention, promotion de la santé) devient une priorité aussi importante que l’optimisation de l’offre de soins existante.
Place possible de l’IA au service du « juste soin »
-
L’IA peut améliorer la pertinence : aide au diagnostic, stratification de risque, alertes de sur‑ ou sous‑prescription, priorisation des patients à haut bénéfice attendu, réduisant examens et traitements inutiles.
-
Elle peut aussi soutenir une médecine plus préventive et populationnelle (anticipation des décompensations, ciblage des interventions), contribuant à la sobriété par réduction des hospitalisations évitables.
Conditions éthiques et politiques pour une IA « sobre »
-
Les cadres récents (OMS, règlement européen sur l’IA, travaux sur la stewardship des données) insistent sur la transparence, l’équité, l’accountability et la préservation de la décision humaine.
-
Une gouvernance de type « stewardship » des données (fiduciaire, orientée intérêt collectif) est proposée pour éviter la capture privative des ressources numériques nécessaires à une IA réellement au service du système de santé.
Risques d’une IA contraire à la sobriété
-
Sans régulation et pilotage clinique, l’IA peut au contraire accroître la consommation d’actes : dépistages excessifs, surdiagnostic, multiplication des examens « parce que disponibles », inégalités renforcées.
-
La sobriété impose donc de cadrer l’IA comme alliée du soin : indicateurs de pertinence, évaluation médico‑économique, suivi des impacts environnementaux et sociaux, et intégration de la réflexion éthique dans les usages de routine.
Commentaire
Excellent article sur la PERTINENCE DES SOINS .
L'IA devient omniprésente dans le monde la santé. Ne va t-elle pas générer des coûts astronomiques? Ne va pas être à l'origine le aussi d'examens inutiles; Une réflexion sur cette thématique sera nécessaire dans un avenir proche. Les réflexions de PERPLEXITY sur cette thématique sont intéressantes.
Un ancien de mes article : Au secours Hippocrtae
Compliquée par le manque de médecins
Compliquée par le manque de lits
Compliquée par des délais de rendez-vous de plus en plus lointains et diffiles à obtenir
Compliquée par les arrivées concomitantes de l'IA et des multiples scores en tout genre et pour n'importe quelle question clinique
Compliquée par une avalanche de nouveaux médicaments dont peu remplacent les médicaments princeps
Compliquée par une médecine millefeuille qui empile les examens inutiles
Compliquée aussi par une surinformation médicale par les réseaux sociaux, les chaines TV INFOS, qui racontent tout et n'importe quoi
Compliquée par la désinformation médicale "chronique"
Compliquée par la sur alimentation en compléments alimentaires, ce que les patients adorent mais ils ne savent pas qu il existe des interactions avec leurs médicaments, et q'ils sont potentiellement dangereux et d'un coût excessif
Compliquée parce que la voisin ou la cousine ont des avis différents des avis des médecins
Compliquée lorsque des médecins ne font pas l'effort de se former régulièrement
Compliquée par l'abondance excessive de recommandations médicales qui ne sont pas toujours d'accord entre elles ou qui changent deux virgules pour les actualiser
Compliquée parce que la précarité est de plus en plus importante, que certains patients ne se soignent plus, et que nos patients ne se sentent plus en sécurité sanitaire, déserts médicaux obligent . Le renoncement aux soins est désormais une réalité en France !
L'exercice de la médecine , c'est d'abord un patient et un médecin, le colloque sigulier.
Ce colloque devient un colloque à trois, le patient, le médecin et l'ordinateur qui trône sur le bureau du médecin, et bientôt à quatre avec l'IA.
Cet intrus vient compliquer les choses, ce pianotage incessant , de plus en plus long, qui associe des données médicales et des données contactuelles, fait oublier la clinique , l'examen clinique.
Cet intrus empêche bon nombre de médecins d'examiner le patient "en slip " comme disait mon Maître Charles Janbon"
Cet intrus va nous apporter (devrait nous apporter) de plus en plus des données "fantastiques", l'IA devrait accélérer et nous faciliter la tâche, mais ça , c'est en théorie......l'IA en cabinet oui, mais une IA utile qui nous apporte réellement quelque chose et non une IA gadget......
Cet intrus est un obstacle entre le patient et le médecin qu'on le veuille ou non
C'est effarant le nombre de patients qui me disent spontanément sans que je leur demande : "on ne m'examine plus", "on ne prend plus la TA ", "on ne m'écoute plus " ,"on ne me questionne pas " , "on ne me fait plus déshabiller" etc.
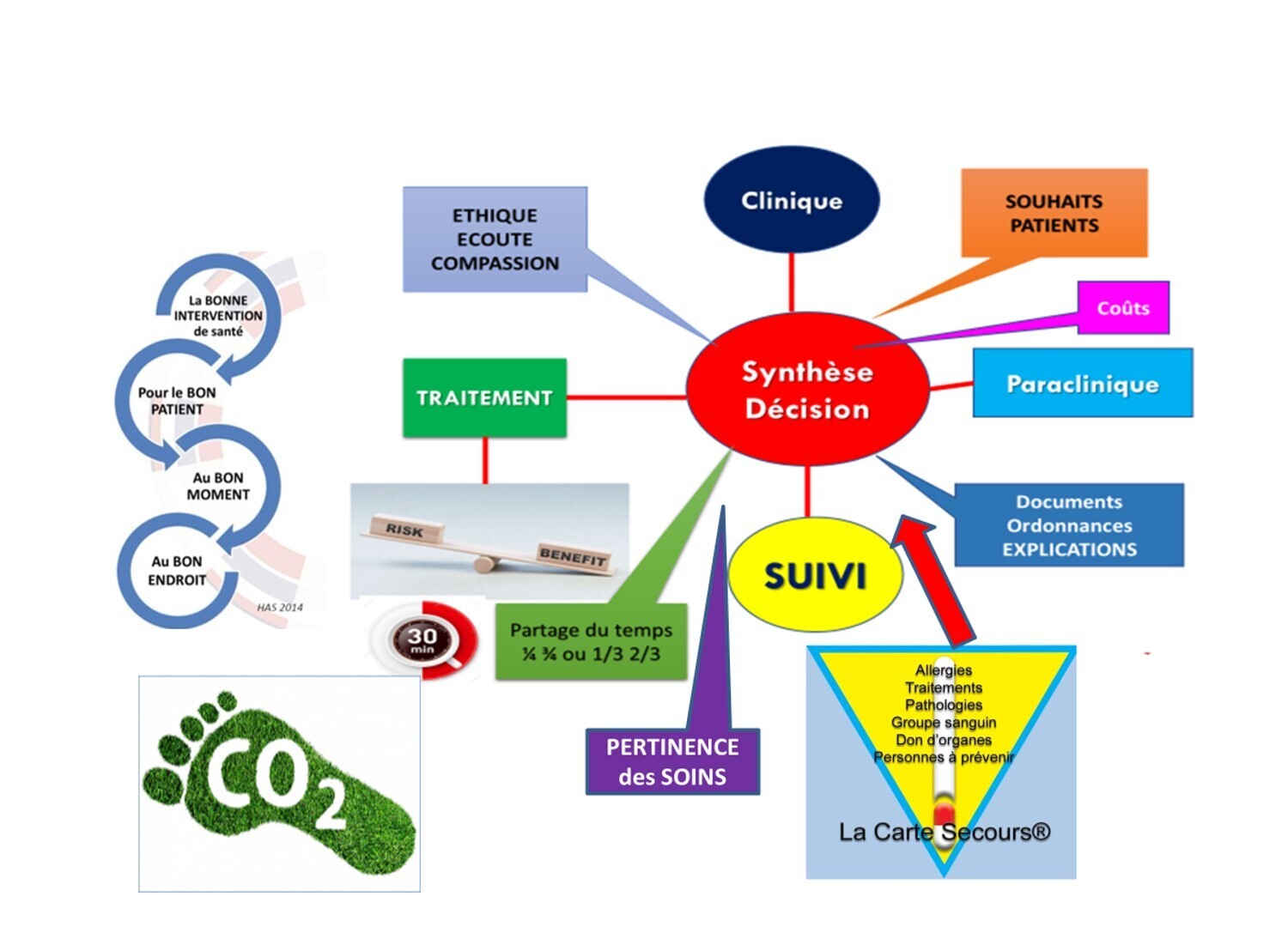
La consultation médicale , toute spécialité confondue doit s'achever par une décision médicale (ci dessus) , décsion qui sera la synthèse des différents paramétres cités.........
Cette décision médicale est une décision partagée entre le patient et le médecin. Mais pour aboutir à cette décision partagée il faut : EXAMINER, ECOUTER, DIALOGUER, ECHANGER, PARTAGER, avoir de la COMPASSION et de l'EMPATHHIE avec une attitude toujours ETHIQUE.
De la décision médicale ...en profondeur
D'après René Amalberti
Éléments d'histoire et situation actuelle
"La décision médicale a suscité de très nombreux travaux, sous des éclairages variés et selon des modèles sensiblement différents qui mettent en jeu le processus cognitif de la décision, la participation du patient et l’aide à la décision. Ce champ d’études est emblématique de l’un des
deux piliers historiques de la médecine : celui du diagnostic médical – la thérapeutique constituant le second pilier. La décision médicale se prête de fait à une littérature importante, en alliant trois caractéristiques qui contribuent à augmenter sa difficulté : le doute du décideur, l’incertitude du domaine concerné, et la relation d’asymétrie particulière qui prévaut entre les acteurs (médecin et patient)."
"Pourquoi est-il si important de prendre, auprès des patients, le temps de l’écoute et de l’explication ? La réponse est simple : tout le monde ne dispose pas du même bagage intellectuel ou scolaire. Plus de 30 % des Français ont au mieux le certificat d’étude, 36 % ne savent pas utiliser des données simples, 58 % sont perdus dans les comparaisons de pourcentages. Ces difficultés peuvent être aggravées par des facteurs généraux comme l’émotion ressentie face à une nouvelle inquiétante, le vieillissement, la dégradation des capacités sensorielles … et plus encore par le manque d’écoute des médecins." ....et le manque de médecins, moins de médecins = mois d'écoute= moines de temps de consultation.....
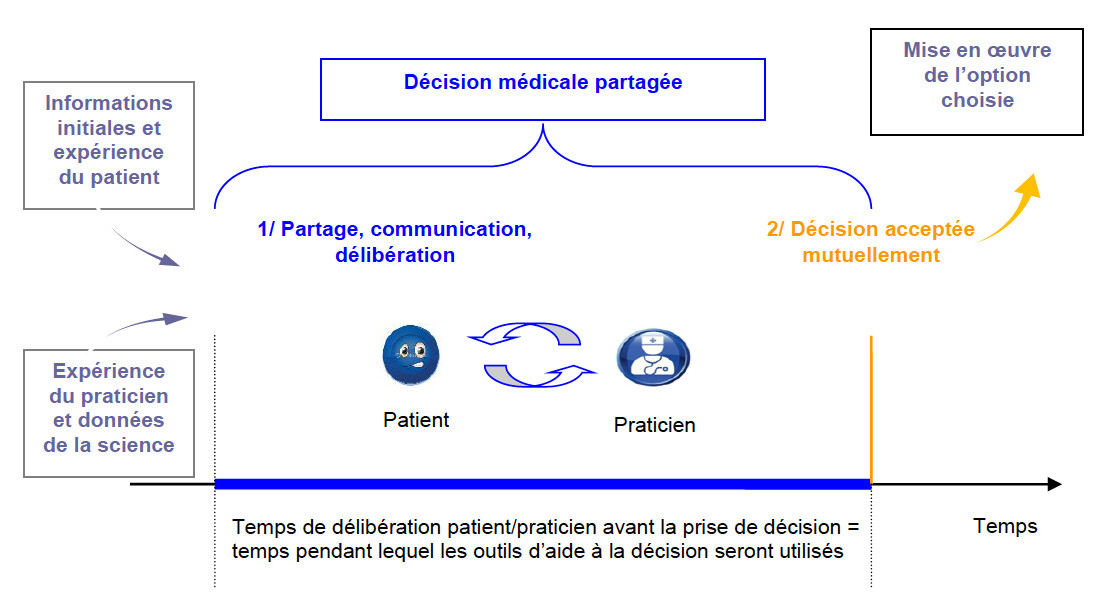
"La décision partagée...
Une prise en compte croissante des préférences du patient .
La problématique de la prise de décision partagée (PDP), et plus largement du poids des préférences du patient dans la décision médicale, fait l’objet d’une abondante littérature internationale depuis les années 1980 . De fait, les bénéfices potentiels de la participation du patient à la prise de décision apparaissent multiples : amélioration de la sécurité, motivation renforcée des malades (avec une meilleure prise en charge personnelle), diminution des litiges, amélioration des résultats objectifs de santé, amélioration du ratio coût/efficacité…
Mais en pratique, la notion de décision partagée recouvre un continuum de postures d’information et de prise en compte des préférences du patient par le médecin. Même si le terme « prise de décision partagée » est le plus fréquemment utilisé, la réalité de la clinique est donc plutôt celle d’un processus de décision plus ou moins négocié. Ainsi, une égalité d’information entre médecin et patient sur le diagnostic et ses conséquences médicales est souvent considérée comme une condition préalable à l’installation d’une discussion équilibrée sur l’objectif du soin et ses modalités.
Le risque de déresponsabiliser les médecins ?
Cette transformation technologique rapide pose également des questions assez similaires à celles déjà rencontrées dans l'industrie, et particulièrement dans l'aviation , avec l'arrivée massive de l'automatisation – questions partiellement résolues par la diminution du rôle des acteurs de première ligne. L’art technique se déplace vers les bureaux d’études qui conçoivent les machines et règlent leur emploi, et l’acteur de front – le médecin en l’occurrence – devient un exécutant dont les marges de compréhension et de vérification apparaissent limitées, eu égard à la rapidité des machines et à la complexité des tests fournis (dont il est bien incapable de dénier la valeur).
file:///E:/Downloads/LAE_144_0014.pdf
Annexe
 https://www.vidal.fr/actualites/22667-outils-d-aide-a-la-decision-medicale-partagee-rappels-et-preconisations-de-la-haute-autorite-de-sante.html
https://www.vidal.fr/actualites/22667-outils-d-aide-a-la-decision-medicale-partagee-rappels-et-preconisations-de-la-haute-autorite-de-sante.html
