-
"Eh ! Que diable ! Il faut bien bouillir quelquefois ! Dieu nous aurait mis de l'eau dans les veines et non du sang, s'il nous eût voulu toujours et partout imperturbables ! "
Jules Verne, Michel Strogoff
MVPT : C-TRACT
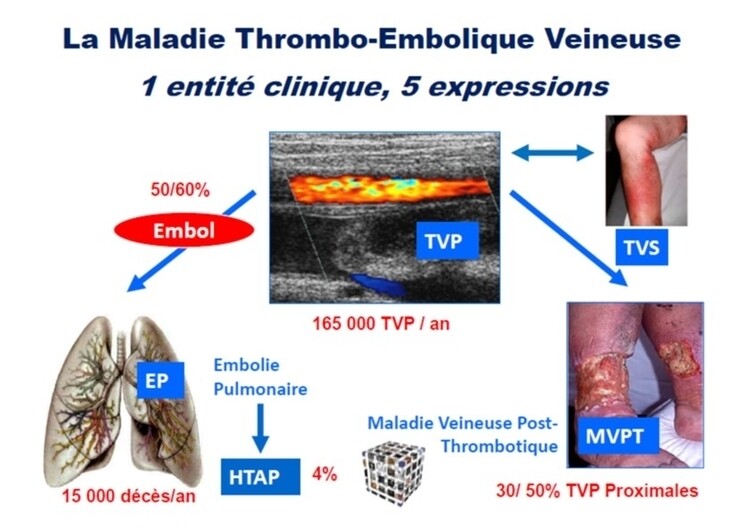
Traitement endovasculaire du syndrome post-thrombotique : un essai randomisé
N Engl J Med. 2026 Apr 13:10.1056/NEJMoa2519001. doi: 10.1056/NEJMoa2519001. Epub ahead of print. PMID: 41972998; PMCID: PMC13078690.https://www.nejm.org/doi/full/10.1056/NEJMoa2519001
Contexte
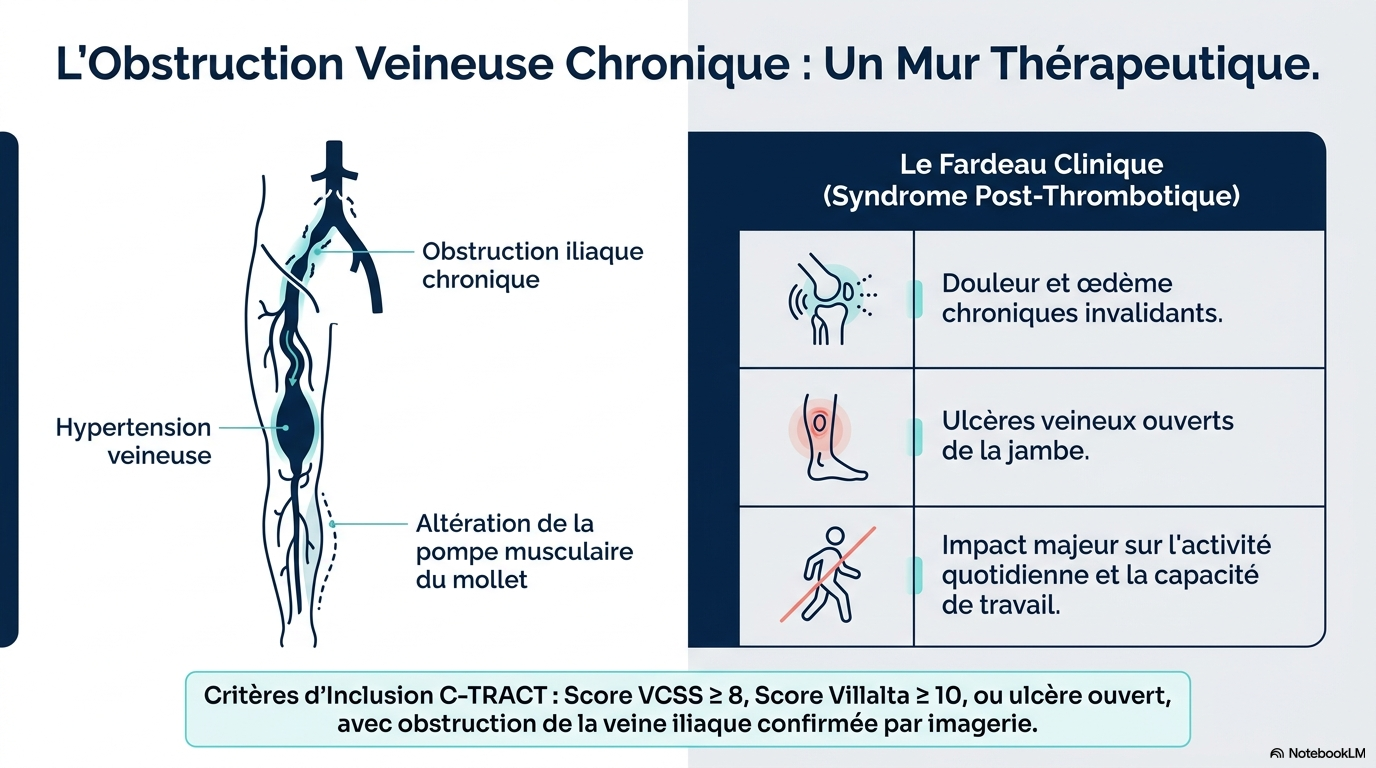
Le syndrome post-thrombotique est fréquent après une thrombose veineuse profonde et peut entraîner des symptômes graves touchant les membres, altérant l’activité et la qualité de vie des patients. Le traitement endovasculaire permet de lever l’obstruction veineuse chronique et est supposé réduire la gravité du syndrome post-thrombotique.
Méthodes
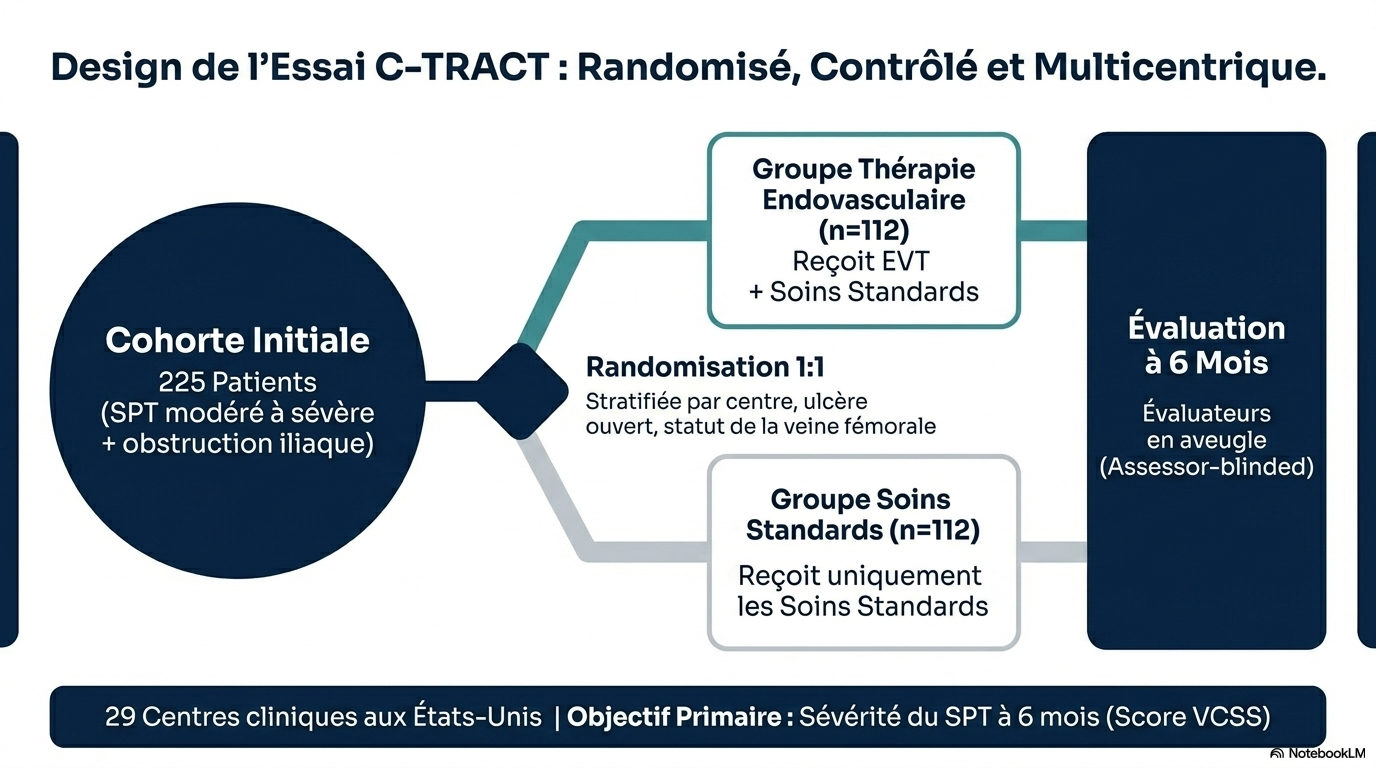
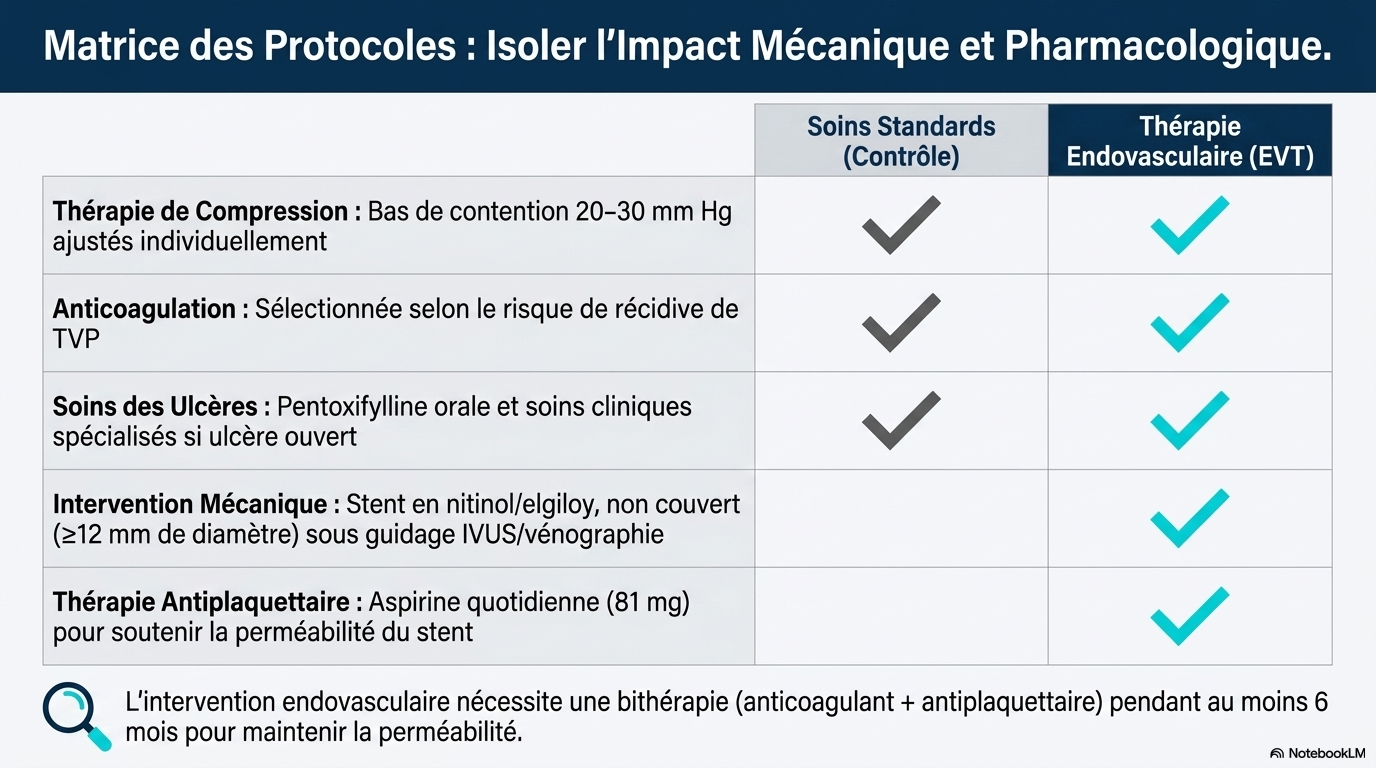
Nous avons randomisé 225 patients présentant un syndrome post-thrombotique modéré ou sévère et une obstruction de la veine iliaque confirmée par imagerie, en deux groupes : l’un recevant un traitement endovasculaire (pose d’un stent dans la veine iliaque et renforcement du traitement antithrombotique) associé aux soins standards du syndrome post-thrombotique, l’autre recevant uniquement ces derniers.
La sévérité du syndrome post-thrombotique à 6 mois (critère d’évaluation principal) a été évaluée à l’aide de l’échelle validée de sévérité clinique veineuse (VCSS) (score de 0 à 30, un score élevé indiquant un syndrome post-thrombotique plus sévère) par des évaluateurs ignorant l’appartenance des patients aux groupes. Les principaux critères d’évaluation secondaires comprenaient la qualité de vie spécifique à la maladie veineuse et la qualité de vie globale.
Résultats
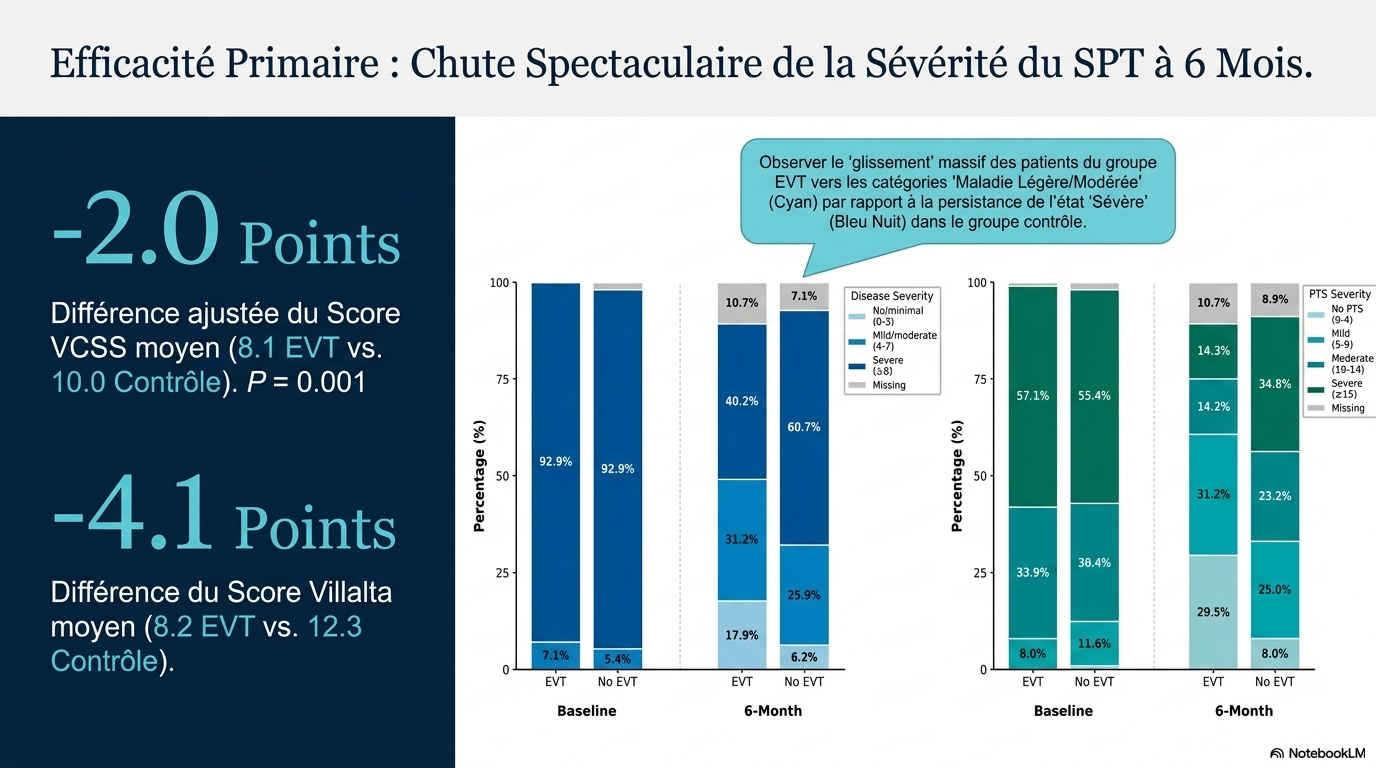
À 6 mois, la gravité du syndrome post-thrombotique était moindre dans le groupe ayant bénéficié d’un traitement endovasculaire que dans le groupe n’en ayant pas bénéficié (score VCSS moyen [± écart-type] : 8,1 ± 5,1 vs 10,0 ± 4,9 ; différence ajustée : -2,0 ; p = 0,001).
La qualité de vie spécifique à la maladie veineuse, évaluée à l’aide du questionnaire VISE-QOL (Venous Insufficiency Epidemiological and Economic Study Quality of Life), était meilleure dans le groupe ayant bénéficié d’un traitement endovasculaire que dans le groupe n’en ayant pas bénéficié à 6 mois (différence ajustée : 14,5 points ; p < 0,001), de même que la qualité de vie globale, évaluée à l’aide du score de synthèse de la composante physique du questionnaire SF-36 (Medical Outcomes Study 36-Item Short-Form Health Status Survey) (différence ajustée : 6,1 points ; p < 0,001). Les scores des deux outils varient de 0 à 100.
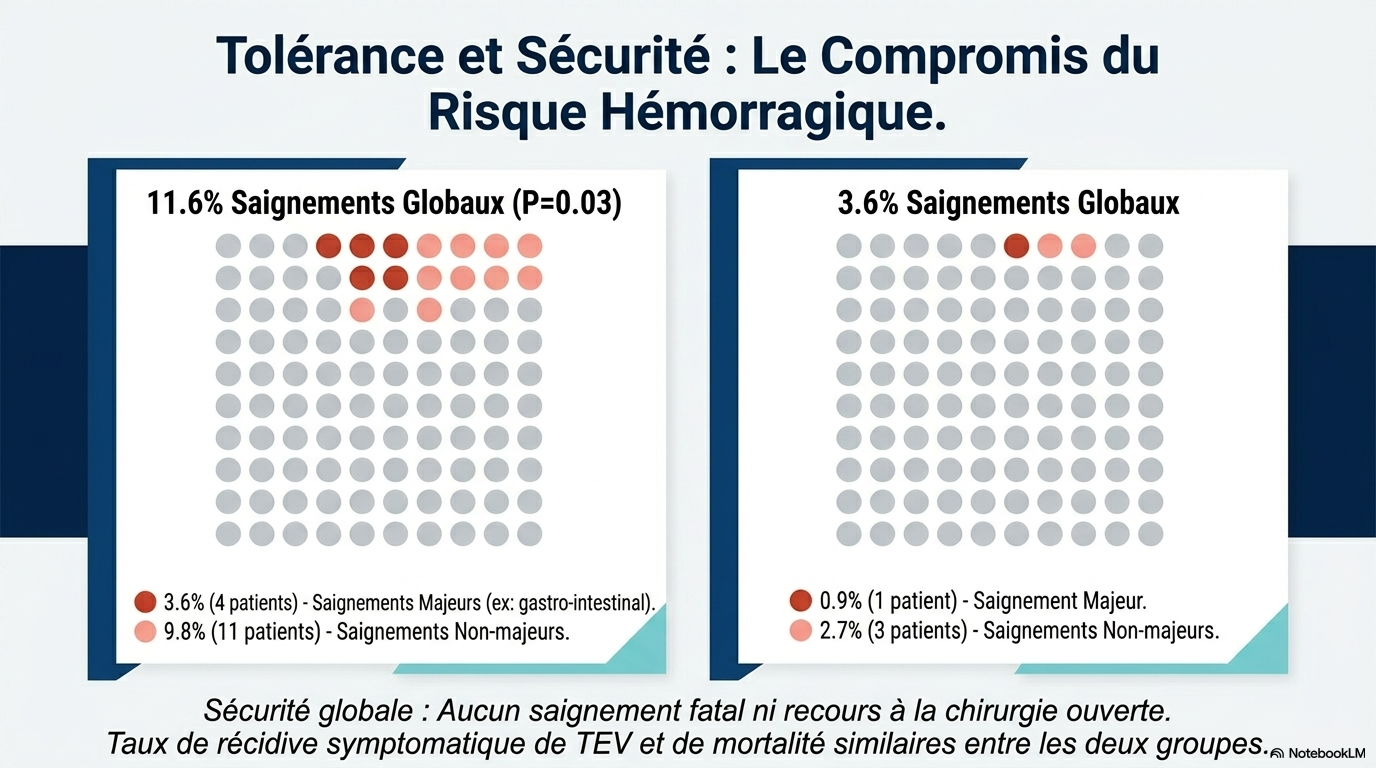
Lors des 6 mois, les saignements étaient plus fréquents dans le groupe de thérapie endovasculaire que dans le groupe sans thérapie endovasculaire (chez 11,6 % contre 3,6 % des patients ; P = 0,03).
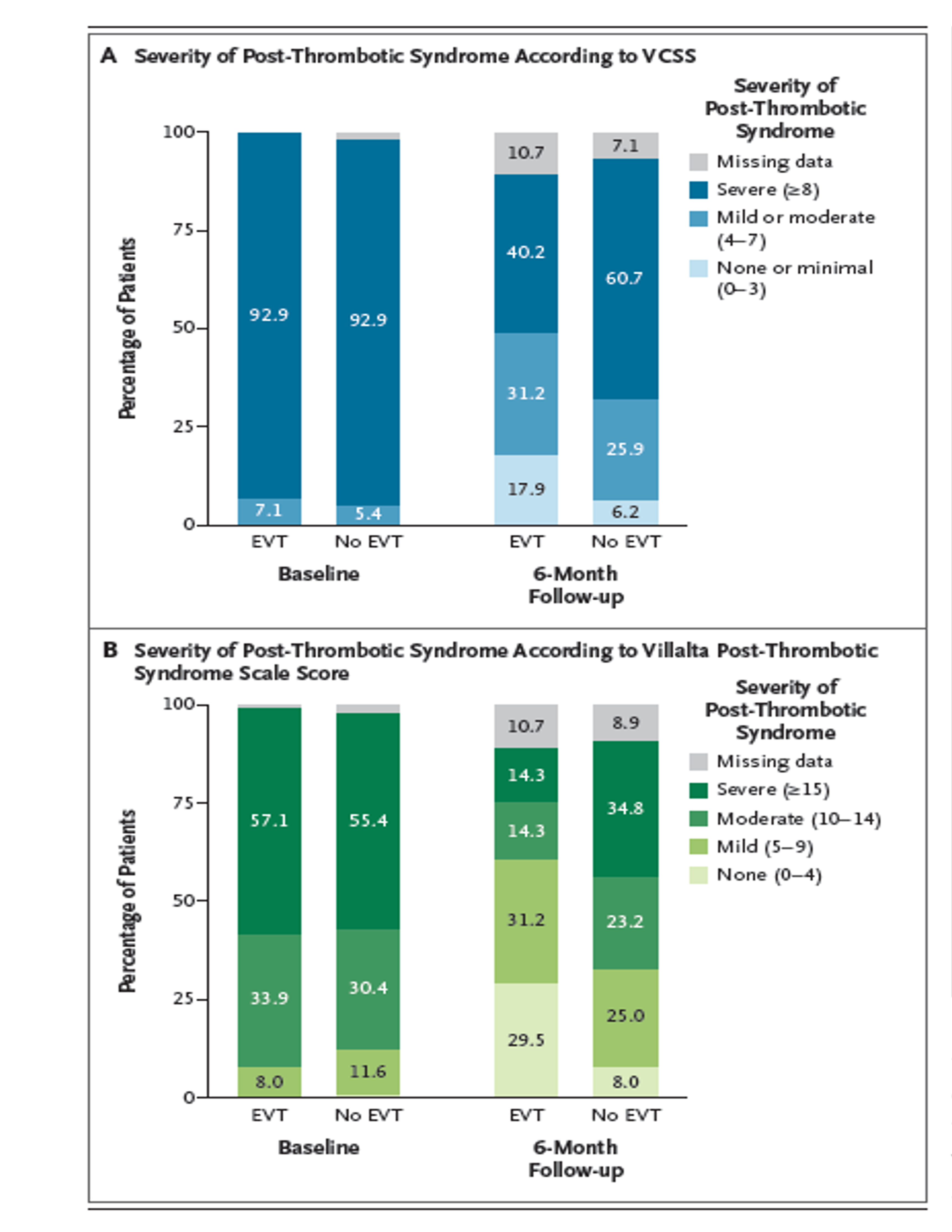
Distribution catégorielle des scores VCSS et Villalta
Le panneau A montre la répartition des patients au départ et au suivi à 6 mois selon les trois catégories de sévérité établies pour le syndrome post-thrombotique, évaluées à l’aide de l’outil Venous Clinical Severity Score (VCSS) : absence ou syndrome post-thrombotique minimal (0 à 3), syndrome post-thrombotique léger ou modéré (4 à 7) et syndrome post-thrombotique sévère (≥8). Le score total du VCSS varie de 0 à 30, les scores les plus élevés indiquant une sévérité accrue du syndrome post-thrombotique. Les valeurs initiales du VCSS manquaient pour 2 patients (1,8%) dans le groupe sans traitement endovasculaire.
Le panneau B indique la répartition des patients au départ et au suivi à 6 mois selon les quatre catégories de sévérité établies sur l’échelle de Villalta pour le syndrome post-thrombotique : absence de syndrome post-thrombotique (0 à 4), syndrome post-thrombotique léger (5 à 9), modéré (10 à 14) et sévère (≥15). L’échelle de Villalta évalue cinq symptômes rapportés par les patients et six signes cliniques de maladie veineuse, notés par des cliniciens qui ignoraient l’affectation du groupe d’étude ; une jambe présentant un ulcère se voyait attribuer un score minimum de 15 points. Le score total de l’échelle de Villalta varie de 0 à 33, les scores les plus élevés indiquant une sévérité plus importante du syndrome post-thrombotique. Les scores initiaux de Villalta étaient manquants pour 1 patient (0,9%) dans le groupe avec traitement endovasculaire et pour 2 patients (1,8%) dans le groupe sans traitement endovasculaire. Les patients ont été inclus dans l’étude avec un syndrome post-thrombotique modéré ou sévère, mais lors des 6 mois de suivi, les scores de nombreux patients ont évolué vers des catégories de sévérité moindre, en particulier dans le groupe ayant reçu la thérapie endovasculaire (EVT).
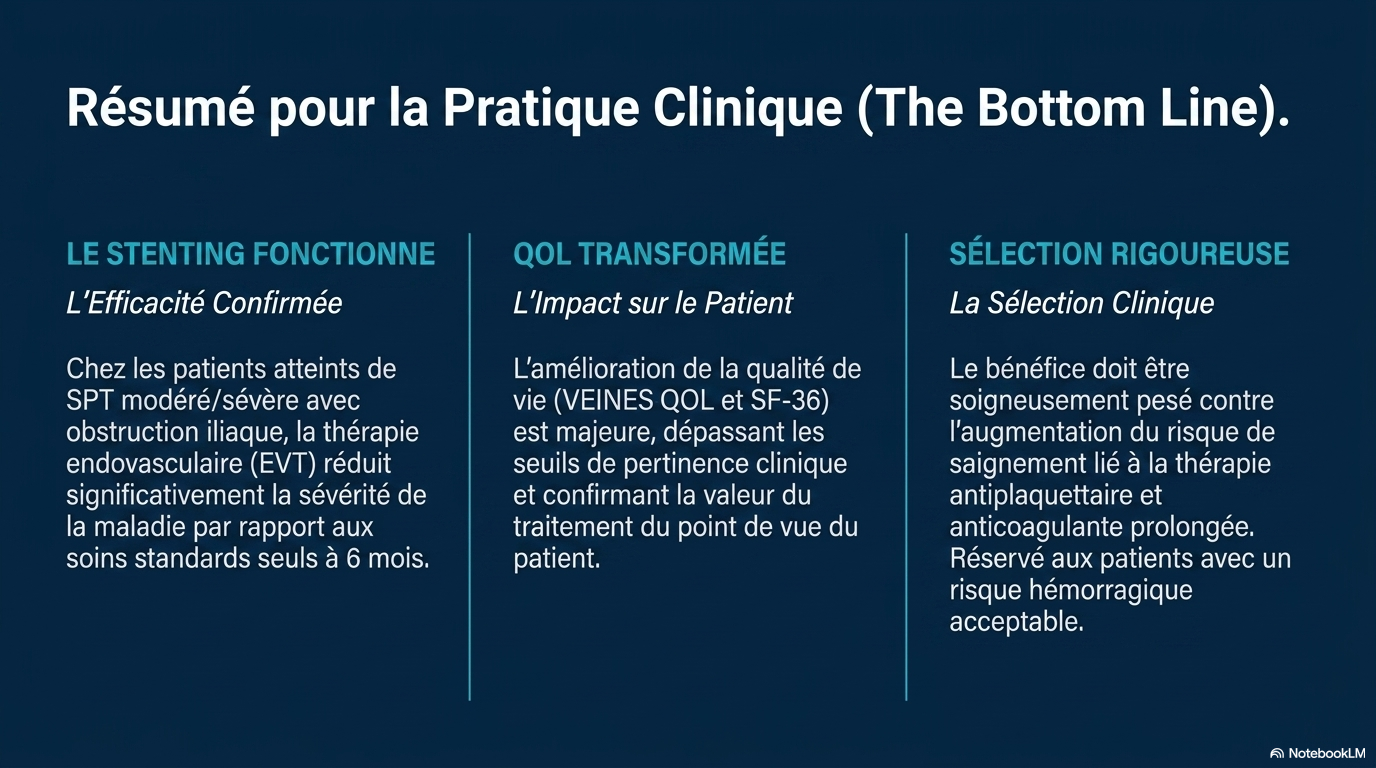
Ce document présente les résultats d'un essai clinique sur l'efficacité de la thérapie endovasculaire pour réduire la sévérité du syndrome post-thrombotique.
Traitement endovasculaire pour le syndrome post-thrombotique
Une étude randomisée a démontré que la thérapie endovasculaire améliore la sévérité et la qualité de vie des patients souffrant de syndrome post-thrombotique avec obstruction ilio-fémorale, mais qu’elle augmente le risque de saignement.
Conception et objectifs de l'étude
L'étude a comparé la thérapie endovasculaire combinée à un soin standard à un soin standard seul chez 225 patients. - Étude multicentrique, ouverte, en aveugle pour l’évaluation, menée aux États-Unis. - Objectif principal : réduire la sévérité du syndrome post-thrombotique à 6 mois, mesurée par le score VCSS. - Secondary : qualité de vie spécifique et globale, volume du mollet, ulcères veineux. - Critères d'inclusion : syndrome modéré ou sévère, obstruction ilio-fémorale confirmée. - Critères d'exclusion : âge < 18 ans, grossesse, DVT récent, mauvaise inflow, stent antérieur.
Résultats principaux
L'intervention a réduit la sévérité du syndrome post-thrombotique et amélioré la qualité de vie. - Score VCSS moyen à 6 mois : 8.1 dans le groupe endovasculaire vs 10.0 dans le groupe standard. - Différence ajustée : −2.0 points, P=0.001. - Score VEINES-QOL : 62.8 vs 48.6, différence de 14.5 points, P<0.001. - Score SF-36 : 56.0 vs 49.9, différence de 6.1 points, P<0.001. - La majorité des scores ont évolué vers des catégories de sévérité inférieure.
Effets secondaires et sécurité
L'endovasculaire augmente le risque de saignement. - Saignements : 11.6% dans le groupe endovasculaire vs 3.6% dans le groupe standard. - Saignements majeurs : 3.6% vs 0.9%, principalement gastro-intestinaux ou intra-articulaires. - Événements thromboemboliques récurrents : similaires dans les deux groupes. - Décès : un seul décès dans le groupe endovasculaire, non lié à la procédure. - Événements indésirables liés à la procédure : déformation de stent, douleur inguinale.
Caractéristiques des patients et traitement
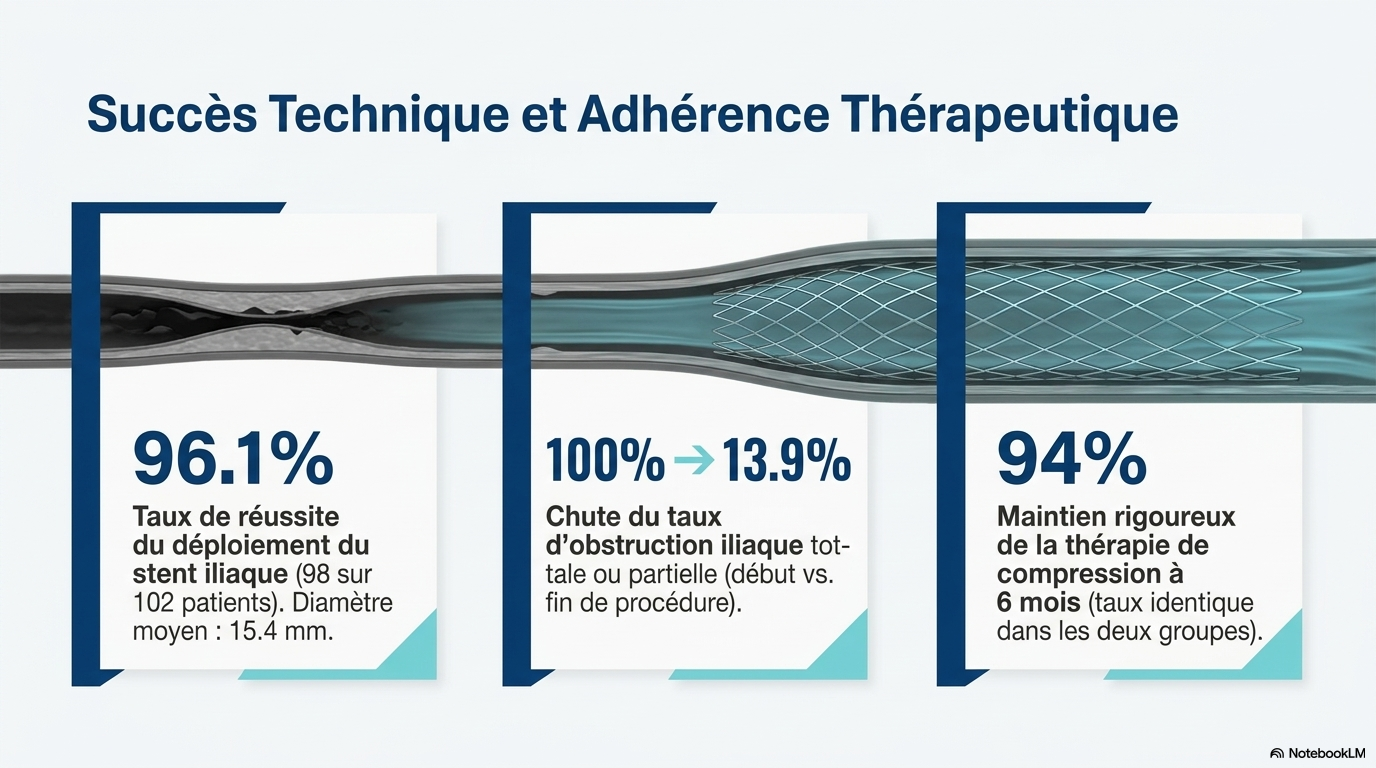
Les patients étaient en moyenne âgés de 54 à 56 ans, avec une majorité de femmes et de patients blancs. - 80-83% recevaient un traitement anticoagulant. - 71% dans le groupe endovasculaire utilisaient des antiplaquettaires. - La procédure de stenting a été réussie dans 96.1% des cas, avec un diamètre moyen de 14-15 mm. - La majorité des stents étaient placés dans la veine iliaque commune. - La thérapie endovasculaire a été réalisée en moyenne 16 jours après la randomisation.
Conclusion générale
L'endovasculaire est efficace pour réduire la sévérité du syndrome post-thrombotique et améliorer la qualité de vie à 6 mois, mais avec un risque accru de saignement, nécessitant une évaluation soigneuse des bénéfices et risques.
Efficacité de la thérapie endovasculaire pour le syndrome post-thrombotique
Une étude a montré que l'ajout de la thérapie endovasculaire améliore la gravité du syndrome post-thrombotique et la qualité de vie en 6 mois, mais augmente le risque de saignement.
- * La thérapie endovasculaire réduit la sévérité du syndrome post-thrombotique selon les scores VCSS et Villalta.
- * Les scores de VCSS et Villalta ont montré une amélioration significative dans le groupe avec endoprothèses.
- * La qualité de vie, mesurée par SF-36, s'est améliorée dans le groupe endovasculaire.
- 92.9% des patients dans le groupe endovasculaire ont présenté une réduction de la sévérité.
- * Le risque de saignement était plus élevé avec la thérapie endovasculaire, principalement non majeur.
- *La durée de suivi était limitée à 6 mois, nécessitant des études à plus long terme.
Méthodologie et analyse statistique
Les résultats ont été obtenus via des méthodes d'imputation multiple et ajustements pour divers facteurs.
- * Les valeurs continues ont été analysées à partir de jeux de données imputés, en moyennant les moyennes et variances.
- * Les analyses ont été ajustées pour des variables de base comme la valeur initiale, l'âge, le sexe, le BMI, et d'autres facteurs stratifiés.
- * La centre a été considéré comme un effet aléatoire dans tous les modèles.
- * Les différences ajustées avec IC à 95% ont été calculées pour les scores continus, et les ratios de risque pour les résultats binaires.
- * La gestion des données manquantes a été effectuée par imputation multiple.
Résultats cliniques et mesures de la sévérité
Les scores de sévérité ont montré une amélioration notable après 6 mois, avec une réduction du syndrome post-thrombotique.
- * 40.2% des patients avaient un syndrome sévère selon VCSS au départ, contre 7.1% après 6 mois.
- 57.1% avaient un syndrome sévère selon Villalta au départ, contre 14.3% après 6 mois.
- * La majorité des patients ont évolué vers des catégories moins sévères, surtout dans le groupe endovasculaire.
- * La proportion de patients sans ou avec un syndrome minimal a augmenté dans le groupe endovasculaire.
- * La présence d'ulcères veineux et la reflux valvulaire ont été prises en compte dans l’analyse.
- * La réduction des scores a été associée à une amélioration clinique significative.
Limitations de l’étude
* Plusieurs limites ont été identifiées, notamment la variabilité des soins et la durée de suivi.
- * La prise en charge était basée sur des soins standardisés mais avec une certaine variabilité locale.
- * La majorité des patients ont reçu une thérapie anticoagulante et stenting, ce qui pourrait influencer les résultats.
- * La généralisation aux opérateurs moins expérimentés est limitée.
- * Le suivi au-delà de 6 mois est nécessaire pour évaluer les effets à long terme.
- * La taille de l’échantillon a été réduite après une réévaluation, ce qui a diminué la précision des estimations.
- * Le biais potentiel dû à l’ouverture de l’étude a été minimisé par l’évaluation en aveugle des scores.
Contexte et implications cliniques
Les résultats soutiennent que la thérapie endovasculaire est bénéfique pour le syndrome post-thrombotique, malgré un risque accru de saignement.
- * La thérapie endovasculaire a permis une réduction significative de la sévérité du syndrome.
- * Elle a amélioré la qualité de vie liée à la santé.
- * La prise en charge doit équilibrer les bénéfices cliniques et le risque de saignement.
- * La pratique clinique doit tenir compte la variabilité des soins et la formation des opérateurs.
- * Des études supplémentaires sont nécessaires pour confirmer ces résultats à long terme et dans différents contextes cliniques.
Conclusions
Chez les patients présentant un syndrome post-thrombotique modéré ou sévère et une obstruction de la veine iliaque, le traitement endovasculaire a permis d’atténuer le syndrome post-thrombotique et d’améliorer la qualité de vie liée à la santé par rapport aux soins standards sur une période de 6 mois, mais avec un risque hémorragique plus élevé. (Financement : National Heart, Lung, and Blood Institute et autres ; numéro ClinicalTrials.gov : NCT03250247 ).




La meilleure et la seule prévention de la maladie veineuse post-thrombotique, c'est la prévention de la MTEV. Trop de TVP n'auraient pas dû avoir lieu, trop de TVP passent inaperçues, trop de TVP ne sont pas anticoagulées correctement, etc.
La TVP, ce qui va mal :
* La prévention de la MTEV en médecine, en chirurgie et en cancérologie, trop souvent oubliée voire négligée, notamment en ambulatoire.
* TVP souvent non diagnostiquées
* Anticoagulation non optimale
* la compression dans la "commode"
* L'activité physique "de sortie"
* Le surpoids oublié, etc.
* En matière de recanalisation, il faut privilégier l'axe iliaque et la VCI.
* Les traitements antithrombotiques post-recanalisation : là c'est "TOP CHEF".
* Dans la vraie vie, on voit des choses aussi diverses qu'inattendues : AOD, antiplaquettaires, durée, associations… Le point de repères , l'existence ou non d'un facteur déclenchant de la thrombose iliaque, rarement précisé, des patient(e)s qui ne comprennent pas le traitement .
Pour l'avenir
- Imagerie plus précise : écho-Doppler avec études des flux lents, intérêt du SONOVUE peut-être, enfin IRM très prometteuse, place de l'élastographie pour l'étude du thrombus à titre pronostic de lyse possible
* Efficacité des anti-XI sur le thrombus ?
* Place des anti-inflammatoires comme la COLCHICINE ?
* Place des antiplaquettaires ?
* Place de l'IA ? A titre pronostic du SPT, ou pour "booster" l'imagerie veineuse
* Importance de l'activité physique "encadrée"
* Amélioration des techniques de thrombectomie en urgence , en phase aiguë - * RCP dédiée
Pour chaque patient examiné par une ou un médecin vasculaire, il doit faire remplir la fiche de risque de THOMBOSE. Ce, quel que soit le motif de la consultation, à partir de 20 à 30 ans puis sans limite d'âge. Et c'est très utile.

À LIRE
SPT : RECANALISATION
https://medvasc.info/archives-blog/spt-recanalisation-sfmv-sficv
REVISITER LE SYNDROME VEINEUX POST-THROMBOTIQUE
https://medvasc.info/archives-blog/revister-le-sybdrome-veineux-post-thrombotique


