"Toute drogue modifie vos appuis. L'appui que vous preniez sur vos sens, l'appui que vos sens prenaient sur le monde, l'appui que vous preniez sur votre impression générale d'être." Henri Michaux
https://jamanetwork.com/journals/jama/article-abstract/2845037#:~:text=Observations%20Methadone%2C%20buprenorphine%2C%20and%20naltrexone,overdose%20and%20all%2Dcause%20mortality.
RAPPEL
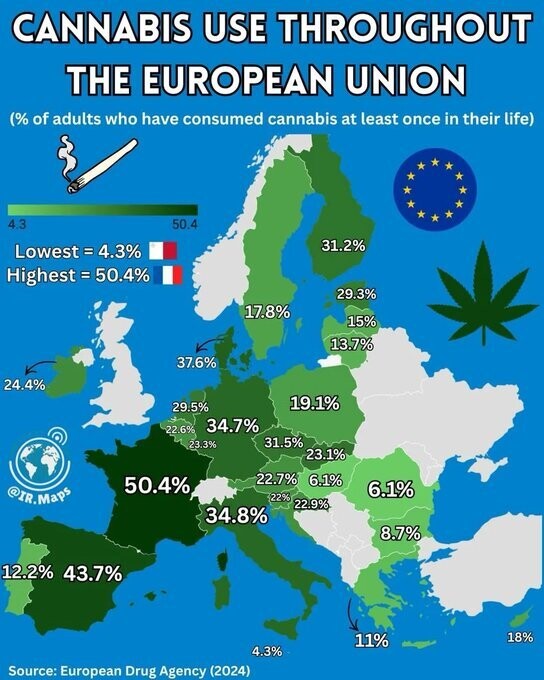
Cinq opioïdes largement utilisés dans le monde ont été inclus : l'oxycodone, le fentanyl, la morphine, le tramadol et la codéine.
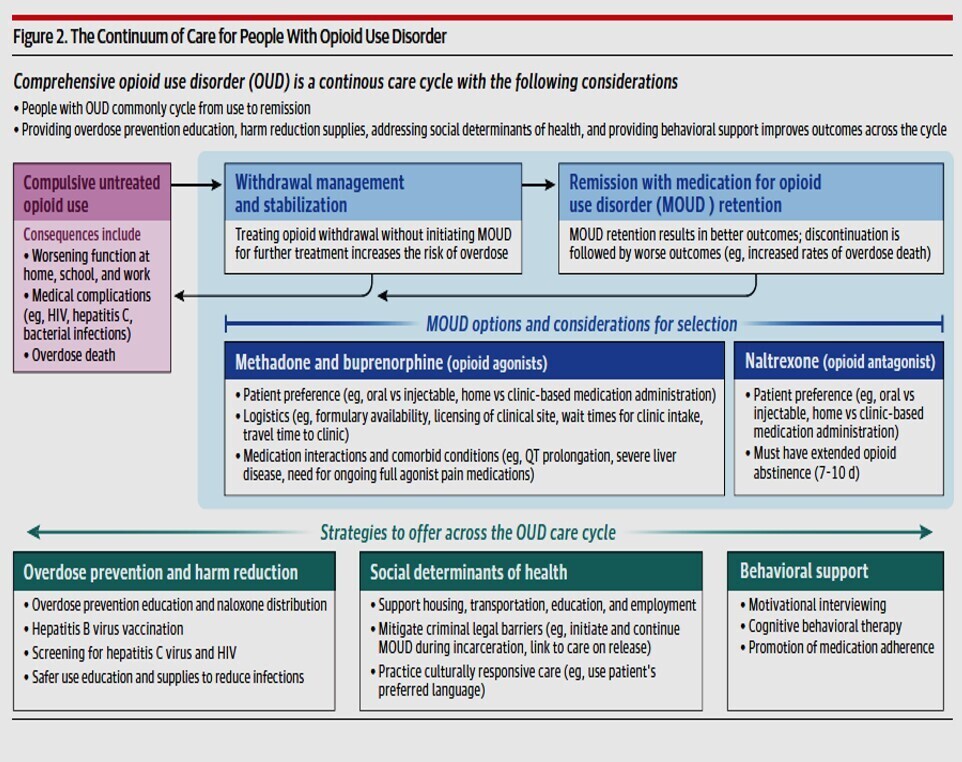
L’importance du trouble lié à l’usage d’opioïdes (TUO) réside dans la consommation compulsive d’opioïdes qui entraîne une souffrance ou une altération du fonctionnement importantes au travail, à l’école ou à domicile. Troisième trouble lié à l’usage de substances le plus répandu au monde, le TUO touchait environ 3,7 % des adultes américains (9 367 000 personnes) en 2022 et a causé 53 774 décès aux États-Unis en 2024. Les traitements médicamenteux du trouble lié à l’usage d’opioïdes (TMO) réduisent la morbidité et la mortalité. Les personnes atteintes de TUO bénéficient également de médicaments pour traiter le syndrome de sevrage aux opioïdes et contrer les surdoses aiguës d’opioïdes.
Observations
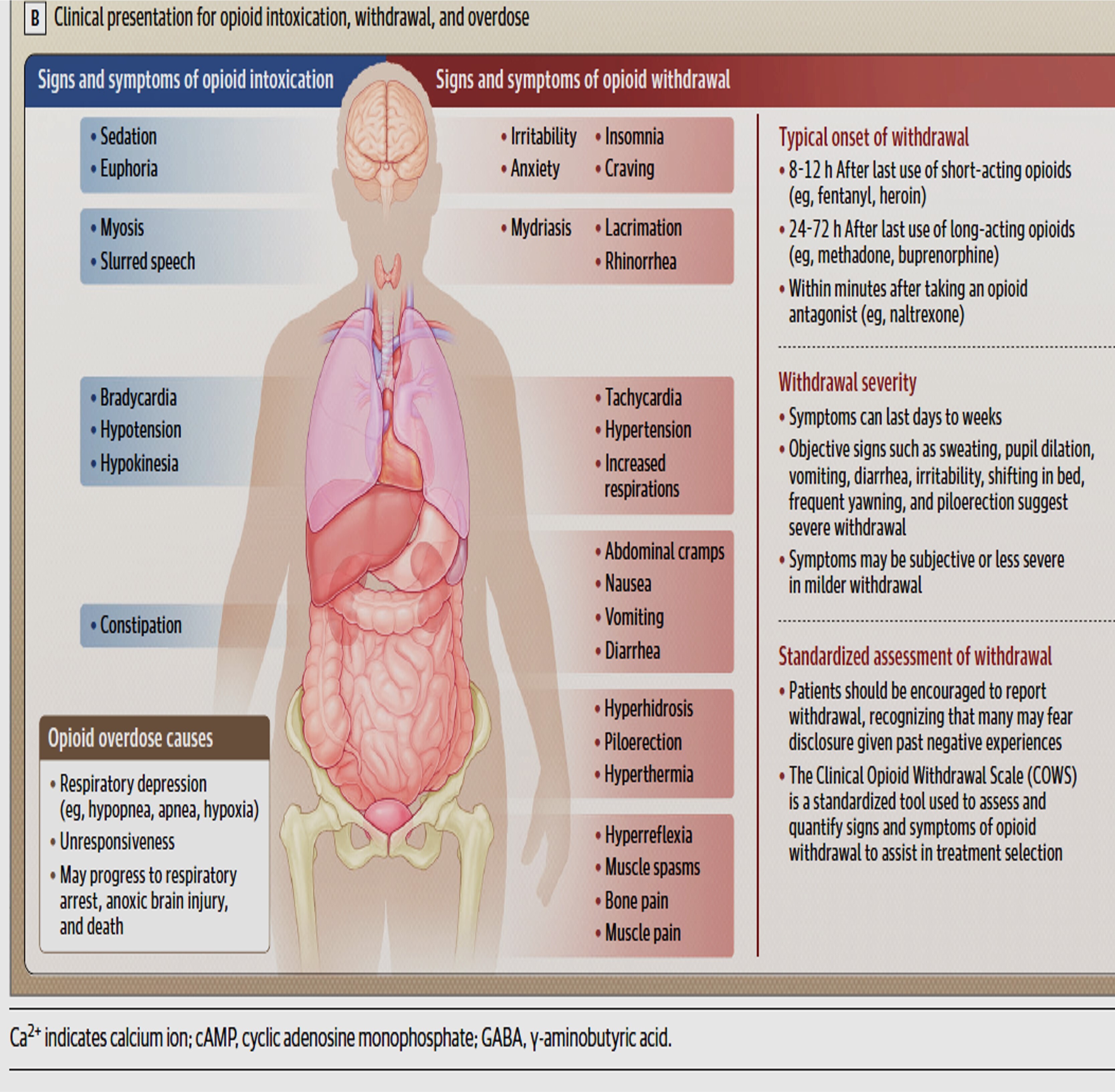
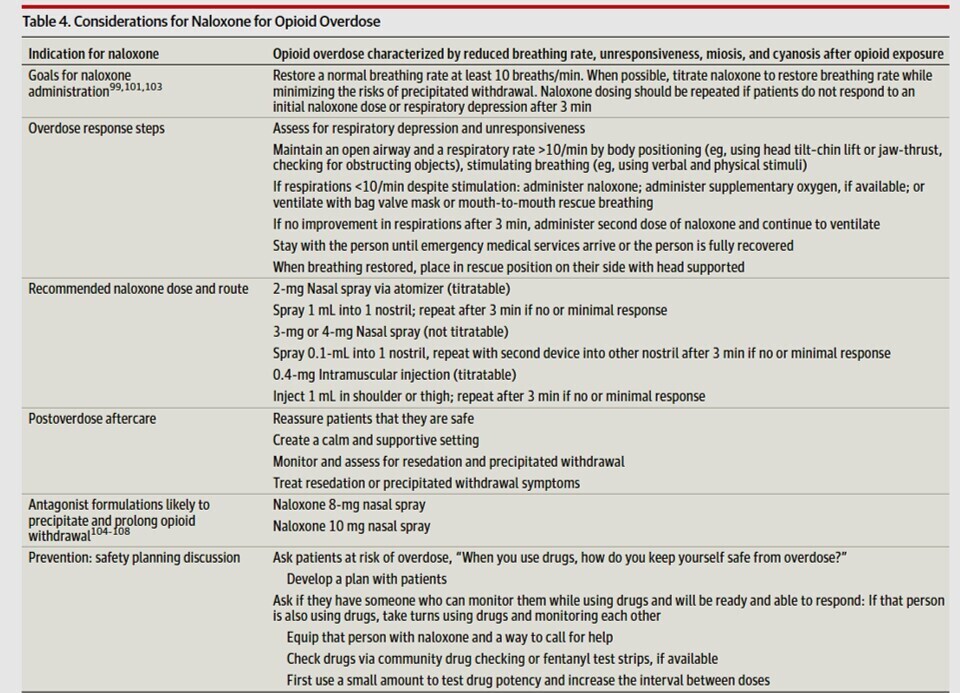
La méthadone, la buprénorphine et la naltrexone sont des médicaments approuvés par la FDA (Food and Drug Administration) américaine pour réduire la consommation d’opioïdes non réglementés. La méthadone et la buprénorphine diminuent les risques de surdose et de mortalité toutes causes confondues. Cependant, seulement 25,1 % des personnes souffrant de troubles liés à l’usage d’opioïdes (TUO) aux États-Unis étaient traitées par ces médicaments en 2022. Le choix d’un traitement de substitution aux opioïdes (TSO) doit reposer sur une décision partagée prenant en compte la disponibilité et la facilité d’accès aux options thérapeutiques, ainsi que les préférences du patient. La buprénorphine et la naltrexone sont prescrites en cabinet médical et peuvent être prises à domicile. Aux États-Unis, les patients ambulatoires souffrant de TUO ne peuvent obtenir de la méthadone qu’en personne, dans des cliniques agréées par l’État fédéral. Après l’arrêt ou la réduction significative de leur consommation d’opioïdes, les personnes souffrant de TUO présentent des symptômes de sevrage, tels que l’anxiété, l’insomnie, la douleur, les nausées, les vomissements et la diarrhée. Les médicaments utilisés pour le sevrage aux opioïdes comprennent les agonistes opioïdes (par exemple, la méthadone et la buprénorphine), les agonistes des récepteurs α2 ( par exemple, la lofexidine et la clonidine) et des médicaments pour traiter la douleur (ibuprofène) et les nausées (ondansétron). Les personnes traitées pour un sevrage aigu doivent également se voir prescrire un traitement de substitution aux opioïdes (TSO) afin de réduire le risque de mortalité toutes causes confondues (risque relatif ajusté : 0,52 ; IC à 95 % : 0,42-0,63 pour le TSO par rapport à son absence). Les personnes consommant des opioïdes peuvent développer une surdose, qui peut entraîner une dépression respiratoire, une stupeur et, dans les cas graves, un coma et le décès. La surdose d’opioïdes peut être traitée ou neutralisée par la naloxone, un antagoniste de ces substances approuvé par la FDA, qui doit être administrée à la dose minimale efficace pour rétablir une fréquence respiratoire normale (par exemple, 0,4 mg de naloxone par voie intramusculaire ou 2 à 4 mg par voie intranasale). La distribution communautaire de naloxone aux personnes consommant des opioïdes et à leurs réseaux sociaux a été associée à une diminution de 25 % à 46 % des taux de surdose d'opioïdes au sein de la communauté.
Conclusions et pertinence
Il convient de proposer un traitement par méthadone et buprénorphine à toutes les personnes souffrant de troubles liés à l’usage d’opioïdes (TUO) afin de réduire leur consommation. La méthadone et la buprénorphine diminuent la mortalité liée aux opioïdes et la mortalité toutes causes confondues chez ces patients. Les symptômes de sevrage aux opioïdes peuvent être traités par des agonistes opioïdes, des agonistes des récepteurs α2 et des médicaments contre la douleur et les nausées. Toutes les personnes souffrant de TUO devraient avoir accès à des antagonistes des opioïdes, comme la naloxone, pour traiter les surdoses d’opioïdes.
Questions fréquemment posées sur les médicaments utilisés dans le trouble lié à l’usage d’opioïdes, le sevrage aux opioïdes et le surdosage d’opioïdes
Quels sont les bénéfices des médicaments pour le trouble lié à l’usage d’opioïdes (OUD) ?
Chez les personnes présentant un trouble lié à l’usage d’opioïdes, la buprénorphine (agoniste partiel des récepteurs opioïdes), la méthadone (agoniste complet) et la naltrexone (antagoniste des opioïdes) réduisent la consommation d’opioïdes.
L’utilisation de la buprénorphine et de la méthadone est associée à une diminution du risque de surdosage et à une amélioration de la mortalité chez les patients souffrant d’un OUD.
Quels traitements doivent être administrés aux patients présentant des symptômes de sevrage aux opioïdes ?
Les symptômes de sevrage — tels que l’anxiété, les myalgies, l’hypertension et la tachycardie — peuvent être traités principalement par des agonistes opioïdes (par ex. méthadone, buprénorphine, oxycodone, hydromorphone).
Les agonistes des récepteurs α2 (par ex. lofexidine, clonidine) peuvent être administrés en complément des agonistes complets ou en alternative lorsque ces derniers ne sont pas disponibles, associés à d’autres traitements symptomatiques comme le lopéramide pour la diarrhée.
Tous les patients traités pour un sevrage aux opioïdes devraient se voir proposer un traitement médicamenteux pour le trouble lié à l’usage d’opioïdes ainsi qu’une prévention du surdosage.
Comment doit-on administrer la naloxone ?
La naloxone doit être administrée à raison de 2 à 4 mg par voie intranasale ou 0,2 à 2 mg par voie intraveineuse, intramusculaire ou intra-osseuse, avec des doses répétées toutes les 3 minutes si nécessaire, chez les patients présentant une fréquence respiratoire inférieure à 10 respirations par minute ou des signes d’hypoxie (par ex. lèvres ou doigts cyanosés).
Ce texte constitue une synthèse médicale approfondie portant sur la prise en charge du trouble lié à l'usage d'opioïdes (TUO), une pathologie chronique qui affecte des millions de personnes et entraîne une mortalité par surdose alarmante. Les auteurs mettent en avant l’efficacité cruciale des traitements pharmacologiques (MOUD), tels que la méthadone et la buprénorphine, qui réduisent significativement les décès prématurés bien qu'ils demeurent largement sous-utilisés. L'article détaille également les protocoles pour gérer le sevrage physique et souligne l'importance vitale de la naloxone, un antagoniste capable d'inverser immédiatement une overdose respiratoire. En favorisant une approche de prise de décision partagée, le document vise à guider les cliniciens vers des soins globaux intégrant la réduction des risques et le soutien social à long terme.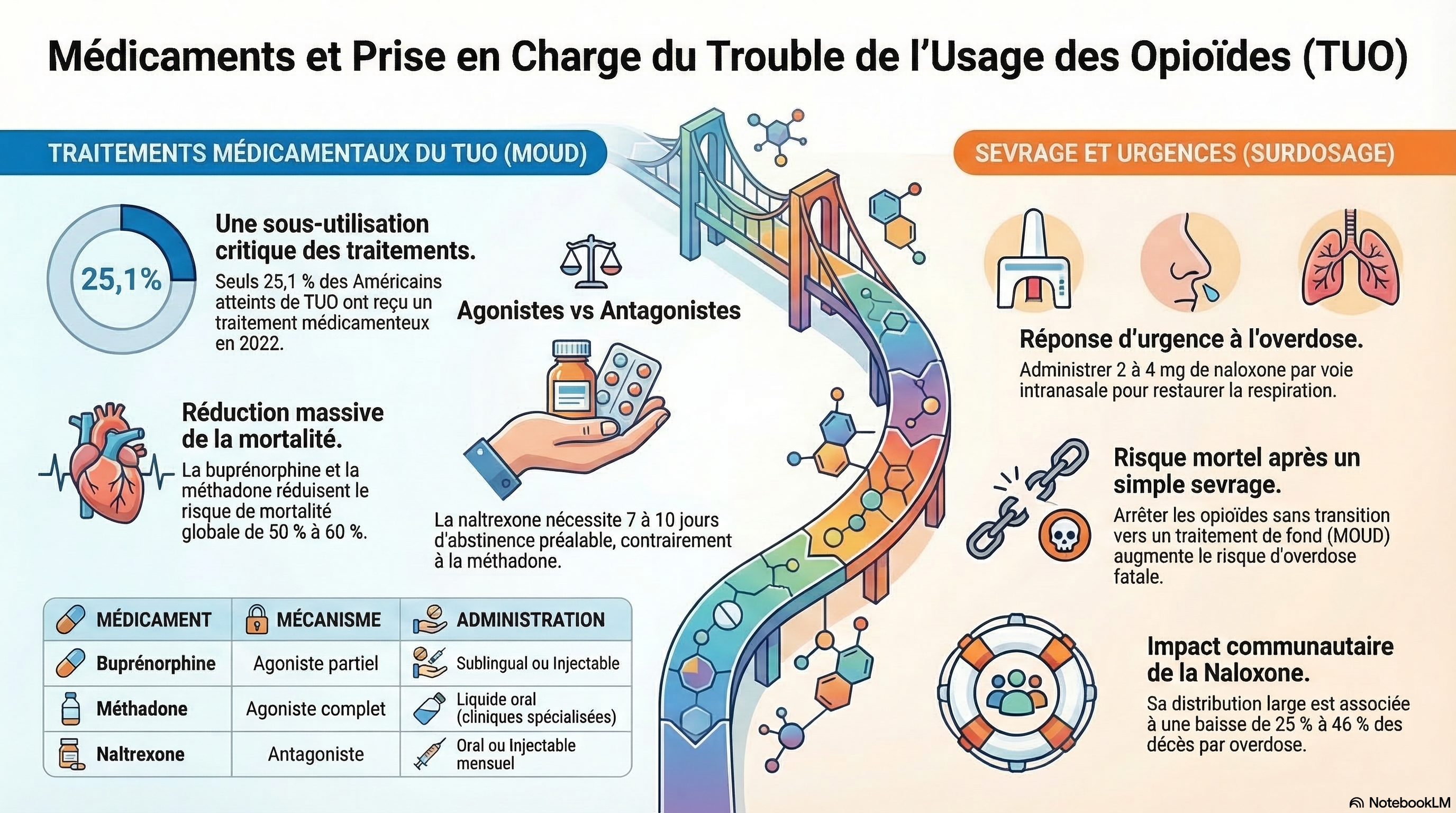
- Statistiques Clés :
- Prévalence : Environ 3,7 % des adultes américains (9 367 000 personnes) souffraient d'un TUO en 2022.
- Mortalité : 53 774 décès par surdosage aux États-Unis en 2024.
- Le facteur Fentanyl : Cet opioïde de synthèse, 50 à 100 fois plus puissant que la morphine, était responsable de 88 % des décès par surdosage en 2024.
- Impact Social : Selon un sondage de 2023, 42,4 % des adultes américains connaissent au moins une personne décédée d'un surdosage.
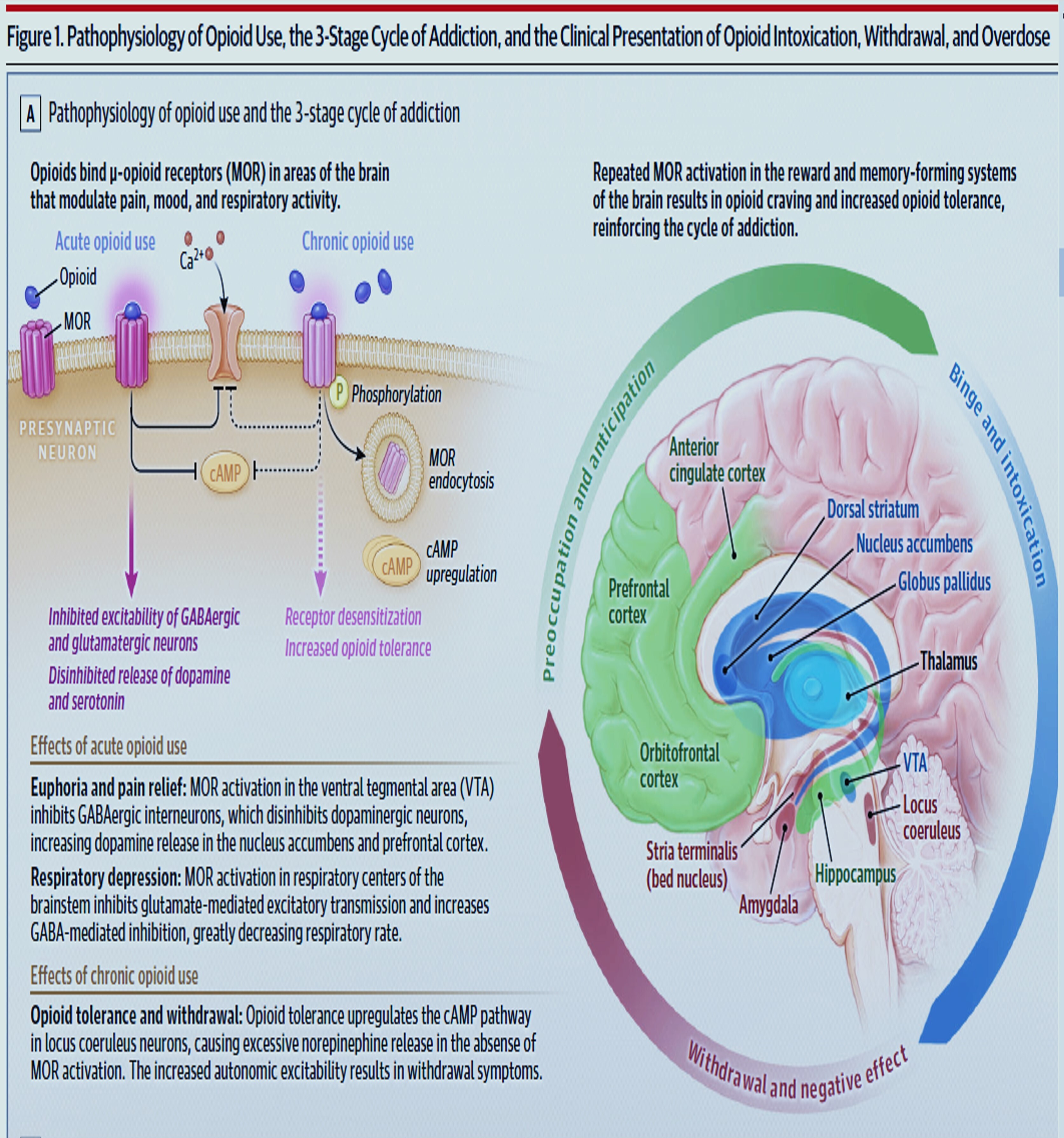
- Mécanisme de Récompense : L'activation des MOR dans l'aire tegmentale ventrale (VTA) entraîne une libération de dopamine dans le noyau accumbens, provoquant euphorie et soulagement de la douleur.
- Dépression Respiratoire : L'activation des MOR dans le tronc cérébral diminue drastiquement le rythme respiratoire.
- Cycle de l'Addiction : L'exposition répétée entraîne des changements dans l'amygale, les ganglions de la base et le cortex préfrontal, créant un cycle de manque et de tolérance.
- Le Sevrage : En l'absence d'opioïdes, une régulation positive de la voie de l'AMP cyclique (cAMP) provoque une libération excessive de norépinéphrine, entraînant une hyperactivité autonome.
|
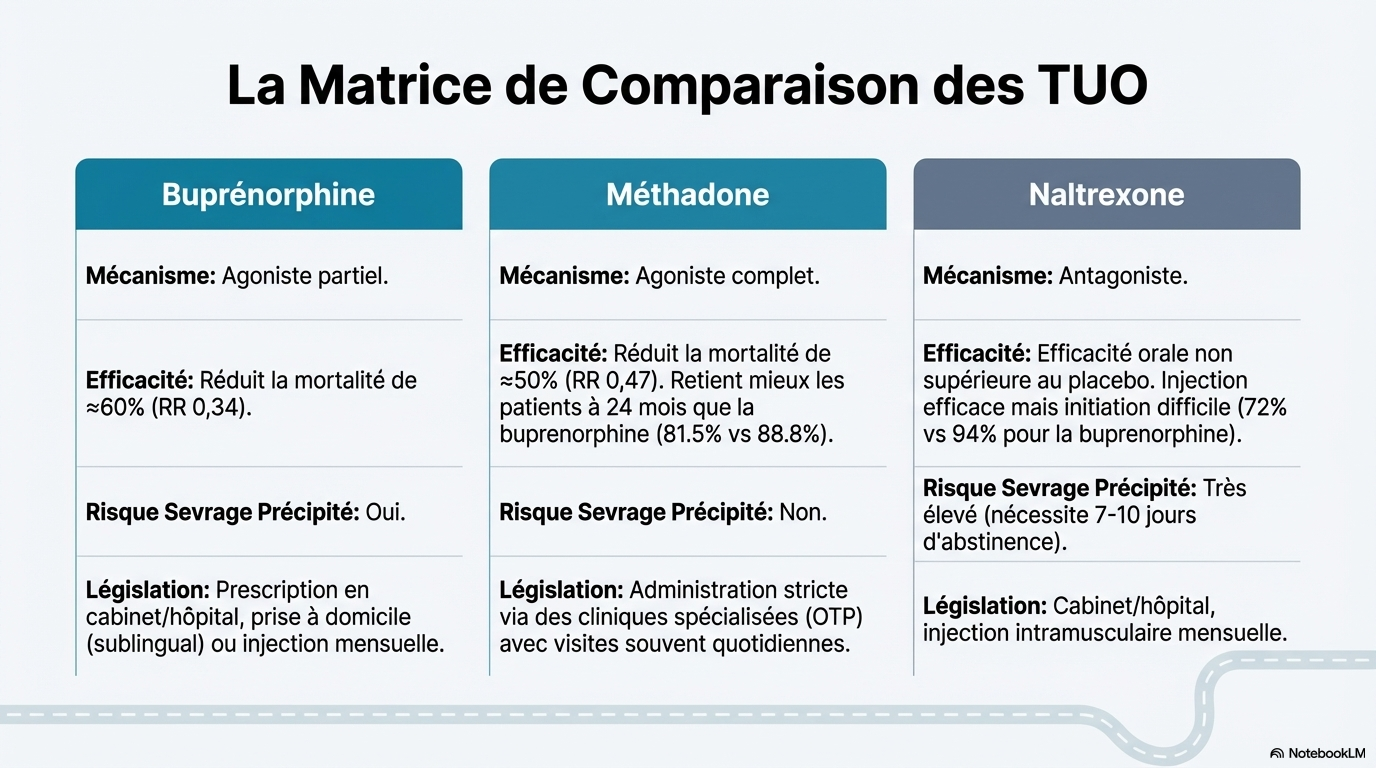
Caractéristique
|
Buprénorphine
|
Méthadone
|
Naltrexone
|
|---|---|---|---|
|
Mécanisme
|
Agoniste partiel
|
Agoniste complet
|
Antagoniste
|
|
Efficacité (Mortalité)
|
Réduction d'environ 60 %
|
Réduction d'environ 50 %
|
Non prouvée (orale)
|
|
Traitement du sevrage
|
Oui
|
Oui
|
Non
|
|
Risque de sevrage précipité
|
Oui
|
Non
|
Oui
|
|
Cadre de prescription
|
Cabinet, hôpital, télésanté
|
Centres agréés (OTP), hôpital
|
Cabinet, hôpital, télésanté
|
|
Administration
|
Sublingual (maison) ou injectable
|
Liquide oral (souvent supervisé)
|
Oral ou injectable (mensuel)
|
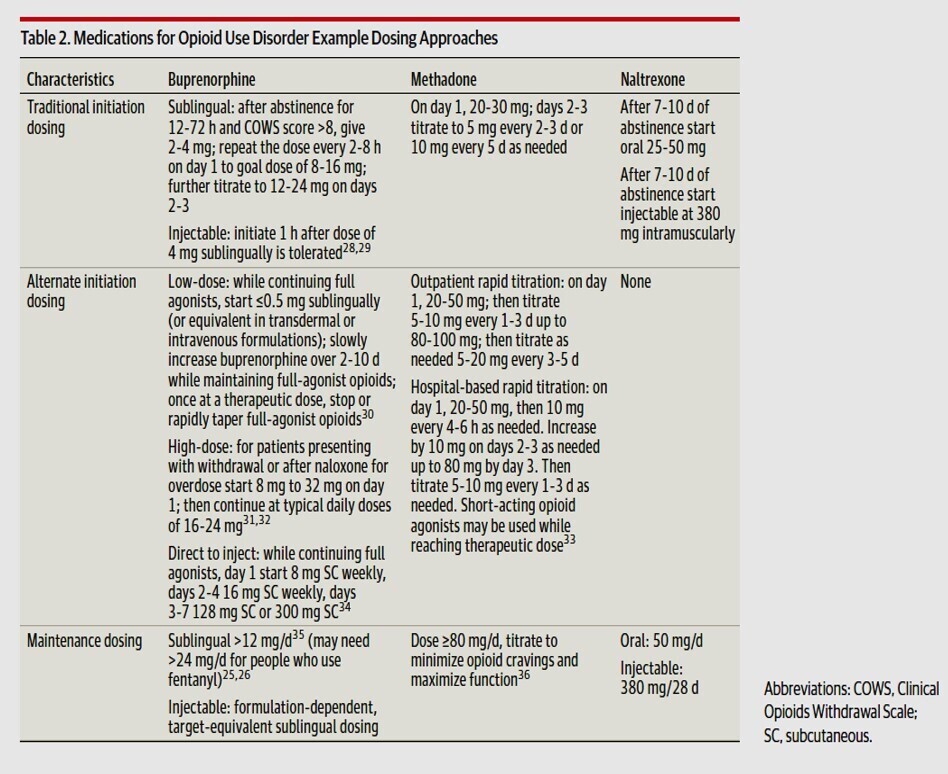
- Buprénorphine : Sa forte affinité pour les récepteurs MOR bloque l'activité des agonistes complets. Les doses quotidiennes supérieures à 24 mg sont associées à une meilleure rétention du traitement. Des approches à "faible dose" (micro-induction) permettent d'initier le traitement sans sevrage préalable.
- Méthadone : Administrée principalement dans des cliniques hautement réglementées aux États-Unis. La dose d'entretien recommandée est d'au moins 80 mg/jour, bien que les usagers de fentanyl puissent nécessiter plus de 100 mg.
- Naltrexone : Nécessite une abstinence totale d'opioïdes pendant 7 à 10 jours avant l'initiation pour éviter un sevrage précipité sévère. La formulation injectable est plus efficace pour prévenir les rechutes que la forme orale.
- Évaluation : L'échelle COWS (Clinical Opioid Withdrawal Scale) quantifie 11 signes et symptômes (tachycardie, mydriase, irritabilité, etc.).
- Traitement de première intention : Les agonistes opioïdes (méthadone ou buprénorphine) sont les traitements les plus efficaces.
- Traitements d'appoint :
- Agonistes α2-adrénergiques : La lofexidine (seul médicament approuvé par la FDA spécifiquement pour le sevrage) et la clonidine traitent les frissons et l'hypertension.
- Symptomatiques : Ibuprofène (douleurs), lopéramide (diarrhée), ondansétron (nausées), benzodiazépines (anxiété/insomnie).
- Naloxone : Antagoniste opioïde à action rapide (durée de 1 à 2 heures).
- Administration : 2 mg à 4 mg par voie intranasale ou 0,4 mg par voie intramusculaire.
- Protocole : Répéter les doses toutes les 3 minutes si le rythme respiratoire reste inférieur à 10 respirations/minute.
- Impact communautaire : La distribution de naloxone aux usagers et à leur entourage réduit les taux de surdosage mortel de 25 % à 46 %.
- Précautions : Des doses très élevées de naloxone (8 mg et plus) peuvent déclencher des symptômes de sevrage plus fréquents et plus sévères, incluant des vomissements.
- Barrières à l'accès : Malgré les recommandations nationales, l'accès reste limité par les restrictions réglementaires (notamment pour la méthadone aux États-Unis), une couverture d'assurance incomplète et la stigmatisation.
- Modèles Internationaux : Dans des pays comme le Canada, la France ou le Royaume-Uni, la méthadone peut être prescrite par des médecins généralistes et obtenue en pharmacie de ville, contrairement au système des cliniques spécialisées (OTP) en vigueur aux États-Unis.
- Effets Indésirables : Les traitements chroniques peuvent entraîner des effets endocriniens (baisse de la libido, dysfonction érectile, irrégularités menstruelles). La méthadone nécessite une surveillance de l'intervalle QTc pour prévenir les risques d'arythmie cardiaque à doses élevées (>100 mg).

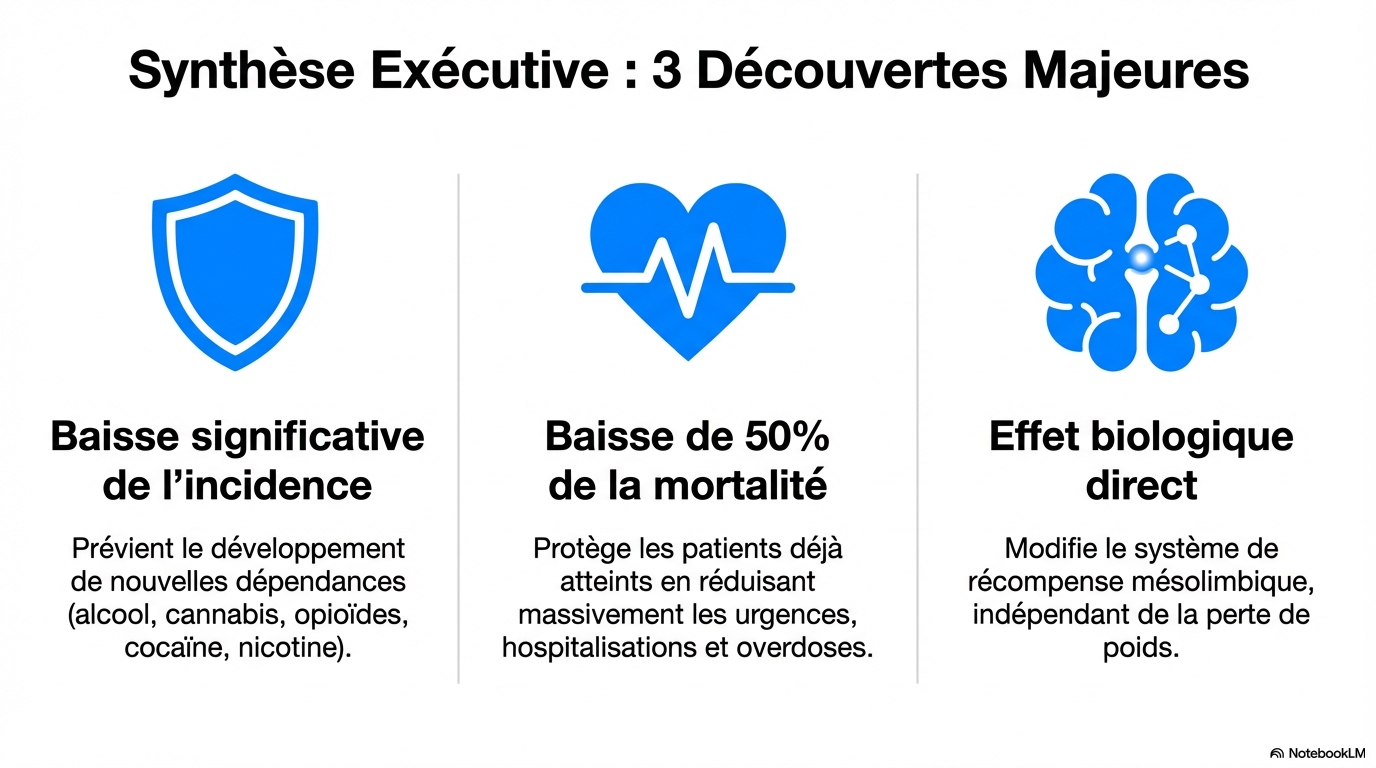
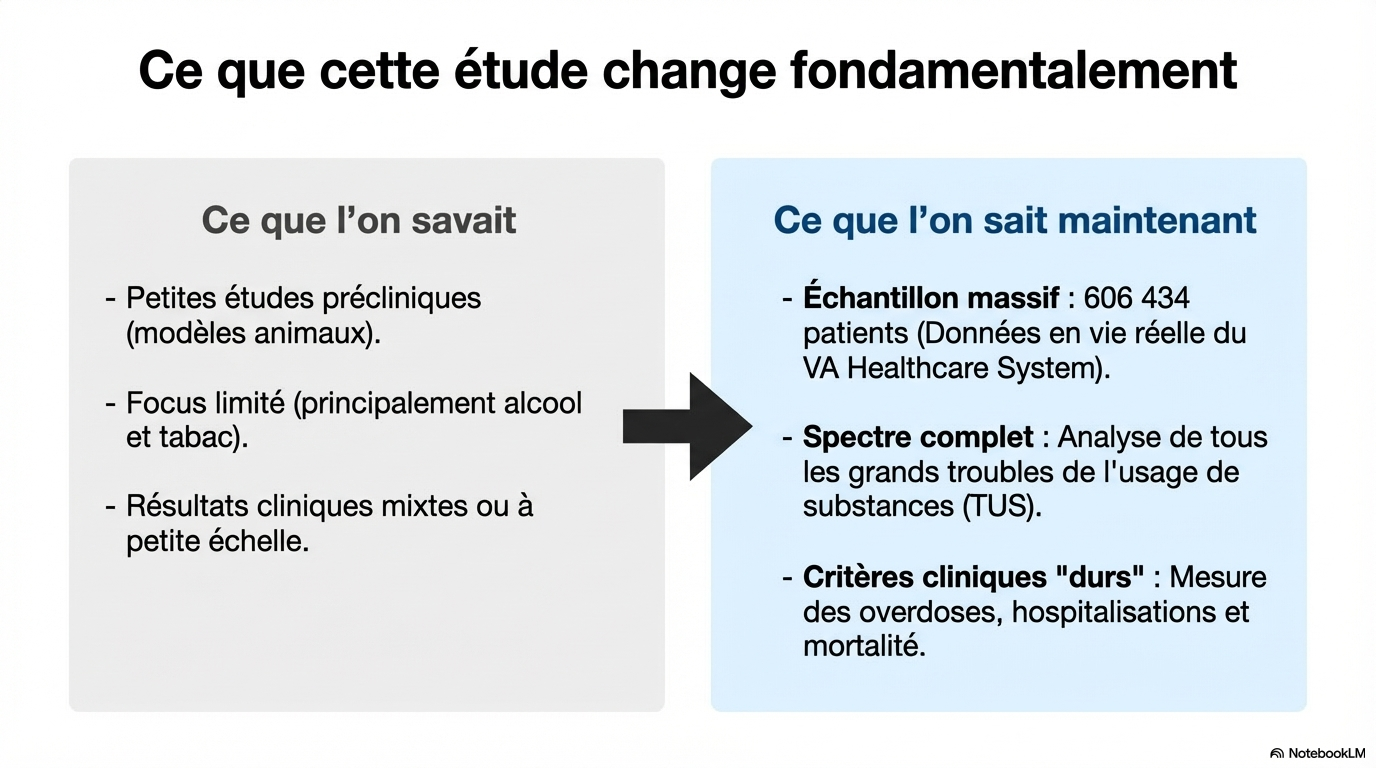
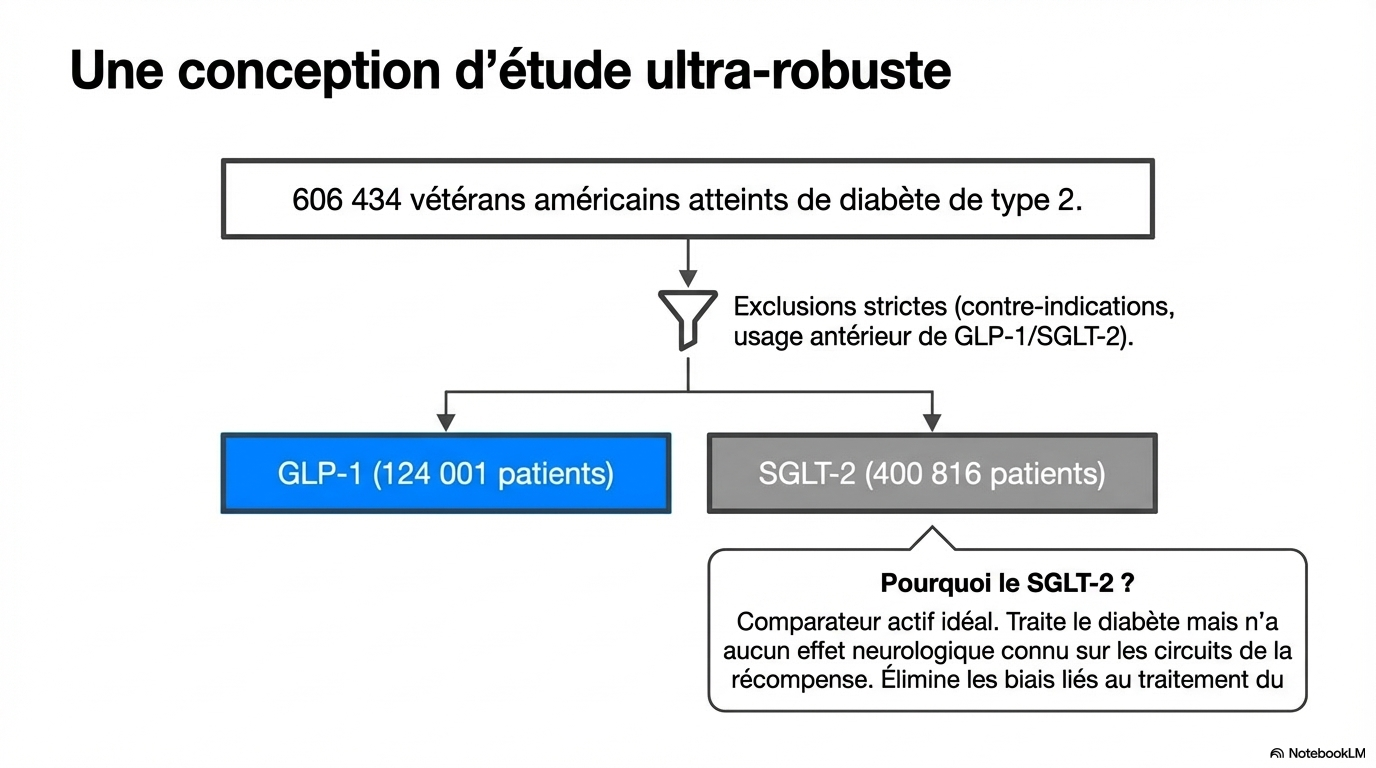
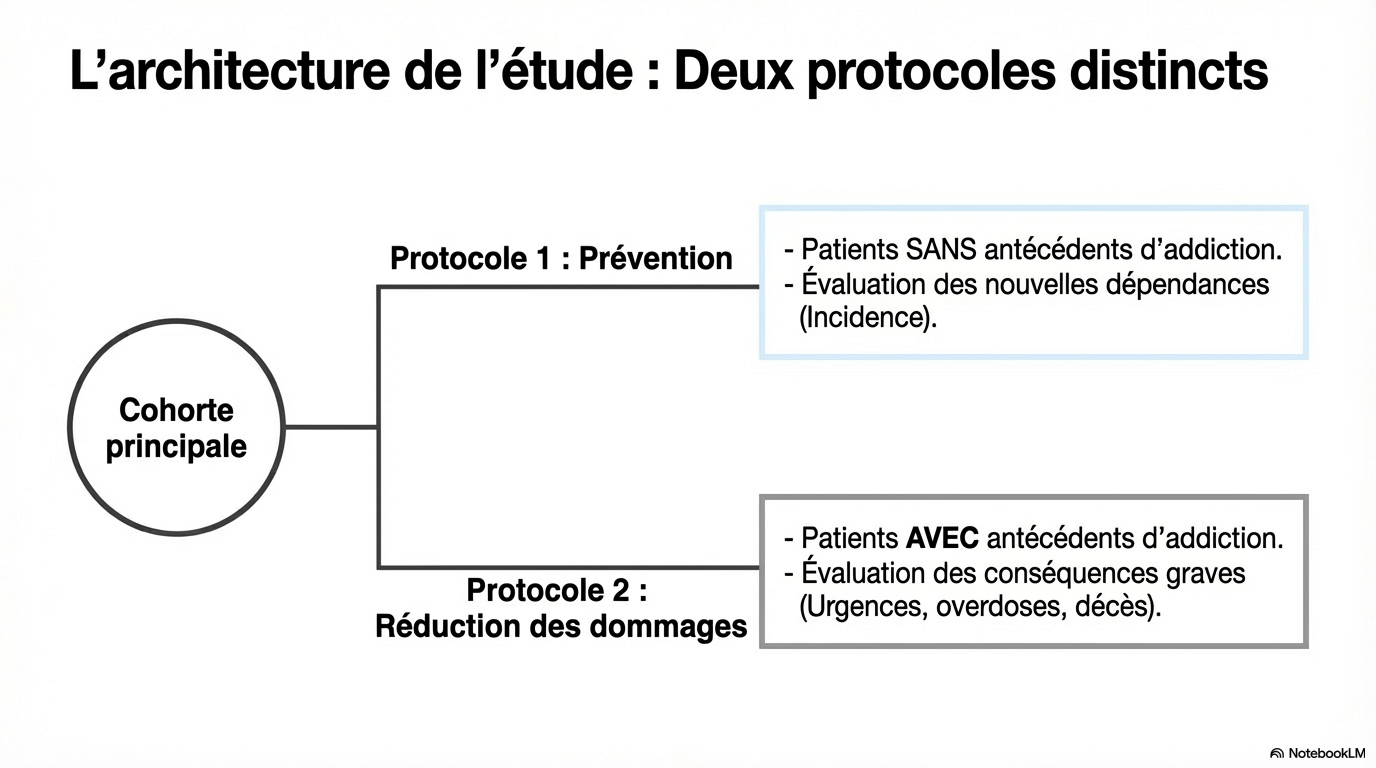






Commentaire
Substances illicites et substances créatives : ATTENTION DANGER !
Ces substances sont de la ... M...E !
À LIRE
RAPPORT MONDIAL SUR LES DROGUES 2025 / ONU
https://www.unodc.org/documents/data-and-analysis/WDR2025/2511227F.pdf
Héroïne et autres opioïdes: situation actuelle en Europe (rapport européen sur les drogues 2025)
https://www.euda.europa.eu/publications/european-drug-report/2025/heroin-and-other-opioids_fr
BONUS