"La médecine est une science des pannes, celles de l'organisme humain... Mais si le médecin est un dépanneur - rien de plus, rien de moins - il est le dépanneur d'une machine dont il ne possède pas les plans" .Lucien Israël
Carmine Siniscalchi, MD, PhD,Tiziana Meschi, MD, PhD; Pierpaolo Di Micco, MD, PhD; Egidio Imbalzano, MD; Luis Hernández-Blasco, MD, PhD; Isabelle Mahé, MD, PhD; José Luis Fernández-Reyes, MD; Alberto García-Ortega, MD, PhD; Peter Verhamme, MD, PhD; Joaquín Alfonso-Megido, MD; Manuel Monreal, MD, PhD11; and the RIETE Investigators
Taux de cholestérol des lipoprotéines de basse densité et risque hémorragique dans la thromboembolie veineuse.JAMA Network Open. 2025;8(5):e259467. doi:10.1001/jamanetworkopen.2025.9467
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2833779?utm_source=silverchair&utm_medium=email&utm_campaign=article_alert-jamanetworkopen&utm_content=wklyforyou&utm_term=050925&adv=000003242730
Article libre d'accès

Les taux de cholestérol à lipoprotéines de basse densité (LDL-C) sont une cible thérapeutique bien établie pour la réduction du risque cardiovasculaire, mais leur rôle dans l'hémostase reste moins bien compris. Alors que des études antérieures suggèrent qu'une réduction agressive du LDL-C peut augmenter le risque de saignement chez les patients atteints de maladie artérielle, cette association n'a pas été explorée chez les patients recevant un anticoagulant pour une thromboembolie veineuse (TEV).
Nous avons cherché à évaluer les taux de LDL-C et le risque de saignement pendant l'anticoagulation chez les patients atteints de TEV aiguë.
Nous avons réalisé une analyse cas-témoins en utilisant les données du registre RIETE (Registro Informatizado Enfermedad TromboEmbólica), un vaste registre observationnel multicentrique recrutant des patients consécutifs atteints d'une thrombose veineuse (TEV) diagnostiquée objectivement. L'étude a été menée conformément à la déclaration d'Helsinki. L'approbation du comité d'éthique a été obtenue auprès du Comité de Ética de la Investigación del Hospital Universitario Germans Trias i Pujol (Badalona, Espagne). Tous les participants ont fourni un consentement éclairé écrit. L'étude a inclus des patients de mars 2009 à juillet 2024 qui avaient des taux de LDL-C de base disponibles. La mesure du LDL-C n'étant pas systématique, 75,6 % des patients n'avaient pas de valeurs de LDL-C disponibles. Par conséquent, nous avons vérifié l'existence d'un biais de sélection potentiel en comparant les caractéristiques de base des patients avec et sans mesures de LDL-C et n'avons trouvé aucune différence majeure entre les patients sans mesures de LDL-C (eTableau dans le supplément 1 ). Les saignements survenus au cours des 90 premiers jours d'anticoagulation ont été classés comme majeurs ou non majeurs selon les définitions standard. Nous avons rapporté les différences standardisées entre les patients des deux sous-groupes. Les différences standardisées supérieures à 0,1 en valeur absolue ont été considérées comme pertinentes. Des modèles de régression multivariée à risques proportionnels de Cox, ajustés pour les risques concurrents par la méthode Fine-Gray, ont été utilisés pour évaluer les taux de LDL-C et les résultats hémorragiques. Cette étude a suivi la directive de déclaration STROBE . Les données ont été analysées à l'aide du logiciel SPSS version 20 (IBM Corp). Afin d'identifier les comparaisons cliniquement pertinentes, nous avons rapporté les différences standardisées entre les patients des deux sous-groupes. Une différence standardisée supérieure à 0,1 en valeur absolue a été considérée comme pertinente.
Parmi les 19 237 patients dont le taux de LDL-C était disponible, 2 502 (13,0 %) présentaient un taux de LDL-C inférieur à 70 mg/dL (pour convertir en mmol/L, multiplier par 0,0259). Comparés à ceux dont le taux de LDL-C était égal ou supérieur à 70 mg/dL, ces patients étaient plus âgés, plus souvent de sexe masculin et présentaient une prévalence plus élevée d'hypertension, de diabète, d'antécédents de maladie artérielle, d'anémie et de cancer actif.
Comparés à ceux dont les taux de LDL-C étaient de 70 mg/dL ou plus, ces patients étaient plus âgés (différence standardisée, 0,228), plus fréquemment de sexe masculin (différence standardisée, 0,125) et présentaient une prévalence plus élevée d'hypertension (différence standardisée, 0,254), de diabète (différence standardisée, 0,355), de maladie artérielle antérieure (différence standardisée, 0,144), d'anémie (différence standardisée, 0,436) et de cancer actif (différence standardisée, 0,159). Au cours des 90 premiers jours d'anticoagulation, 743 patients (3,9 %) ont présenté des événements hémorragiques : 294 saignements majeurs, 449 saignements non majeurs et 32 cas de saignements mortels ( Tableau 2 ).
Les patients dont le taux de LDL-C était inférieur à 70 mg/dL présentaient un risque accru de saignement global (rapport de risque ajusté [RRA], 1,40 ; IC à 95 %, 1,16-1,69) et de saignement non majeur (RRA, 1,49 ; IC à 95 %, 1,17-1,90), les hématomes étant le site de saignement le plus fréquent (RRA, 2,11 ; IC à 95 %, 1,49-2,98). Ce risque accru de saignement a été observé précocement pendant le traitement anticoagulant et était indépendant de l'utilisation de statines.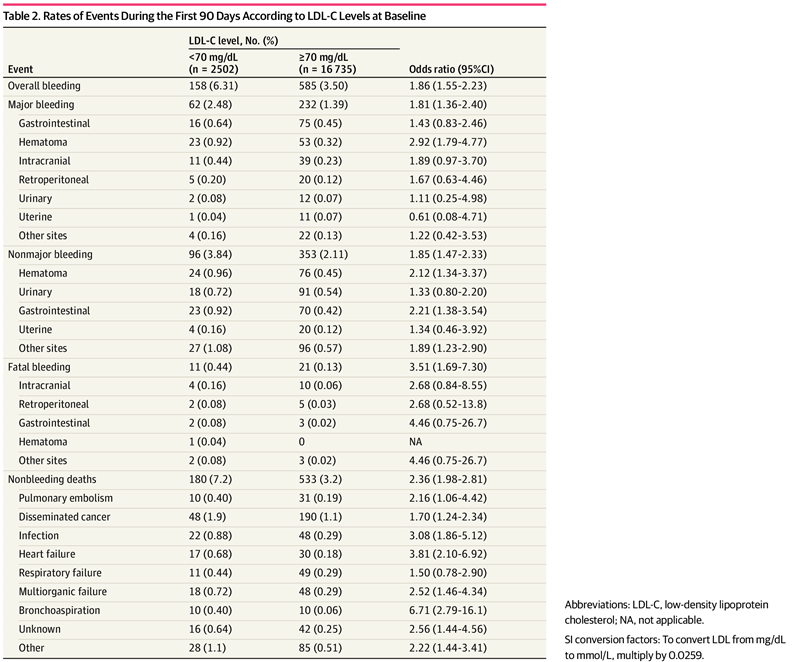
Les limites de l'étude incluent la forte proportion de données manquantes sur le LDL-C en raison de l'absence de dosages lipidiques systématiques. Cependant, l'absence de différences significatives à l'inclusion entre les patients inclus et exclus est notable. De plus, notre analyse multivariée a confirmé que l'association entre les taux de LDL-C et le risque hémorragique était indépendante de ces variables. Une autre limite est l'impossibilité de prendre en compte les fluctuations du LDL-C au fil du temps, qui pourraient avoir affecté le risque hémorragique, en particulier chez les patients soumis à un ajustement de leur traitement hypolipémiant.
Dans cette étude, de faibles taux de LDL-C ont été associés à un risque accru de saignement, en particulier d'hématomes, chez les patients traités par anticoagulation pour thrombose veineuse (TEV). Le LDL-C n'étant actuellement pas pris en compte dans la stratification du risque hémorragique, nos résultats suggèrent un nouveau facteur potentiel d'évaluation du risque dans cette population. Des études ultérieures devraient déterminer si les taux de LDL-C peuvent affiner les modèles de risque hémorragique existants et si des stratégies visant à atténuer ce risque sont justifiées.
SYNTHSESE
Cet article de recherche explore l'association entre les niveaux de cholestérol LDL (low-density lipoprotein) et le risque de saignement chez les patients sous traitement anticoagulant pour une thromboembolie veineuse (TEV). Les chercheurs ont mené une analyse cas-témoins en utilisant les données d'un large registre de patients atteints de TEV. Les résultats indiquent que des niveaux faibles de LDL-C (<70 mg/dL) sont liés à un risque accru d'événements hémorragiques, en particulier d'hématomes, par rapport aux patients ayant des niveaux de LDL-C plus élevés. Cette association semble être indépendante d'autres facteurs et suggère que le LDL-C pourrait être un nouvel élément à prendre en compte dans l'évaluation du risque hémorragique pour cette population de patients. (NotebooKLM)
Commentaire
Nouvelle découverte de RIETE et bravo, RIETE entraine régulièrement une réduction des inconnus de la MTEV !
Un LDL < 0.70 serait il un FDR d'hémorragie ? A confirmer
Quid d'un LDL < 0.55 ?
Quid d'un LDL < 0.40 ou < 0.30 ?
Quid des thérapeutiques anti LDL : statine (quelle statine ?) , ézétimide, antiPCSK9 et demain Inclisiran
Quid MTEV + CANCER et LDL < 0.70 ?
Autant de questions qui appellent des réponses.
Dans la VRAIE VIE, le LDL est de plus en plus indiqué en cas de prévention secondaire CV . Dans le même temps les patients CV , sont à risque de MTEV et vice versa, cela nécessiterait une étude d'envergure pour prouver ce lien.
La VRAIE VIE observe mais ne démontre rien
La MTEV devien "mulitiparamétrique", seule l'IA pourra nous aider pour utiliser tous ces paramètres : MORPHEUS ?
Il faudra des études complémentaires tenir compte de ces données .
Existe t il une différence entre TVP, ET ou TVP + EP, ou TVS ? 
Et si on interrogait PERPLEXITY/IA
Risque de saignement associé à de faibles taux de LDL-C chez les patients anticoagulés pour thrombose veineuse
Résumé des données récentes :
Des études récentes suggèrent que de faibles taux de LDL-cholestérol (LDL-C), en particulier inférieurs à 70 mg/dL, sont associés à une augmentation du risque de saignement chez les patients recevant un traitement antithrombotique, notamment l’aspirine ou d’autres anticoagulants. Ce risque concerne aussi bien les hémorragies majeures que mineures, y compris les hématomes.
Données principales
-
Une vaste cohorte européenne* (près de 40 000 patients, suivi moyen de 15 ans) a montré que les patients ayant un LDL-C < 70 mg/dL présentaient un taux d’événements hémorragiques supérieur à ceux avec un LDL-C ≥ 70 mg/dL (9,9 % contre 8,4 %) / ASPIRINE
* Trimarco V, Izzo R, Pacella D, Varzideh F, Manzi MV, Gallo P, Giugliano G, Piccinocchi R, Esposito G, Piccinocchi G, Bardi L, Morisco C, Rozza F, Lembo M, Trimarco B, Santulli G. Low LDL-cholesterol drives the risk of bleeding in patients treated with aspirin: A 15-year study in a real-world large population. Pharmacol Res. 2025 May;215:107688. doi: 10.1016/j.phrs.2025.107688. Epub 2025 Mar 5. PMID: 40054543. -
L’analyse multivariée a confirmé que chez les patients traités par aspirine, un LDL-C < 70 mg/dL était un facteur de risque indépendant de saignement, avec une diminution progressive du risque à mesure que le LDL-C augmentait.
-
Ce lien a été retrouvé dans d’autres études, notamment chez des patients asiatiques sous traitements antithrombotiques intensifs, où un LDL-C < 70 mg/dL était associé à un risque accru d’hémorragie majeure, y compris d’hémorragie intracrânienne.
Mécanismes possibles
Bien que les mécanismes précis restent à élucider, plusieurs hypothèses sont avancées :
-
* Le cholestérol joue un rôle dans la stabilité des membranes cellulaires, y compris celles des vaisseaux sanguins et des plaquettes. Un taux très bas pourrait fragiliser ces structures et favoriser le saignement.
-
* Il existe une corrélation entre le métabolisme lipidique et la réactivité plaquettaire, un LDL-C bas pouvant diminuer l’agrégation plaquettaire et donc augmenter le risque hémorragique3.
Implications cliniques
-
Chez les patients sous anticoagulants pour thrombose veineuse, la surveillance du LDL-C pourrait aider à mieux évaluer le risque hémorragique, notamment chez ceux ayant des antécédents de saignement ou d’autres facteurs de risque (âge, hypertension, etc.).
-
Les recommandations actuelles visent à abaisser le LDL-C pour réduire le risque cardiovasculaire, mais ces données suggèrent qu’il faut rester vigilant quant au risque de saignement, surtout si l’on vise des objectifs de LDL-C très bas (< 70 mg/dL).
-
L’effet des traitements hypolipémiants (comme les anti-PCSK9) sur la réduction du risque de MTEV semble plus marqué chez les patients ayant également des taux élevés de lipoprotéine(a)
Conclusion
Des taux bas de LDL-C (< 70 mg/dL) sont associés à un risque accru de saignement, y compris d’hématomes, chez les patients traités par anticoagulants ou antiagrégants pour une thrombose veineuse. Ce risque doit être pris en compte dans la gestion globale de ces patients, en particulier chez ceux ayant d’autres facteurs de risque hémorragique
Copyright : Dr Jean Pierre Laroche /2025

