" La médecine a fait tellement de progrès que plus personne n’est en bonne santé " Aldous Huxley
"Quand quelqu'un désire la santé, il faut d'abord lui demander s'il est prêt à supprimer les causes de sa maladie" Hippocrate
Hypolipidémiant pour la prévention de la thromboembolie veineuse : une méta-analyse en réseau
https://academic.oup.com/eurheartj/article-abstract/45/35/3219/7693379?redirectedFrom=fulltext&login=false
Contexte et objectifs
Des études ont suggéré que les statines pourraient être associées à une réduction du risque de thromboembolie veineuse (TEV). L'objectif de la présente étude était d'évaluer les données probantes concernant l'effet comparatif de tous les traitements hypolipémiants (THL) dans la prévention primaire de la TEV.
Méthodes
Après une recherche systématique dans PubMed, CENTRAL et Web of Science jusqu'au 2 novembre 2022, des essais contrôlés randomisés (ECR) portant sur des statines (d'intensité élevée ou faible/modérée), l'ézétimibe ou les inhibiteurs de la proprotéine convertase subtilisine/kexine de type 9 (PCSK9i) ont été sélectionnés. Une méta-analyse en réseau à composantes additives a été réalisée pour comparer le risque de thromboembolie veineuse (TEV) au cours du suivi à long terme entre différentes combinaisons de LLT.
Résultats
Quarante-cinq ECR (n = 254 933 patients) ont été identifiés, rapportant un total de 2 084 événements thromboemboliques veineux (TEV). Comparativement au placebo, l'association de PCSK9i avec une statine de haute intensité était associée à la plus grande réduction du risque de TEV (risque relatif [RR] 0,59 ; intervalle de confiance [IC] à 95 % 0,43-0,80), tandis qu'il y avait une tendance à la réduction pour la monothérapie par statine de haute intensité (0,84 ; 0,70-1,02) et de faible/modérée intensité (0,89 ; 0,79-1,00). La monothérapie par ézétimibe n'a pas eu d'effet sur le risque de TEV (1,04 ; 0,83-1,30). Il y a eu une augmentation progressive de l'effet global de la réduction de la TEV avec l'augmentation de l'intensité du LLT. Comparée à une monothérapie par statine d’intensité faible/modérée, la combinaison de PCSK9i et de statine de haute intensité était significativement plus susceptible de réduire le risque de thromboembolie veineuse (0,66 ; 0,49-0,89).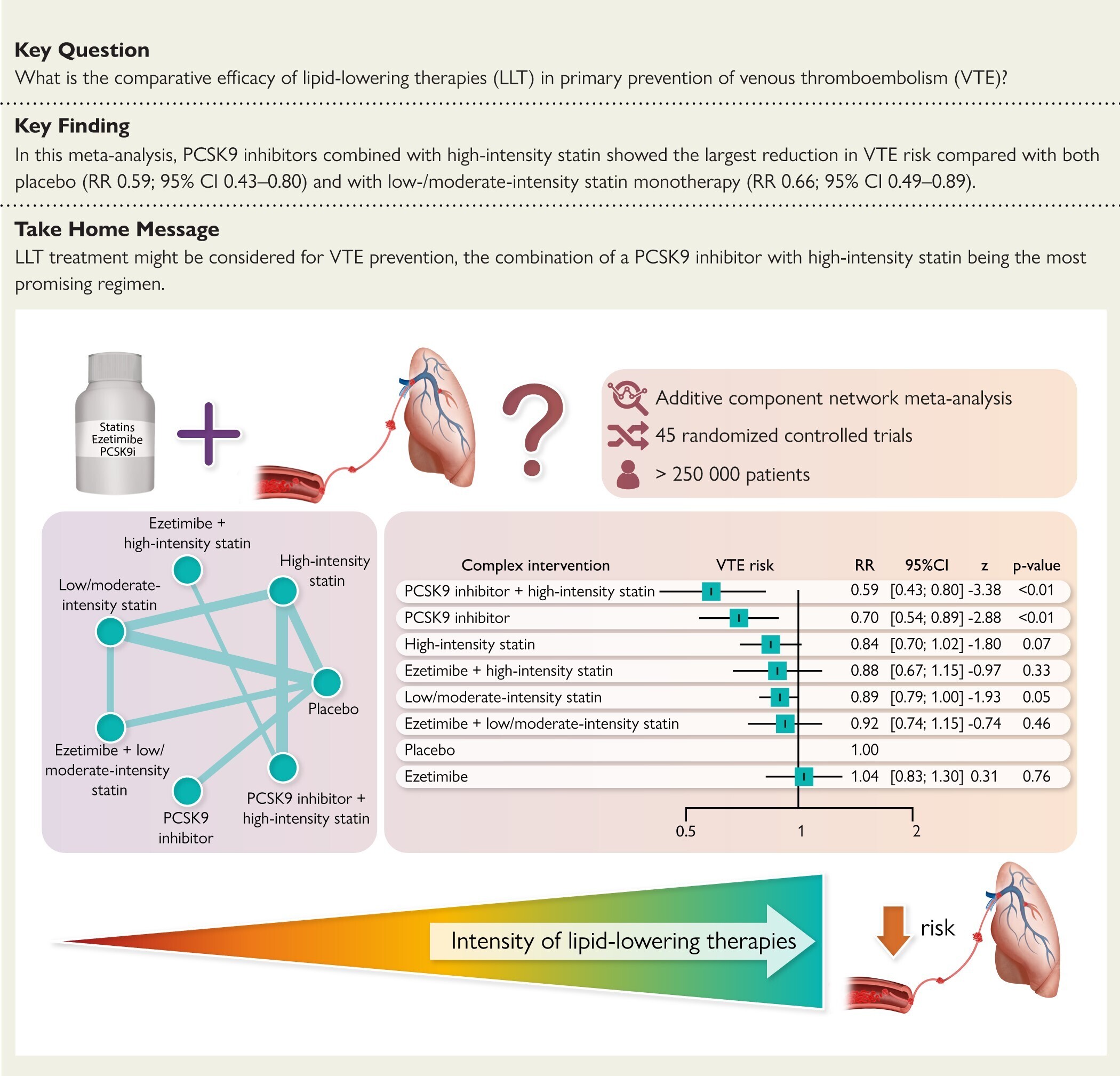
Conclusions : La présente méta-analyse d’ECR suggère que le LLT pourrait avoir un potentiel de prévention de la thromboembolie veineuse (TEV), en particulier dans le cadre d’un dosage à haute intensité et d’une thérapie combinée.
ANALYSE par
Baptiste Mazas / Linkedin
Une méta-analyse en réseau (European Heart Journal, sept. 2024) a évalué l’effet des traitements hypolipémiants (THL) sur le risque de thromboembolie veineuse (TEV) en prévention primaire.
45 essais randomisés
254 933 patients suivis
2084 événements de TEV recensés
Résultats :
• PCSK9i + statine haute intensité :
✅ -41 % de risque de TEV (RR 0,59 ; IC95% 0,43–0,80)
• Statine haute intensité seule :
✅-16 % (RR 0,84 ; IC95% 0,70–1,02)
• Statine faible/modérée intensité :
✅ -11 % (RR 0,89 ; IC95% 0,79–1,00)
• Ézétimibe seul :
✅ Aucun effet (RR 1,04 ; IC95% 0,83–1,30)
✅ Plus la thérapie est intensive, plus la réduction du risque est marquée.
Conclusion :
Les hypolipémiants, en particulier à forte intensité ou en association, pourraient aussi jouer un rôle dans la prévention de la MTEV.
SYNTHESE
Ce texte est une méta-analyse qui évalue l'efficacité des traitements hypolipidémiants (LLT), notamment les statines, l'ézétimibe et les inhibiteurs de PCSK9, pour prévenir les thromboembolies veineuses (TEV) primaires. L'étude a analysé 45 essais contrôlés randomisés (RCT) impliquant plus de 250 000 patients et a constaté que les traitements LLT à haute intensité, en particulier la combinaison d'un inhibiteur de PCSK9 et d'une statine de haute intensité, étaient associés à une réduction significative du risque de TEV par rapport au placebo. L'étude suggère qu'une réduction plus importante du LDL-C pourrait être liée à une diminution du risque de TEV, alignant potentiellement les stratégies de prévention pour les maladies artérielles et veineuses. (NotebooKLM)
EDITORIAL
Nopp S, Ay C, Pabinger I. From arteries to veins: the expanding role of lipid-lowering drugs in preventing thrombosis. Des artères aux veines : le rôle croissant des médicaments hypolipidémiants dans la prévention des thromboses
Eur Heart J. 2024 Sep 14;45(35):3228-3230. doi: 10.1093/eurheartj/ehae492. PMID: 39140442.
https://academic.oup.com/eurheartj/article-abstract/45/35/3228/7733427?redirectedFrom=fulltext&login=false#google_vignette
SYNTHESE
Ces sources examinent le rôle potentiel des médicaments hypolipidémiants, tels que les statines et les inhibiteurs de PCSK9, dans la prévention des thromboses veineuses, y compris la thrombose veineuse profonde et l'embolie pulmonaire. Bien que ces médicaments soient bien établis pour la prévention des thromboses artérielles, une analyse approfondie de vastes ensembles de données suggère qu'ils réduisent également le risque de thrombose veineuse, en particulier à des intensités de traitement plus élevées et en combinaison. Malgré ces résultats prometteurs pour la recherche, l'application clinique immédiate pour la seule prévention primaire des thromboses veineuses est limitée en raison du nombre élevé de patients à traiter pour éviter un seul événement, mais ils pourraient être bénéfiques pour les personnes à haut risque de thrombose artérielle et veineuse. Les mécanismes exacts de cet effet restent en cours d'étude, mais il semble impliquer plusieurs voies biologiques.
Commentaire par PERPLEXITY IA
Les principaux facteurs de risque communs aux thromboses veineuses et artérielles incluent :
1. Facteurs cliniques modifiables
-
Tabagisme : Endommage l'endothélium vasculaire et favorise l'hypercoagulabilité dans les deux systèmes
-
Obésité : Induit inflammation systémique et stase veineuse, tout en aggravant les facteurs de risque artériels (HTA, diabète)
-
Traitements hormonaux : Contraception œstroprogestative et THS augmentent le risque thrombotique veineux et artériel
-
Immobilisation prolongée : Post-opératoire, alitement ou voyages longs (>8h), responsables de stase veineuse et de dysfonction endothéliale.
2. Pathologies systémiques
-
Cancer : Libération de facteurs procoagulants (ex. mucine) et inflammation favorisant les deux types de thromboses.
-
Syndrome des antiphospholipides : Auto-anticorps provoquant une hypercoagulabilité mixte (veineuse et artérielle)
-
Infections sévères (ex. COVID-19) Inflammation systémique et lésions endothéliales23.
3. Facteurs biologiques et génétiques
-
Âge avancé (>60 ans) Altération de la fonction endothéliale et comorbidités associées27.
-
Thrombophilies : Mutations (facteur V Leiden, prothrombine G20210A) et déficits (protéine C, S, antithrombine) liés aux deux types de thromboses.
-
Hypercholestérolémie : Contribue à l'athérosclérose artérielle et potentialise l'hypercoagulabilité veineuse via l'inflammation.
4. Conditions physiologiques
-
Grossesse/post-partum : Hypercoagulabilité physiologique et compression veineuse, associées à un risque accru d'AVC en péripartum.
-
Chirurgie/traumatismes : Activation plaquettaire et lésions vasculaires simultanées.
Ces facteurs interagissent souvent de manière synergique, notamment via l'inflammation systémique et l'activation de la coagulation, expliquant les cas de thromboses mixtes.
Les points communs entre athérothrombose et maladie thromboembolique veineuse (MTEV) concernent des facteurs de risque partagés et des mécanismes physiopathologiques interconnectés :
1. Facteurs de risque communs
-
Âge avancé (>60 ans) : Augmente le risque dans les deux pathologies via l'altération endothéliale.
-
Tabagisme : Favorise l’inflammation systémique et les lésions vasculaires.
-
Obésité : Induit une hypercoagulabilité et une stase veineuse, tout en accélérant l’athérosclérose.
-
Hypertension artérielle : Associée à un risque accru d’athérothrombose et de MTEV via des lésions endothéliales.
-
Dyslipidémie : Contribue à l’athérosclérose artérielle et potentialise l’hypercoagulabilité veineuse.
-
Syndrome métabolique : Lie l’inflammation, l’insulinorésistance et l’hypercoagulabilité.
2. Mécanismes physiopathologiques
-
Inflammation systémique :
-
Libération de cytokines (IL-6, CRP) active la coagulation dans les deux systèmes.
-
L’athérosclérose génère un état prothrombotique favorisant les thromboses veineuses.
-
-
Hypercoagulabilité :
-
Syndrome des antiphospholipides : Thrombophilie mixte (artérielle et veineuse).
-
Cancer : Facteurs procoagulants (ex. mucine) agissent sur les deux types de thromboses.
-
-
Altération endothéliale :
-
Lésions de la paroi vasculaire activent la cascade de coagulation (triade de Virchow).
-
3. Interactions cliniques
-
Risque croisé :
-
Les patients avec MTEV ont un risque accru d’athérothrombose (AVC, infarctus).
-
L’immobilisation post-AVC artériel majore le risque veineux.
-
-
Embolie paradoxale :
-
Un foramen ovale perméable permet le passage d’emboles veineux vers la circulation artérielle.
-
4. Prévention commune
-
Anticoagulants : Utiles dans les thrombophilies mixtes (ex. syndrome des antiphospholipides)
-
Contrôle des facteurs de risque :
-
Arrêt du tabac, activité physique, gestion du poids.
-
Traitement de l’hypertension et de la dyslipidémie.
-
Différences clés
| Aspect | Athérothrombose | MTEV |
|---|---|---|
| Localisation | Artères (coronaires, carotides) | Veines (membres inférieurs, poumons) |
| Mécanisme principal | Plaques d’athérome + activation plaquettaire | Stase veineuse + hypercoagulabilité510 |
| Traitement | Antiagrégants plaquettaires (aspirine) | Anticoagulants (HBPM, AVK)79 |
Ces pathologies, bien que distinctes, partagent un dénominateur commun inflammatoire et prothrombotique, justifiant une approche préventive globale14.
Apport GEMINI IA
Bien que l'athérothrombose touche principalement les artères et la MTEV les veines, elles partagent le mécanisme fondamental de la formation de caillots et certains facteurs de risque communs, soulignant la complexité du système vasculaire et les interactions potentielles entre ces deux types d'affections thrombotiques. L'inflammation et la dysfonction endothéliale apparaissent comme des points communs physiopathologiques importants.
Données personnelles de la "VRAI VIE"
Après plus de 40 ans d'exercice, j'ai constaté que les patients avec MTEV ont un risque accru d’athérothrombose (AVC, infarctus). Il s'agit plutôt d'hommes, de la cinquantaine et plus. C'est la raison pour laquelle je suis annuellement ces patients avec la réalisation d'un check up vasculaire , le plus souvent pathologiques (athérome plus précoce carotidien, de l'aorte abdominale et des artères des MI). La survenue au décours d'une MTEV (TVP PROXIMALE et/ou EP sans facteur déclenchant et hors cancer ) d'un caccident cérébral et ou coronarien n'est pas rare. Ce sont des constatations observationnelles. Alors la prescription dans ce contexte est obligatoire avec souvent une association d'emblée STATINE + EZETIMIDE. Dans l'autre sens on retrouve une association fréquente ATHEROME qui se complique de MTEV. Existe t- il une synergie d'action dans cette association, je n'ai pas la réponse. Mais l'observation clinique est un acte très important. Tout n'est pas encore écrit en médecine et l'IA n'a pas encore la réponse aujourd'hui, l'aura-t ell demain ? Il faut l'espérer. Tout patient qui présente une MTEV sans facteur déclenchant (EP et ou TVP PROXIMALE) est à haut risque CV. La MTEV est donc facteur de risque CV qu'il ne faut pas négliger. L'inverse est vraie aussi !
Copyright : Dr Jean Pierre Laroche / 2025

