"On mesure notre diabète et notre tension, mais on ignore souvent de nous remettre en question." Nabil Alami

Published: 2 December 2015 Last updated: 18 February 2026
https://www.nice.org.uk/guidance/ng28
RÉSUMÉ GÉNÉRATIF
Ce document concerne les recommandations de gestion du diabète de type 2 chez les adultes, selon les directives de NICE.
Gestion du diabète de type 2 chez les adultes
Cette directive de NICE fournit des recommandations pour la gestion du diabète de type 2, en mettant l'accent sur des soins individualisés et l'éducation des patients.
- * Les professionnels de santé doivent adopter une approche individualisée, tenant compte des préférences et des comorbidités des patients.
- * Les patients doivent être impliqués dans les décisions concernant leur traitement.
- * Les recommandations incluent l'évaluation régulière des besoins des patients et l'adaptation des traitements en conséquence.
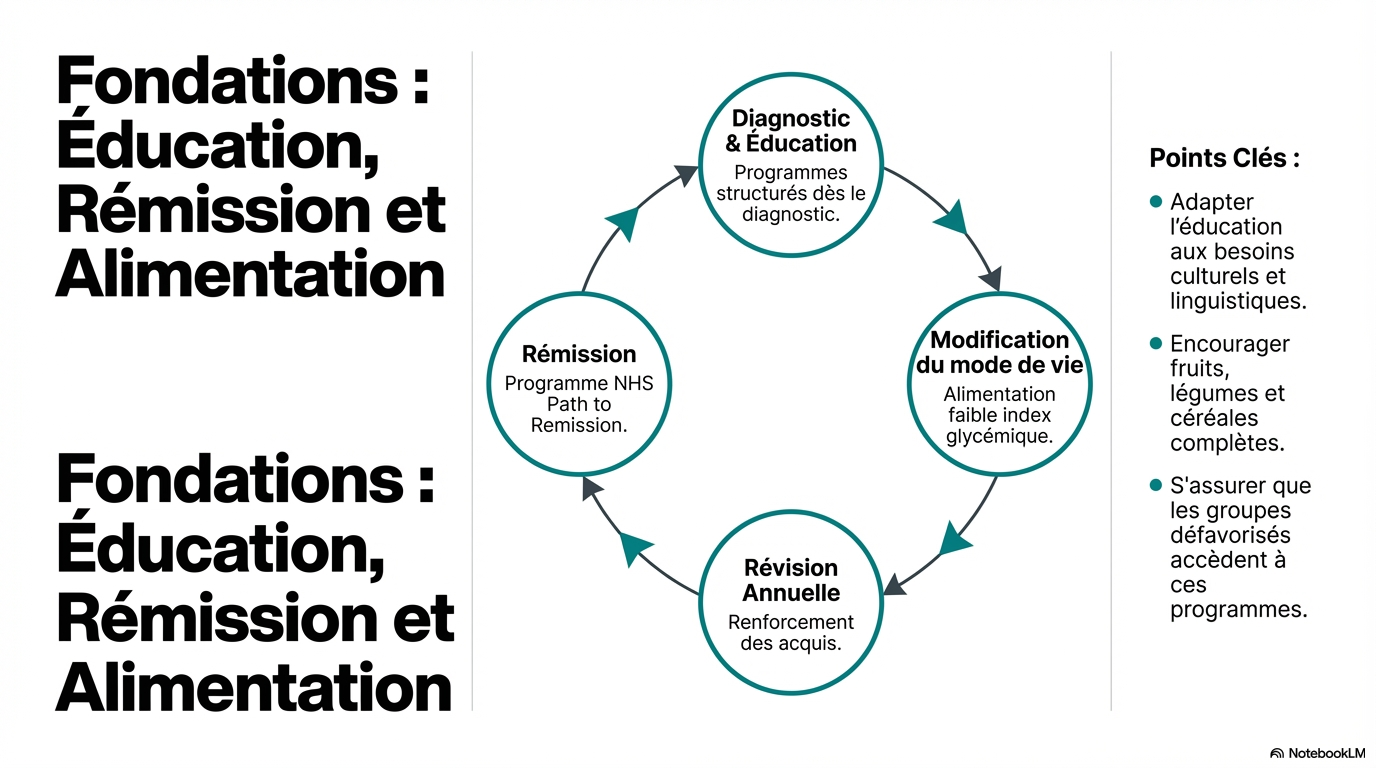
Éducation structurée pour les patients
Cette section souligne l'importance de l'éducation structurée pour les adultes atteints de diabète de type 2.
- * Offrir une éducation structurée dès le diagnostic, avec un renforcement annuel.
- * Les programmes doivent être établis sur des preuves et adaptés aux besoins des patients.
- * Les éducateurs doivent être formés et compétents, et les programmes doivent être régulièrement évalués.
Conseils diététiques pour la gestion du diabète
Cette section traite des recommandations diététiques pour les adultes atteints de diabète de type 2.
- * Fournir des conseils nutritionnels individualisés par des professionnels qualifiés.
- * Encourager une alimentation saine, riche en fibres et faible en graisses saturées.
- * Intégrer les conseils diététiques dans un plan de gestion du diabète personnalisé.
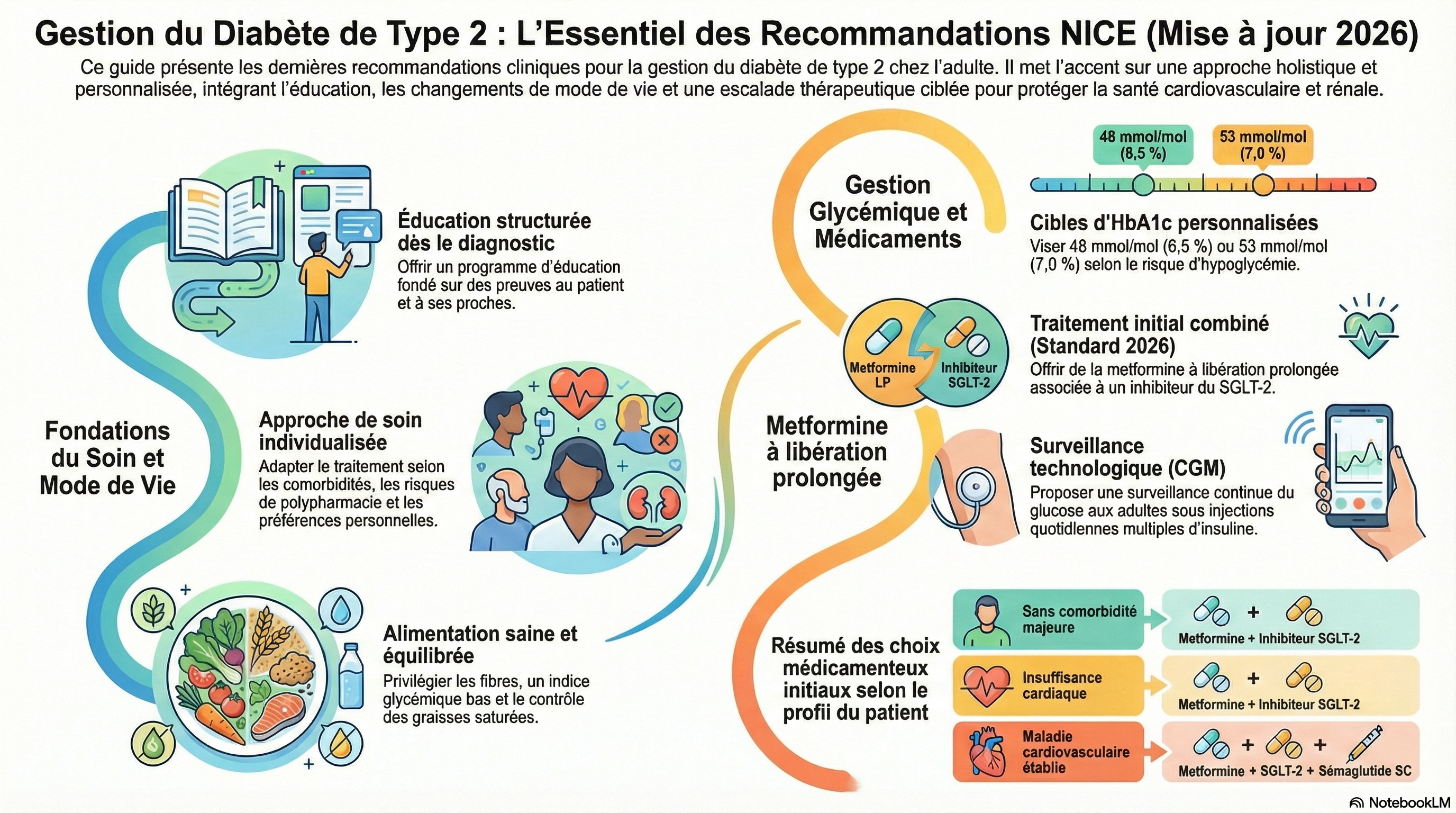
Gestion de la glycémie et cibles HbA1c
Cette section aborde la mesure de la glycémie et les cibles HbA1c pour les adultes atteints de diabète de type 2.
- * Mesurer les niveaux d'HbA1c tous les 3 à 6 mois jusqu'à ce qu'ils soient stables.
- * Discuter des cibles HbA1c individuelles avec les patients, en tenant compte de leur qualité de vie.
- * Les cibles recommandées sont de 48 mmol/mol (6,5%) pour ceux sans risque d'hypoglycémie et de 53 mmol/mol (7,0%) pour ceux à risque.
Surveillance de la glycémie par auto-surveillance
Cette section traite de l'auto-surveillance de la glycémie chez les adultes atteints de diabète de type 2.
- * Ne pas proposer l'auto-surveillance de manière routinière, sauf pour certains groupes à risque.
- * Évaluer les compétences d'auto-surveillance des patients au moins une fois par an.
- * Considérer l'utilisation de la surveillance continue de la glycémie pour certains patients.
Médicaments et approche centrée sur le patient
Cette section met l'accent sur l'importance de l'implication des patients dans les discussions sur les médicaments.
- * Discuter des avantages et des risques des options médicamenteuses avec les patients.
- * Prendre en compte les comorbidités et les préférences des patients lors du choix des médicaments.
- * Utiliser un langage non jugeant pour soutenir l'adhésion au traitement.
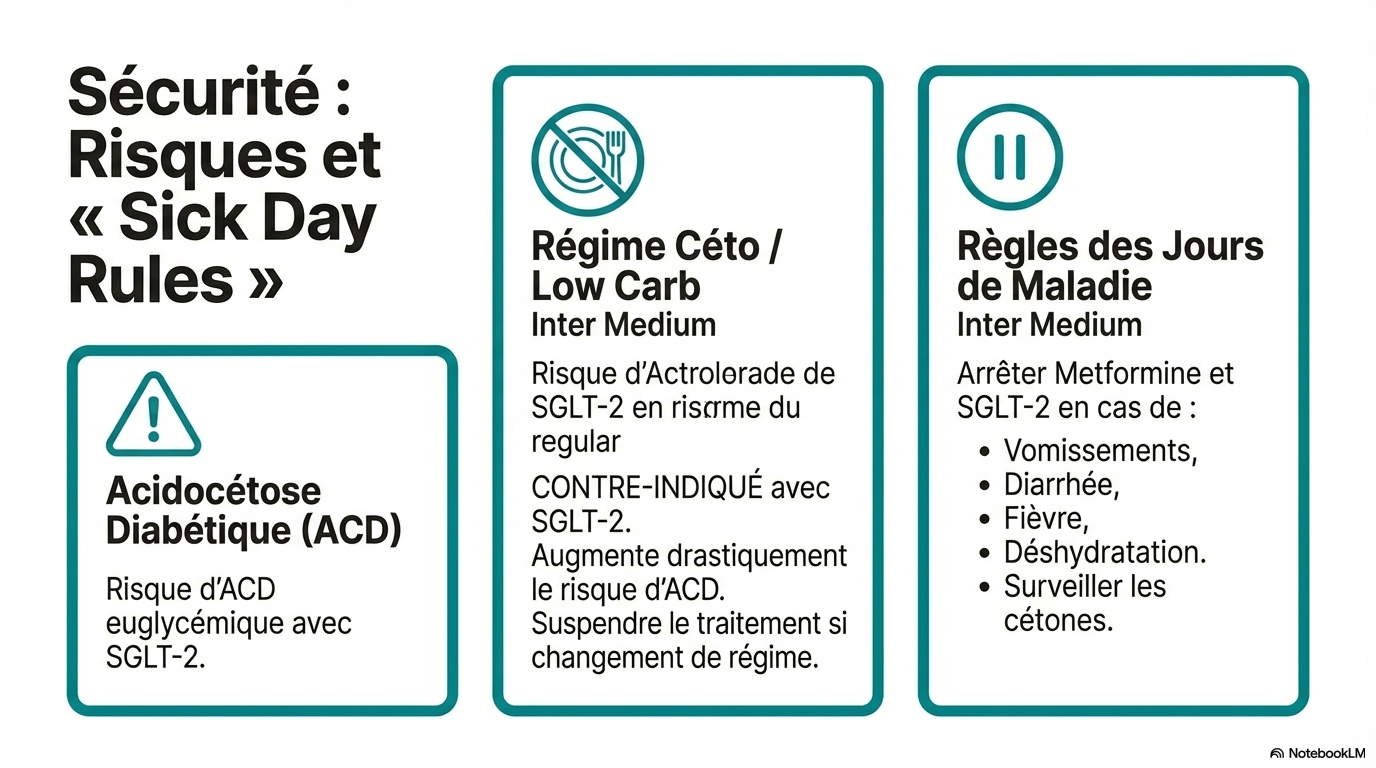
Règles de gestion des jours de maladie
Cette section fournit des directives sur la gestion des médicaments pendant les jours de maladie.
- * Établir des règles claires concernant les ajustements de médicaments en cas de maladie.
- * Spécifier les médicaments à arrêter en cas de risque de déshydratation.
- * Suivre les conseils de sécurité concernant la surveillance des cétones pendant l'interruption des traitements.
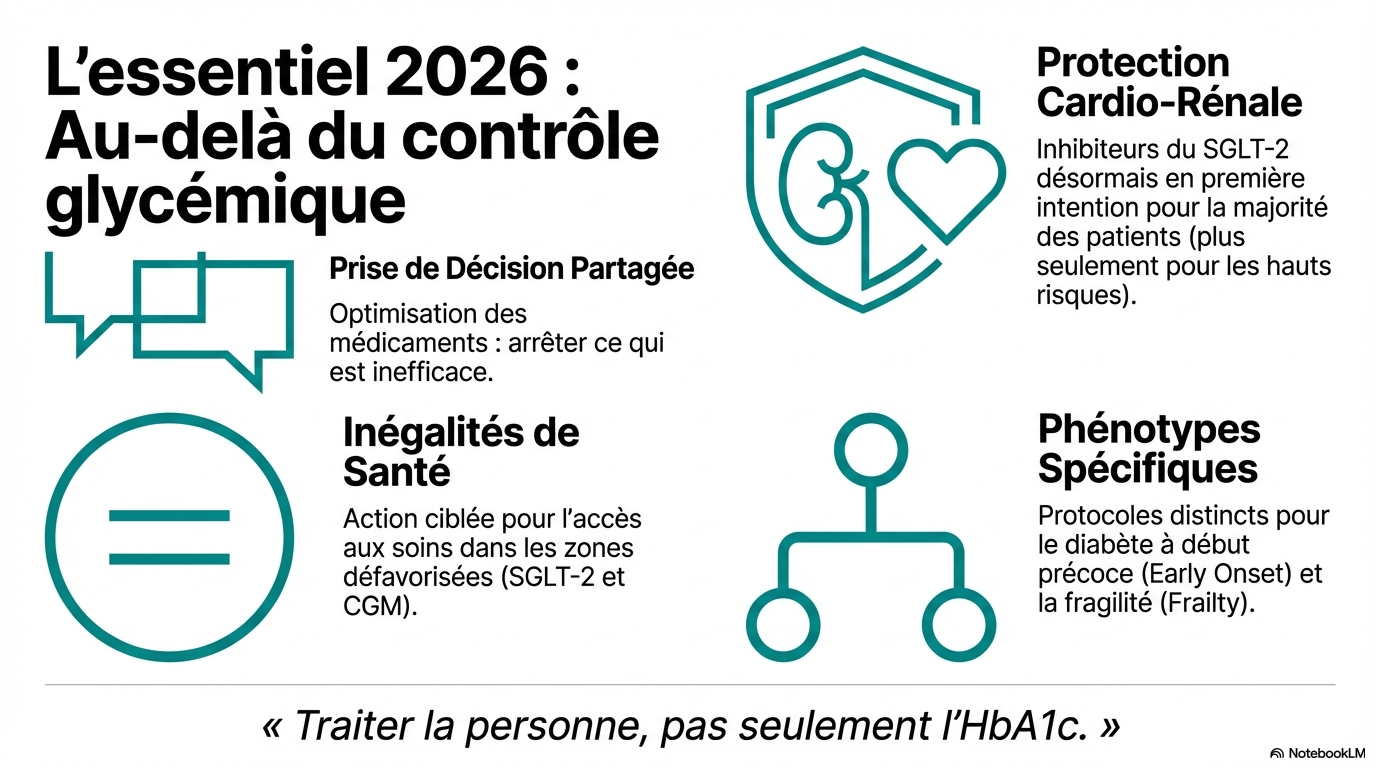
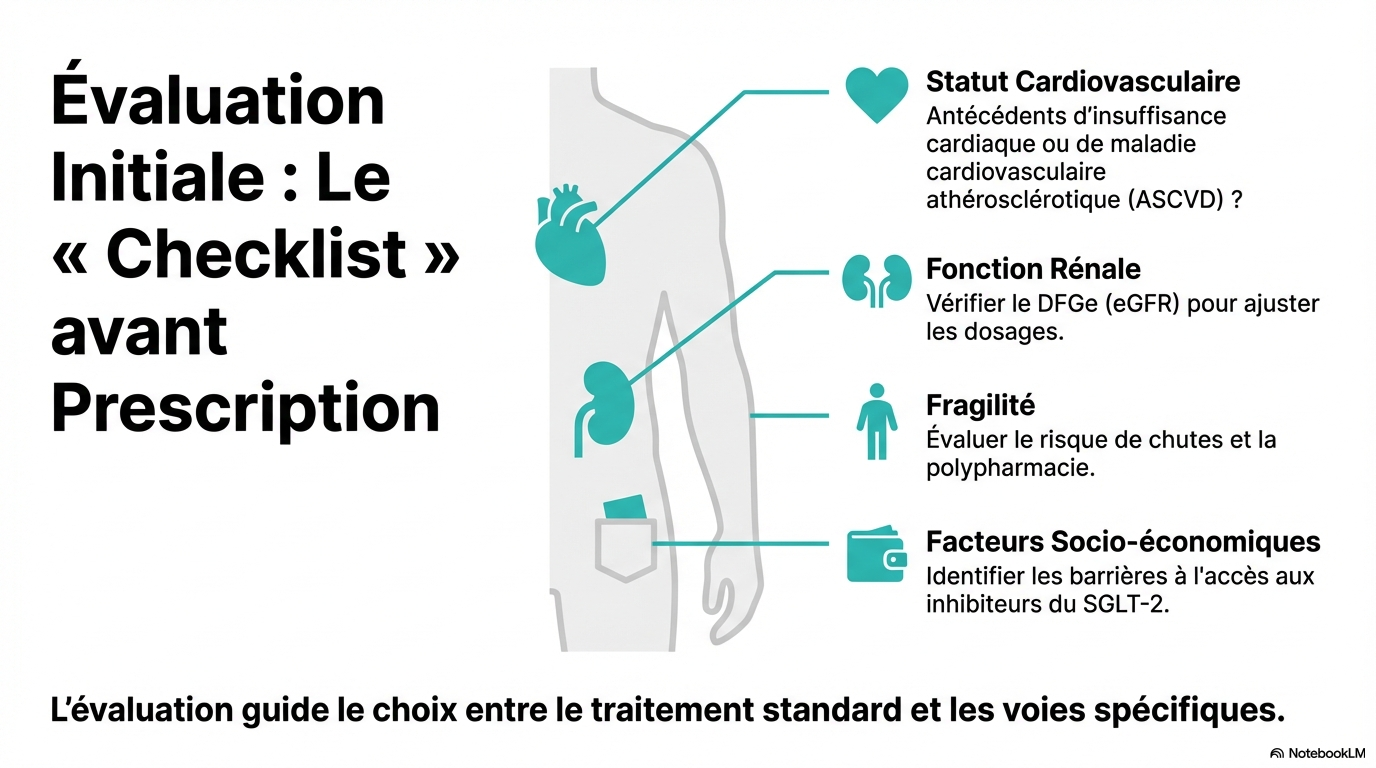
Évaluation des risques avant le traitement
Cette section aborde l'évaluation des risques cardiovasculaires et rénaux avant de commencer un traitement.
- * Évaluer l'état cardiovasculaire et rénal des patients avant de prescrire des médicaments.
- * Considérer la fragilité des patients lors de l'évaluation des risques.
- * Adapter les traitements en fonction des résultats de l'évaluation des risques.
Inégalités dans l'accès aux médicaments
Cette section traite des inégalités d'accès aux inhibiteurs SGLT-2.
- * Surveiller l'utilisation des inhibiteurs SGLT-2 et identifier les groupes sous-représentés.
- * Élaborer des plans pour encourager l'utilisation de ces médicaments chez les groupes éligibles.
- * S'assurer que l'accès aux traitements est équitable pour tous les patients.
Gestion des médicaments pour le diabète de type 2
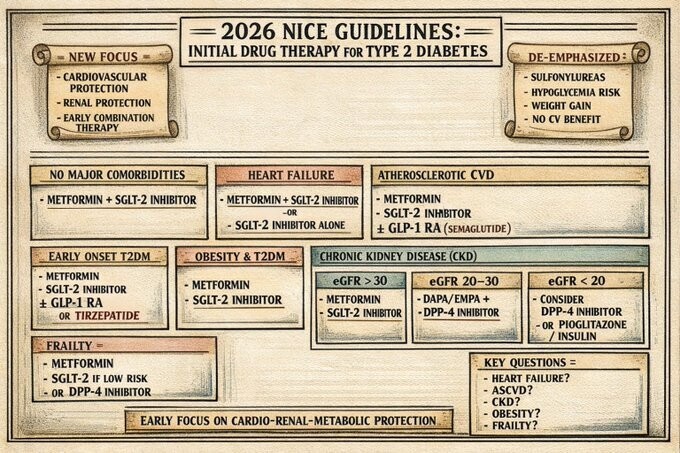
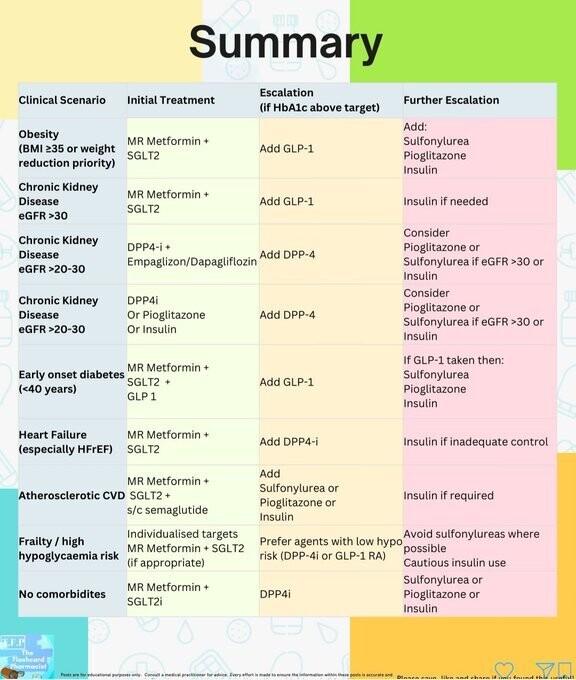
Les recommandations de NICE pour le traitement du diabète de type 2 incluent des médicaments spécifiques en fonction des comorbidités et des besoins individuels des patients.
- * Pour les adultes avec un diabète de type 2 à début précoce, il est recommandé d'offrir de la metformine à libération modifiée et un inhibiteur SGLT-2, avec la possibilité d'ajouter un agoniste du récepteur GLP-1 ou tirzepatide.
- * Pour les personnes vivant avec l'obésité, la metformine et un inhibiteur SGLT-2 sont recommandés, avec des alternatives si la metformine est contre-indiquée.
- * Les patients atteints de maladie rénale chronique doivent recevoir des traitements adaptés selon leur taux de filtration glomérulaire (eGFR), avec des options spécifiques pour différents niveaux d'eGFR.
- * Pour les personnes âgées et fragiles, la metformine est recommandée, avec des précautions pour l'utilisation des inhibiteurs SGLT-2.
Introduction des médicaments
Les médicaments doivent être introduits progressivement pour assurer leur tolérance et leur efficacité.
- * Commencer par la metformine et ajouter d'autres médicaments un à un, en vérifiant la tolérance.
- * Les inhibiteurs SGLT-2 doivent être introduits dès que la metformine est à la dose maximale tolérée.
- * Les patients doivent être informés des risques de l'acidocétose diabétique avant de commencer un inhibiteur SGLT-2.
Revue des médicaments
Les patients doivent être impliqués dans les décisions concernant leurs traitements.
- * Optimiser le traitement actuel avant d'apporter des changements, en tenant compte des effets indésirables et de l'adhésion.
- * Continuer les médicaments qui aident à atteindre les objectifs glycémiques et de poids.
- * Ne pas combiner un agoniste du récepteur GLP-1 avec un inhibiteur DPP-4.
Traitements supplémentaires pour le diabète de type 2
Des options de traitement supplémentaires sont disponibles pour les patients qui n'atteignent pas leurs objectifs glycémiques.
- * Pour les patients sans comorbidités, un inhibiteur DPP-4 peut être ajouté, suivi d'autres options comme les sulfonylurées ou l'insuline.
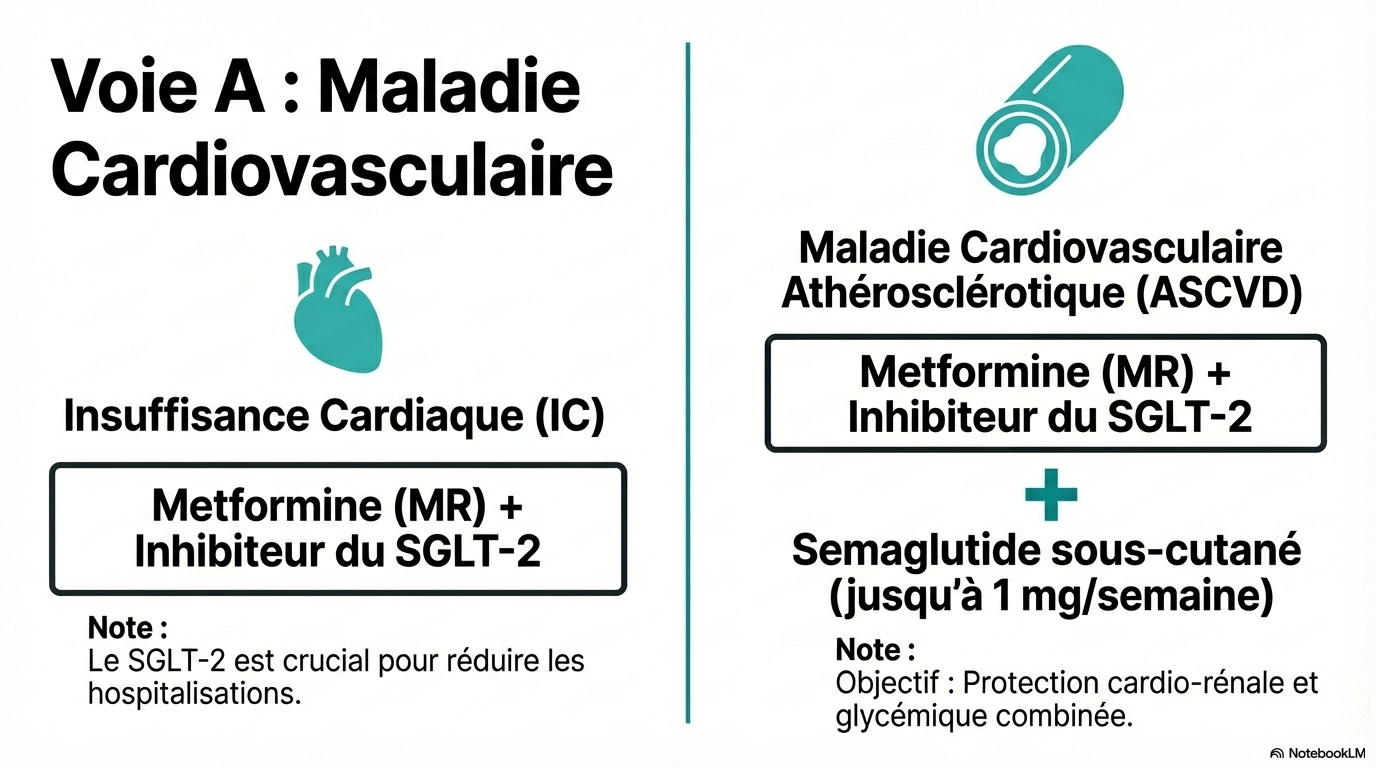
- * Les patients avec des maladies cardiovasculaires doivent recevoir des agonistes du récepteur GLP-1 pour leurs bénéfices cardiovasculaires.
Éducation et gestion des complications
Les patients doivent recevoir une éducation adéquate sur la gestion de leur diabète et des complications associées.
- * Un programme d'éducation structuré est essentiel lors du début d'un traitement à base d'insuline.
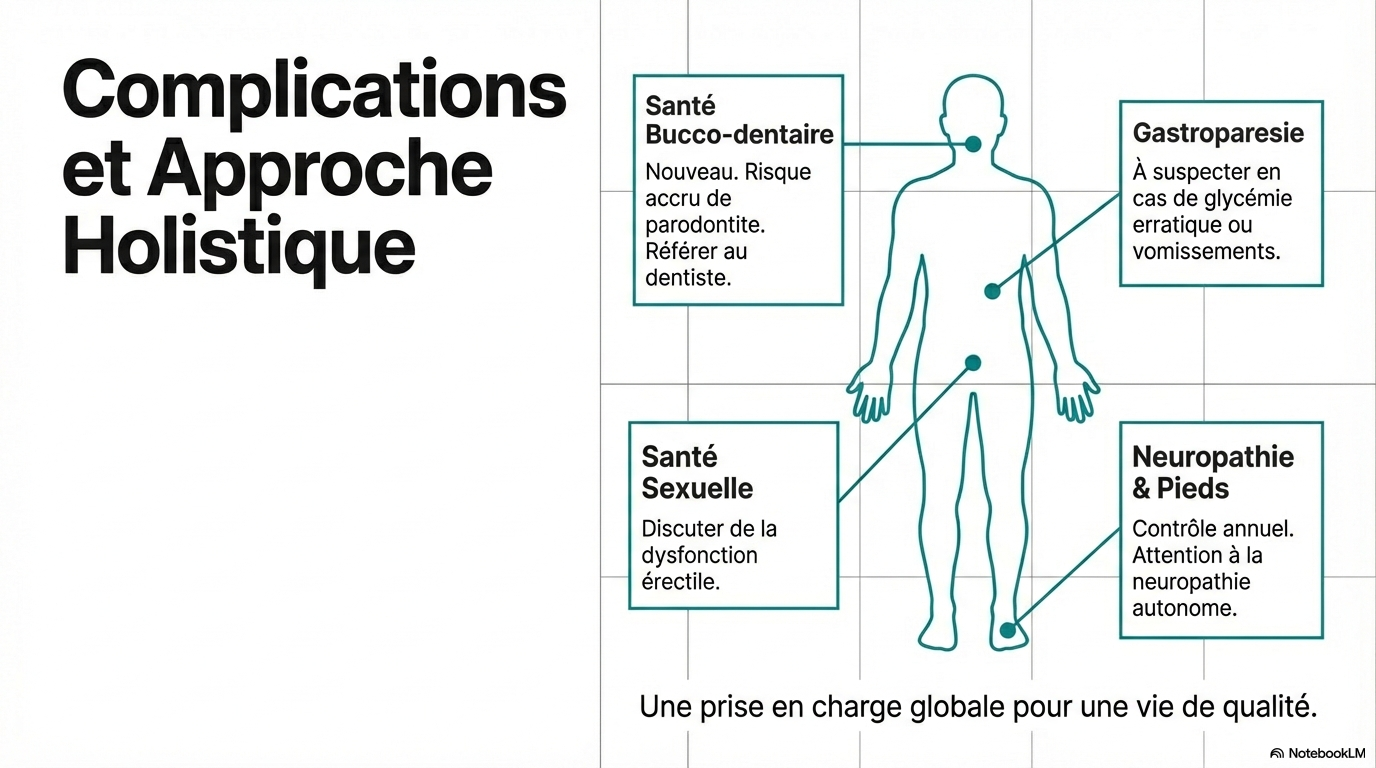
- * Les patients doivent être informés des risques de complications comme la neuropathie diabétique et les problèmes dentaires.
Recommandations pour la recherche
Des recherches supplémentaires sont nécessaires pour améliorer les traitements et l'accès aux médicaments.
- * Évaluer l'efficacité des agonistes du récepteur GLP-1 et des inhibiteurs SGLT-2 pour les groupes sous-représentés.
- * Étudier les effets de l'arrêt ou du changement de médicaments sur le contrôle glycémique.
Recommandations sur la metformine
*Les recommandations suggèrent que le metformine à libération modifiée devrait être privilégié par rapport à la metformine à libération standard.
- * La metformine à libération modifiée a une efficacité clinique similaire sur l'HbA1c et la réduction du poids.
- * Il présente des résultats de sécurité similaires concernant l'hypoglycémie.
- * Il est associé à une réduction des événements indésirables gastro-intestinaux.
- * Une meilleure adhésion est attendue, réduisant les coûts liés à la non-adhésion.
- * En décembre 2025, son coût était inférieur à celui du métformin à libération standard.
- * La metformine à libération standard peut être préférable pour les personnes ayant des difficultés à avaler.
Inhibiteurs SGLT-2 et recommandations
Les inhibiteurs SGLT-2 sont recommandés pour les personnes qui ne peuvent pas prendre de metformine.
- * Ils réduisent les événements cardiovasculaires par rapport au placebo, même sans comorbidités.
- * Les recommandations visent à garantir que les personnes atteintes de diabète de type 2 bénéficient des avantages cardiovasculaires.
- * Une recherche supplémentaire est nécessaire pour comprendre la sous-prescription des inhibiteurs SGLT-2, en particulier chez certaines populations.
Impact potentiel des recommandations sur la pratique
Les recommandations pourraient entraîner des changements dans la pratique actuelle sans impact significatif sur les coûts.
- * Le coût du métformin à libération modifiée est inférieur à celui de la metformine à libération standard.
- * Les inhibiteurs SGLT-2 pourraient augmenter les coûts de prescription, mais pourraient réduire les coûts à long terme en diminuant les traitements pour les maladies cardiovasculaires.
Médicaments pour les personnes avec insuffisance rénale chronique
Les recommandations varient selon le taux de filtration glomérulaire (eGFR).
- * Les personnes avec un eGFR > 30 ml/min/1,73 m² peuvent bénéficier des mêmes médicaments que celles sans insuffisance rénale.
- * Les inhibiteurs SGLT-2 sont recommandés pour les eGFR entre 20 et 30 ml/min/1,73 m².
- * Les DPP-4 sont recommandés pour les eGFR < 30 ml/min/1,73 m², en raison de leur sécurité.
Recommandations pour les personnes âgées et fragiles
* Les inhibiteurs SGLT-2 peuvent ne pas convenir à certaines personnes âgées ou fragiles.
- * Les décisions doivent être basées sur le jugement clinique et les besoins individuels.
- * Les agonistes GLP-1 et tirzepatide ne sont pas recommandés, mais peuvent être offerts si nécessaire.
Introduction des médicaments et prévention de la DKA
Il est important d'introduire les médicaments de manière séquentielle pour identifier les effets secondaires.
- * Les facteurs de risque de DKA doivent être évalués avant de prescrire des inhibiteurs SGLT-2.
- * Les régimes cétogènes peuvent augmenter le risque de DKA.
Revue des médicaments et optimisation des traitements
Il est crucial de revoir les traitements existants avant d'ajouter de nouveaux médicaments.
- * L'optimisation des traitements peut réduire la nécessité de prescriptions supplémentaires.
- * Les inhibiteurs SGLT-2 doivent être poursuivis même si les cibles glycémiques ne sont pas atteintes.
Traitements supplémentaires pour le diabète de type 2
* Les inhibiteurs DPP-4 sont recommandés comme premier choix pour les traitements supplémentaires.
- * Les sulfonylurées et la pioglitazone sont des options si les DPP-4 ne sont pas efficaces.
- * L'insuline est recommandée pour les personnes qui ne tolèrent pas d'autres médicaments.
Traitements pour les maladies cardiovasculaires
Le sémaglutide sous-cutané est recommandé pour les personnes développant des maladies cardiovasculaires.
- * Il réduit les événements cardiovasculaires et aide à la perte de poids.
- * Les sulfonylurées et la pioglitazone sont également recommandées, mais avec prudence en raison des effets indésirables potentiels.
Recommandations sur les traitements antidiabétiques
Les recommandations sur les inhibiteurs de DPP-4, les sulfonylurées, la pioglitazone et l'insuline visent à optimiser le traitement du diabète de type 2.
- * Les recommandations ne changent pas significativement la pratique actuelle.
- * Les inhibiteurs de DPP-4 peuvent être utilisés avec un coût d'acquisition minimal.
- * Un traitement plus intensif précoce pourrait réduire l'utilisation d'insuline à long terme.
- * Les économies potentielles peuvent provenir de l'arrêt de la prescription simultanée de GLP-1 et DPP-4.
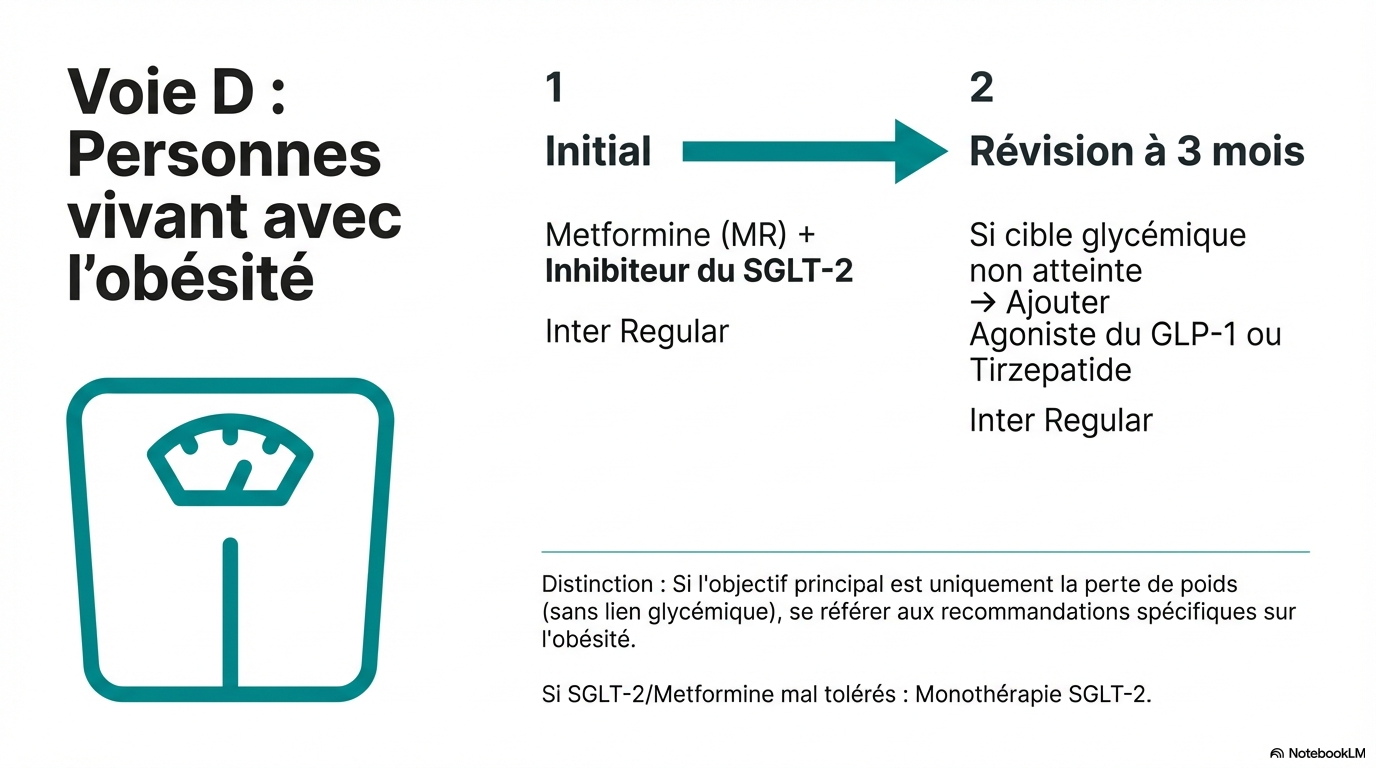
Traitements pour les personnes vivant avec l'obésité
Les agonistes du récepteur GLP-1 et le tirzepatide sont recommandés pour leur capacité à réduire la glycémie et à offrir des bénéfices cardiovasculaires.
- * Les agonistes GLP-1 et tirzepatide sont efficaces pour réduire l'HbA1c et le poids.
- * Liraglutide est le seul agoniste GLP-1 à atteindre le seuil de coût-efficacité dans l'analyse de base.
- * Semaglutide est également considéré comme coût-efficace avec des hypothèses favorables sur la perte de poids.
- * Tirzepatide est recommandé comme alternative aux agonistes GLP-1 pour les personnes dont le diabète n'est pas contrôlé.
Utilisation des sulfonylurées et de la pioglitazone
* Les sulfonylurées et la pioglitazone sont recommandées en raison de leur efficacité à réduire l'HbA1c, mais avec des risques d'effets indésirables.
- * Les sulfonylurées et l'insuline peuvent augmenter le risque d'hypoglycémie et de prise de poids.
- La pioglitazone peut aggraver les résultats cardiovasculaires et doit être évitée chez les personnes souffrant d'insuffisance cardiaque.
- * Les professionnels de santé doivent évaluer les bénéfices et les risques de chaque traitement au cas par cas.
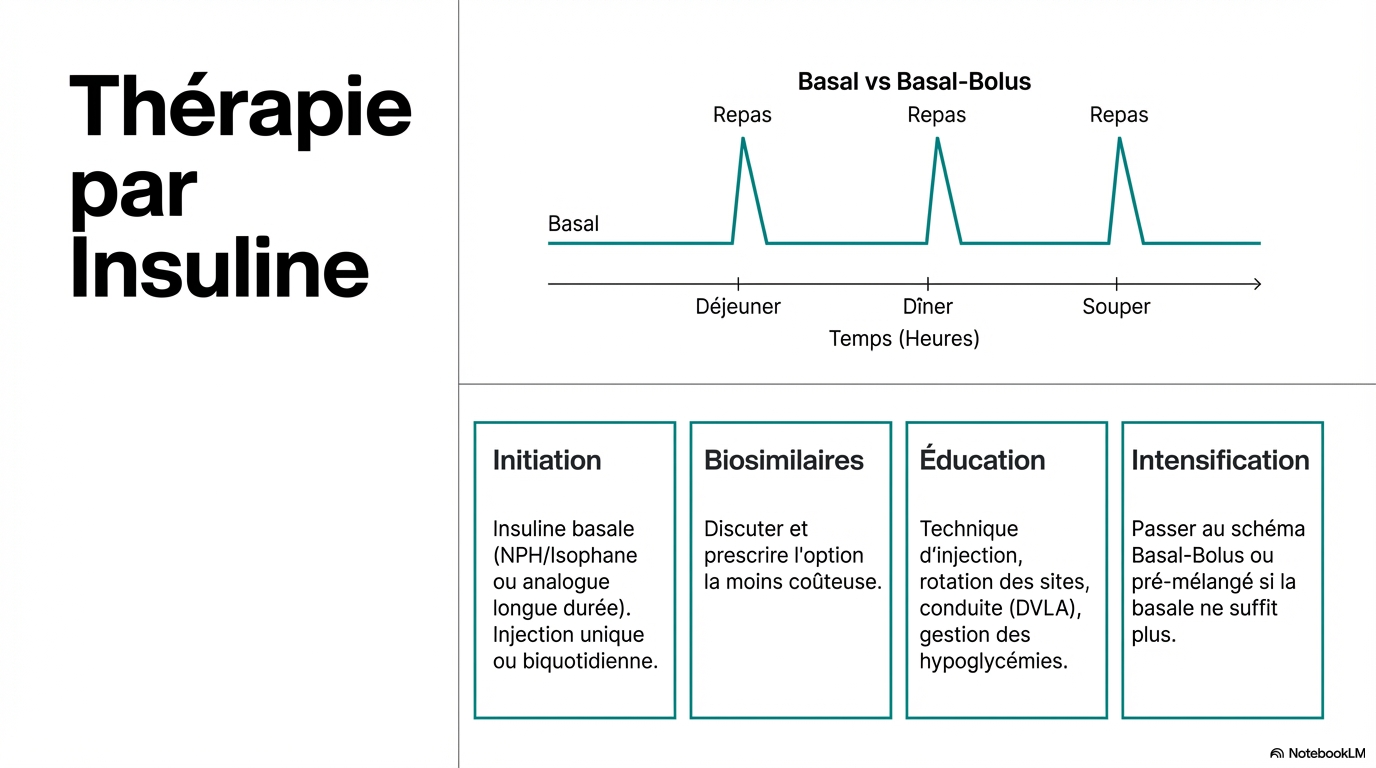
Traitements à base d'insuline
Les traitements à base d'insuline sont efficaces dans des scénarios spécifiques, mais présentent des risques d'effets indésirables.
- * L'insuline est efficace pour gérer l'hyperglycémie aiguë et à long terme lorsque d'autres traitements échouent.
- * L'insuline peut être une option pour les personnes qui ne tolèrent pas d'autres médicaments.
- * Les traitements à base d'insuline sont moins efficaces que d'autres thérapies antidiabétiques pour réduire les événements indésirables.
Recommandations pour les personnes atteintes de maladies rénales chroniques
Les inhibiteurs de DPP-4 sont recommandés pour leur efficacité et leurs effets indésirables limités.
- * En cas de contre-indication, de non-tolérance ou d'inefficacité des inhibiteurs de DPP-4, la pioglitazone, les sulfonylurées ou l'insuline sont des alternatives.
- * Les professionnels de santé doivent discuter des bénéfices et des risques de chaque traitement avec les patients.
Traitements pour les personnes âgées et fragiles
Les recommandations pour les personnes âgées visent à contrôler les symptômes plutôt qu'à atteindre des objectifs glycémiques stricts.
- * Les inhibiteurs de DPP-4 peuvent réduire l'HbA1c avec peu d'effets indésirables.
- * Les sulfonylurées, la pioglitazone et l'insuline sont des alternatives, mais comportent des risques d'hypoglycémie et de chutes.
- * Les agonistes GLP-1 ne sont pas recommandés, mais peuvent être offerts si nécessaire.
Utilisation des insulines biosimilaires
Les biosimilaires d'insuline peuvent offrir des économies de coûts significatives pour le NHS.
- * Les biosimilaires doivent être fiables et aussi efficaces que les médicaments de référence.
- * Lors de la prescription d'une nouvelle insuline, il est recommandé d'utiliser celle avec le coût le plus bas.
- * Les patients doivent être informés de la possibilité de passer à un biosimilaire lors de leurs examens de routine.
Risque de parodontite chez les diabétiques
Les personnes diabétiques sont à risque accru de parodontite, et le traitement parodontal peut améliorer le contrôle du diabète.
- * Les discussions sur le risque de parodontite doivent être intégrées aux examens annuels.
- * Le traitement parodontal est rentable si les améliorations de l'HbA1c sont maintenues.
- * Une augmentation des examens de santé bucco-dentaire pourrait survenir à court terme, mais des économies à long terme sont attendues.


|
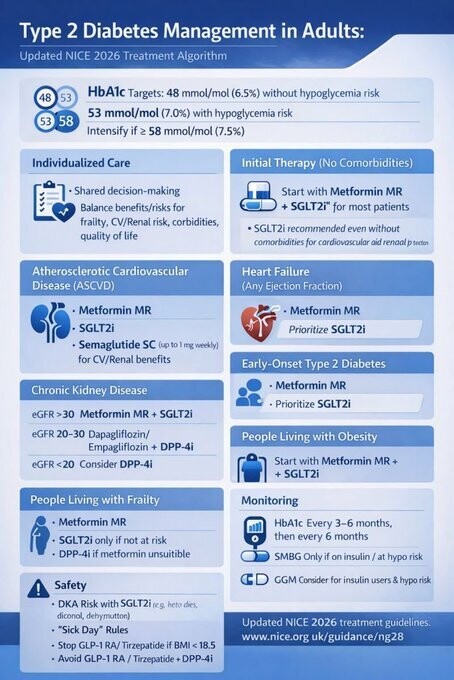
Profil du Patient
|
Cible HbA1c recommandée
|
|---|---|
|
Gestion par hygiène de vie ou médicament non associé à l'hypoglycémie
|
48 mmol/mol (6,5 %)
|
|
Patient prenant un médicament associé à un risque d'hypoglycémie
|
53 mmol/mol (7,0 %)
|
|
HbA1c non contrôlée (> 58 mmol/mol) sous traitement initial
|
Viser 53 mmol/mol (7,0 %) et intensifier
|
|
Comorbidités
|
Traitement initial recommandé
|
|---|---|
|
Aucune comorbidité pertinente
|
Metformine (libération prolongée) + inhibiteur du SGLT2
|
|
Insuffisance cardiaque
|
Metformine (libération prolongée) + inhibiteur du SGLT2
|
|
Maladie cardiovasculaire athéroscléreuse
|
Metformine (libération prolongée) + inhibiteur du SGLT2 + Sémaglutide sous-cutané (Ozempic, jusqu'à 1 mg/semaine)
|
|
Obésité
|
Metformine (libération prolongée) + Inhibiteur du SGLT2
|
|
Diabète précoce (< 40 ans)
|
Metformine + SGLT2i (envisager l'ajout d'un AR GLP-1 ou Tirzépatide)
|
|
Maladie Rénale Chronique (eGFR > 30)
|
Metformine + Inhibiteur du SGLT2
|
|
Fragilité
|
Metformine seule (SGLT2i uniquement si le risque d'hypotension/déplétion volémique est faible)
|
Quels sont les avantages des capteurs de glucose en continu ?
LE DIAPORAMA






Recommandations utiles au plus près du patient.
Une grande place pour les GLT2 et les aGLP1, ce qui est logique.
Les thérapeutiques évoluent en permanence pour le bien des patients dont" je fais partie".
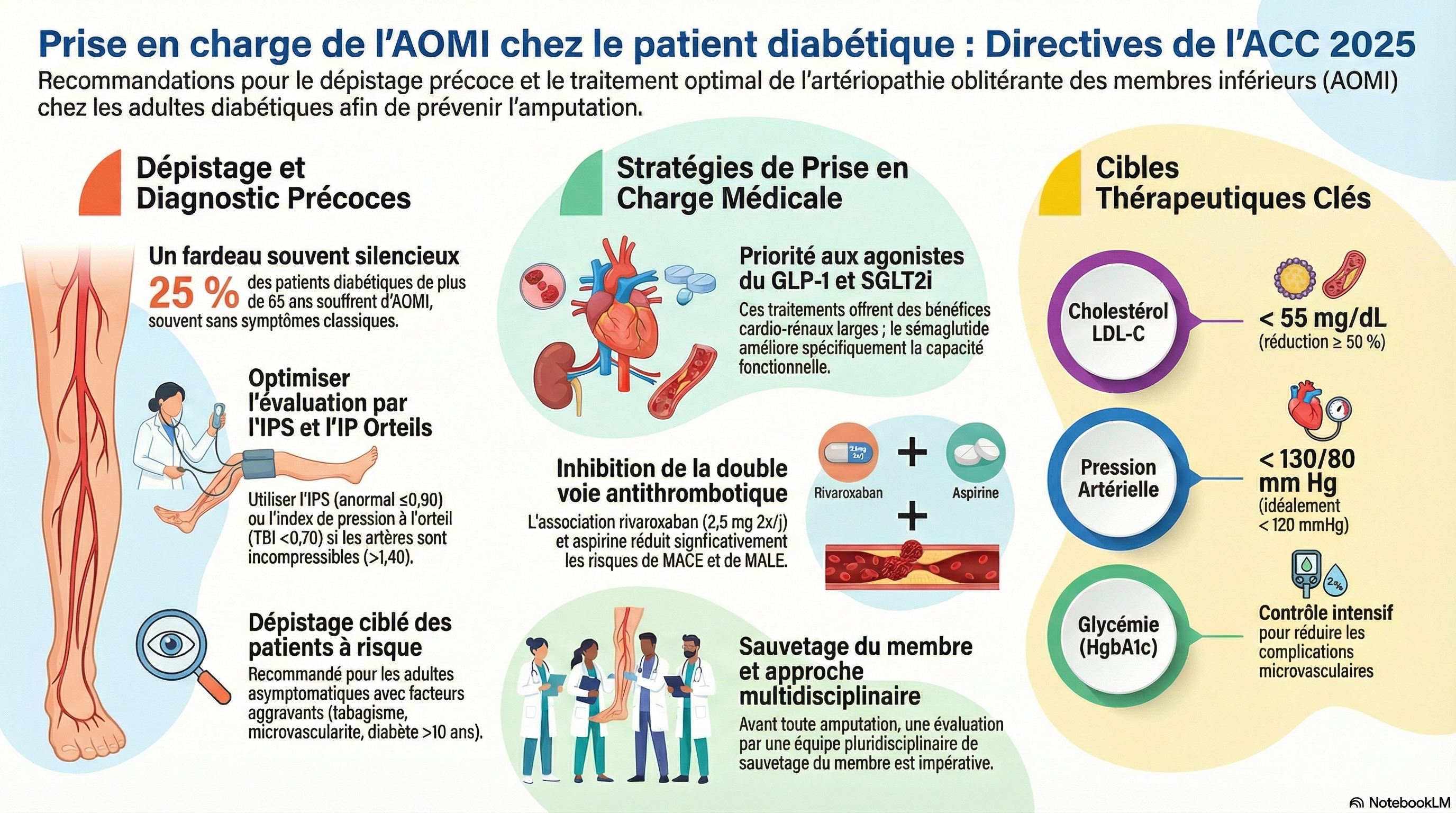
Le suivi cardiovasculaire des diabétiques est un temps important, car ce risque reste très élevé, mais les iGLT2 et les AGLP1 apportent une protection, significative.
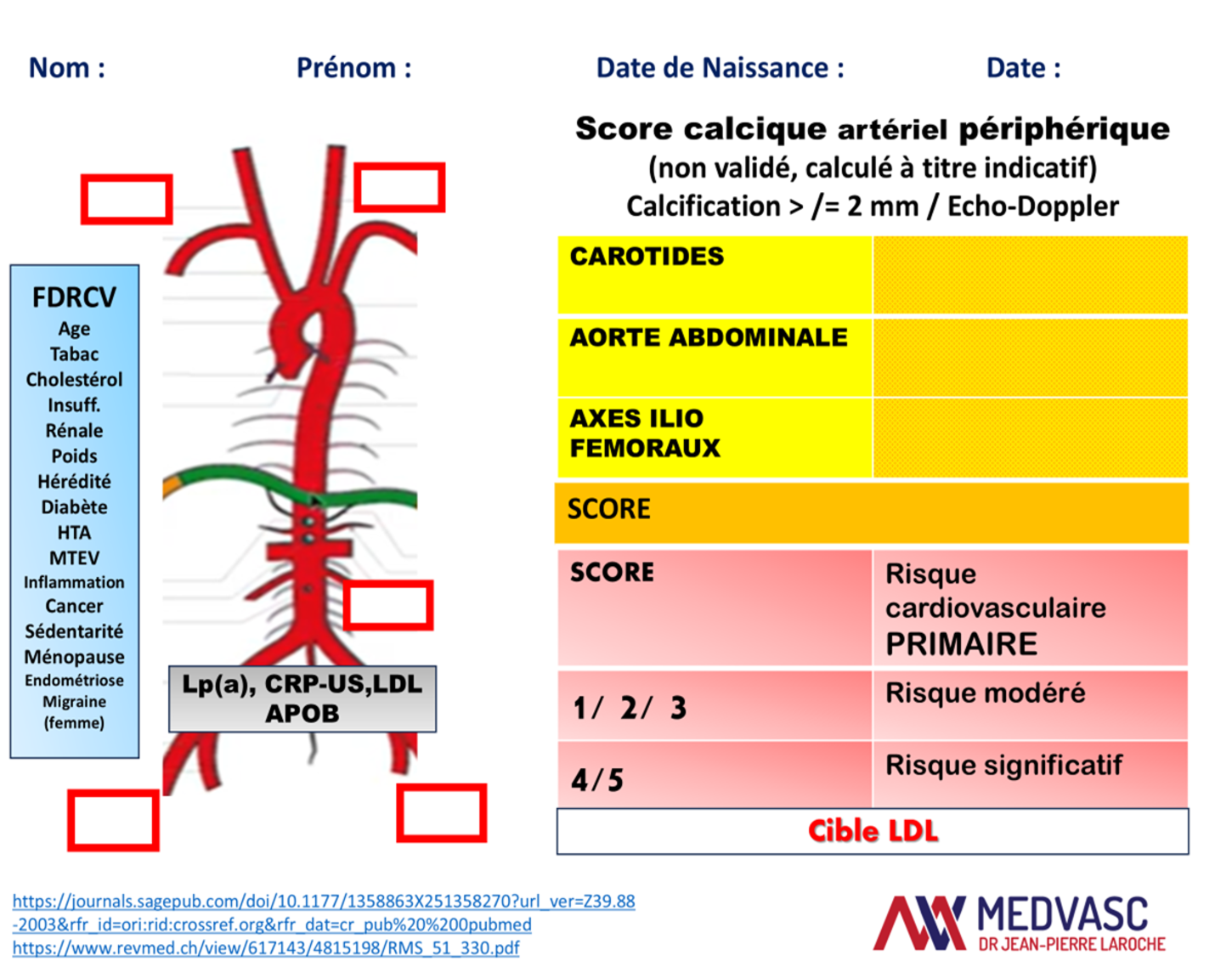
Le suivi vasculaire doit être réalisé par un médecin vasculaire. Il comporte un examen clinique, un écho-Doppler des vaisseaux du cou, de l'aorte abdominale, et les artères des MI. La présence de plaques calcifiées diffuses signe un risque CV significatif Attention à l'artériopathie des MI, qui chez le diabétique est potentiellement grave d'autant plus qu'il existe une insuffisance rénale.
BONUS
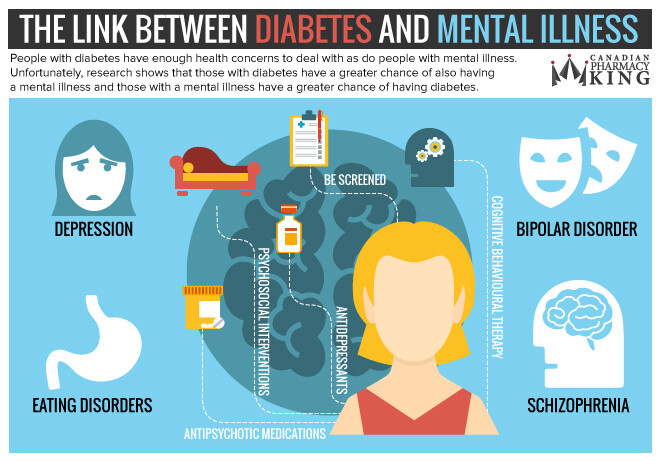
Diabète et santé mentale
Cette revue synthétise les recherches portant sur cinq problèmes de santé mentale courants pouvant affecter les adultes atteints de diabète de type 1 ou 2, ou de diabète gestationnel :
* la peur de l’hypoglycémie,
* la détresse liée au diabète,
* la dépression,
* les troubles du comportement alimentaire ;
* les troubles du sommeil
Ces problèmes sont fréquents chez les adultes diabétiques et peuvent considérablement altérer leur qualité de vie et leur capacité à prendre soin d’eux-mêmes, tout en augmentant le risque de complications, telles qu’une hyperhémoglobinurie (HbA1c) , des comorbidités et une mortalité prématurée. De nombreux problèmes de santé mentale sont liés au diabète de manière bidirectionnelle. Des essais contrôlés randomisés ont démontré l’efficacité des interventions psychologiques pour réduire les symptômes à court terme, notamment la thérapie cognitivo-comportementale (TCC), la thérapie cognitive basée sur la pleine conscience et les soins progressifs, qui peuvent également être proposés en ligne en première intention. Cependant, la détresse liée au diabète, la dépression et d’autres problèmes de santé mentale sont susceptibles de récidiver, et les effets à long terme de la prévention ou des traitements restent incertains. De manière générale, les problèmes de santé mentale sont encore peu étudiés chez les personnes diabétiques, en particulier celles atteintes de diabète gestationnel. Les personnes diabétiques souhaitent aborder avec leurs professionnels de santé les aspects émotionnels de la vie et de la gestion du diabète. Ces résultats plaident en faveur de l’intégration d’un suivi régulier et d’un soutien psychologique dans la pratique clinique. Les décideurs politiques en matière de santé devraient veiller à ce que les professionnels de santé prenant en charge des patients diabétiques soient bien formés pour aborder la question de la santé mentale et orienter ces patients vers des outils numériques adaptés et des spécialistes en santé mentale en cas de besoin.
https://www.thelancet.com/journals/landia/article/PIIS2213-8587(25)00397-3/abstract?dgcid=raven_jbs_aip_email