"Nous entrons dans une ère où l’homme cultive et multiplie tous les moyens de ne pas mourir (médecine, confort, assurances, distractions) – tout ce qui permet d’étirer ou de supporter l’existence dans le temps, mais non pas de vivre." Gustave Thibon
Perone, F., Bernardi, M., Spadafora, L., Betti, M., Cacciatore, S., Saia, F., Fogacci, F., Jaiswal, V., Asher, E., Paneni, F., De Rosa, S., Banach, M., Biondi Zoccai, G., & Sabouret, P. (2025). Non-Traditional Cardiovascular Risk Factors: Tailored Assessment and Clinical Implications. Facteurs de risque cardiovasculaire non traditionnels : évaluation personnalisée et implications cliniques
Journal of Cardiovascular Development and Disease, 12(5), 171. https://doi.org/10.3390/jcdd12050171
https://www.mdpi.com/2308-3425/12/5/171
Les facteurs de risque cardiovasculaire (FR) non traditionnels apparaissent de plus en plus comme des modificateurs importants du risque cardiovasculaire (RVC), offrant des perspectives allant au-delà des indicateurs traditionnels comme l'hypertension, le diabète et la dyslipidémie.
Parmi ces facteurs figurent de nouveaux biomarqueurs, des maladies chroniques (par exemple, l'insuffisance rénale chronique et la bronchopneumopathie chronique obstructive), des expositions environnementales, l'inflammation chronique, les infections, des facteurs psychosociaux et des pathologies spécifiques au sexe, qui influencent tous la prédiction, la prise en charge et l'évolution des maladies cardiovasculaires (MCV).
Ces FR supplémentaires peuvent avoir un impact sur la prédiction des MCV et apporter des informations pertinentes lors de l'évaluation et de la prise en charge personnalisées des patients.
Par conséquent, une évaluation rigoureuse des FR cardiovasculaires, traditionnels et non traditionnels, associée à un traitement personnalisé, pourrait réduire considérablement le fardeau total des MCV.
Néanmoins, des recherches supplémentaires sont nécessaires pour estimer précisément l'ampleur de leur impact en tant que modificateurs du risque et du pronostic afin de les inclure dans les futures évaluations de risque. Cette revue propose une analyse critique des FR non traditionnels, de leurs mécanismes physiopathologiques et de leurs implications pour les soins personnalisés. L'intégration de ces facteurs dans l'évaluation de la RVC peut reclasser les catégories de risque des patients, optimiser les stratégies thérapeutiques et améliorer le pronostic. Cependant, des recherches supplémentaires sont nécessaires pour affiner leur inclusion dans les tableaux de risque et évaluer leur impact sur les résultats de santé publique. Une approche multidisciplinaire personnalisée est essentielle pour réduire le fardeau des maladies cardiovasculaires et la mortalité associée.
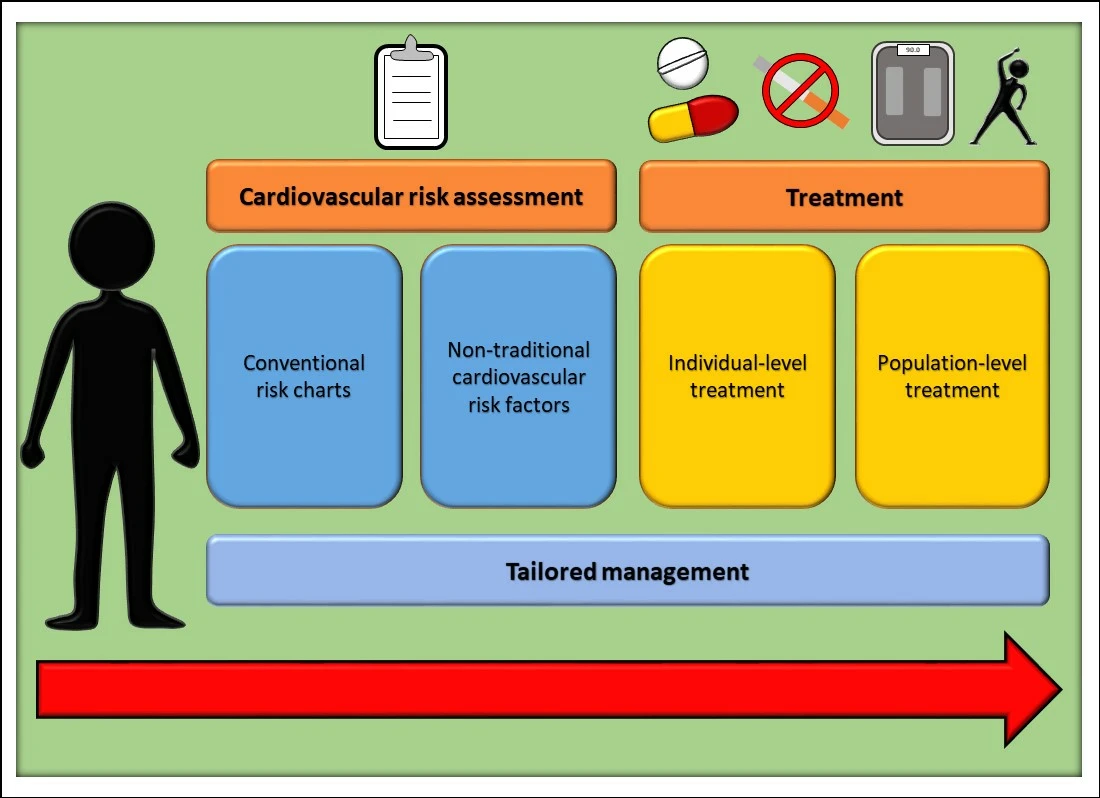
Résumé graphique
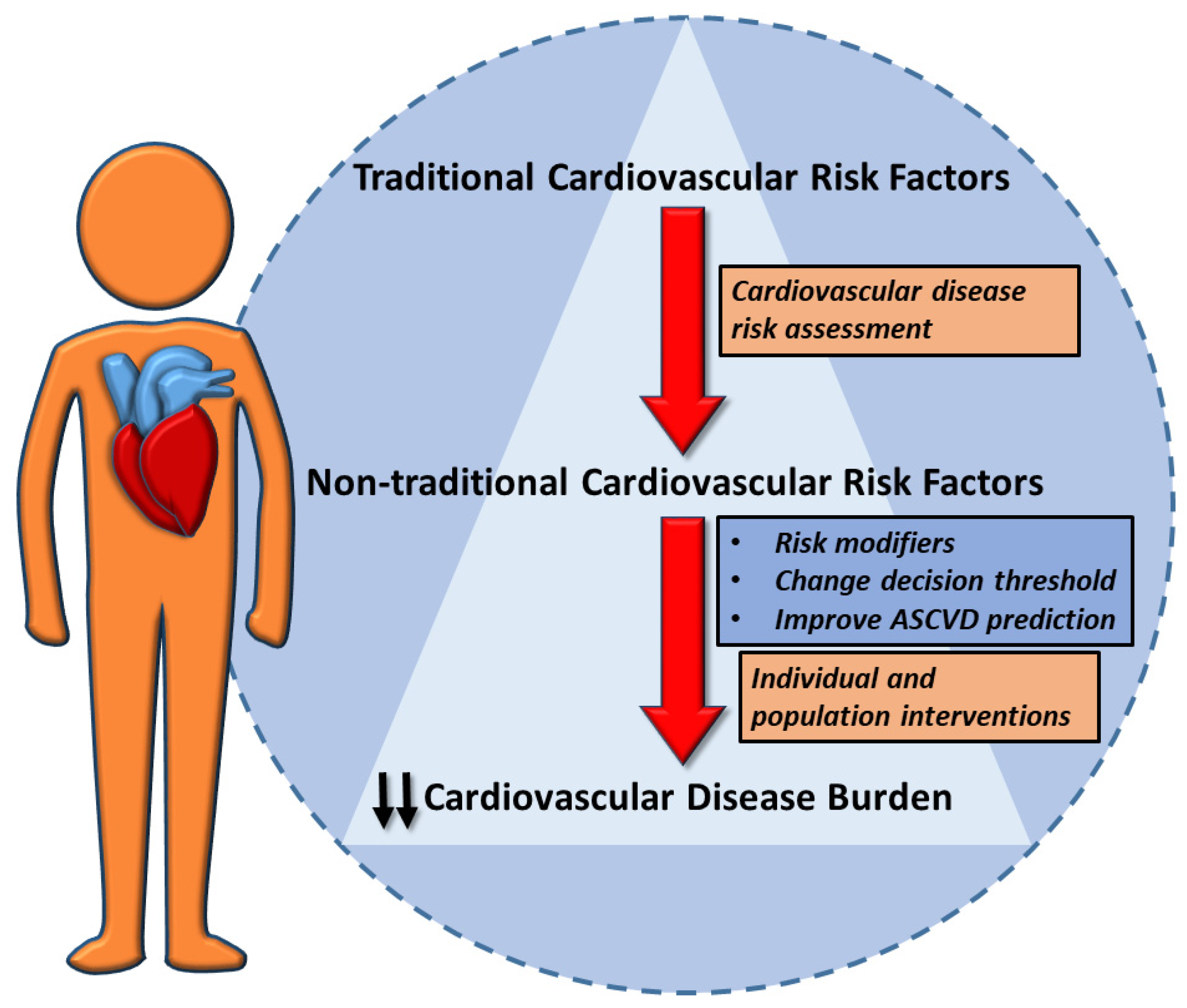
Rôle et impact des facteurs de risque cardiovasculaire traditionnels et non traditionnels lors de l’évaluation des risques.
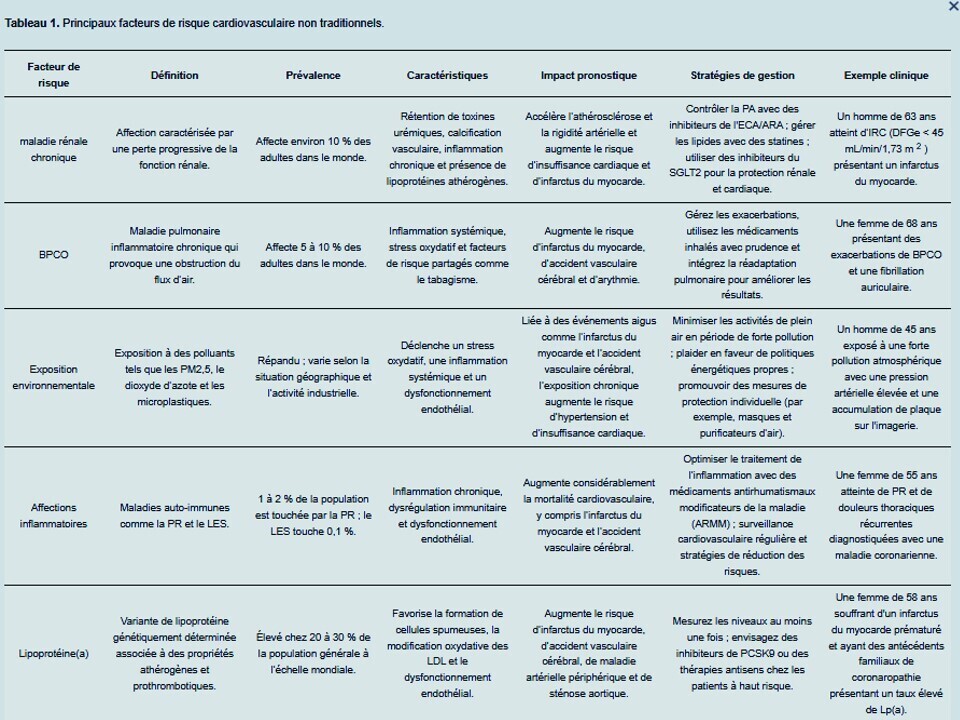
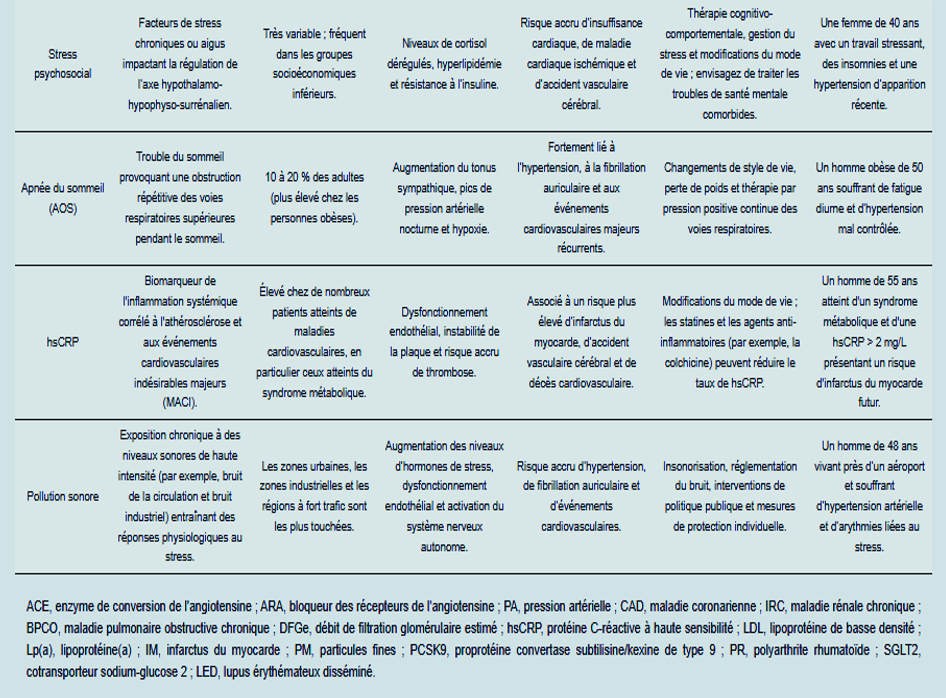
La lisre des FDRCV non traditionnels

FOCUS
Exposition environnementale
Les particules fines (PM2,5 et PM10), ainsi que des polluants comme le dioxyde d'azote et l'ozone, sont particulièrement nocives en raison de leur capacité à pénétrer dans la circulation sanguine, déclenchant un stress oxydatif et une inflammation systémique qui accélèrent l'athérosclérose.
Des augmentations à court terme des concentrations de PM2,5 ont été liées à des événements cardiovasculaires aigus, tels que l'infarctus du myocarde et l'accident vasculaire cérébral, tandis qu'une exposition à long terme est associée à des maladies chroniques telles que l'hypertension, l'insuffisance cardiaque et la fibrillation auriculaire .
Le changement climatique a intensifié la fréquence et la gravité des événements météorologiques extrêmes, tels que les vagues de chaleur, les incendies de forêt et les tempêtes violentes, qui ont tous un impact sur la santé cardiovasculaire.
Les vagues de chaleur peuvent entraîner une déshydratation, des déséquilibres électrolytiques et un stress thermique, exerçant une pression supplémentaire sur le système cardiovasculaire.
Les incendies de forêt augmentent non seulement l'exposition aux PM2,5, mais libèrent également des produits chimiques nocifs qui aggravent les problèmes respiratoires et cardiovasculaires
L'atténuation des risques cardiovasculaires associés à l'exposition environnementale nécessite une combinaison de mesures de santé publique, d'éducation des patients et d'interventions politiques.
Les efforts communautaires, tels que la réglementation des émissions industrielles et la promotion des énergies propres, sont essentiels pour réduire l'exposition aux polluants.
Au niveau individuel, il peut être conseillé aux patients de limiter leurs activités de plein air pendant les journées de forte pollution et de rester hydratés pendant les vagues de chaleur. De plus, les professionnels de santé jouent un rôle clé dans la promotion de mesures politiques plus larges pour lutter contre le changement climatique et protéger les populations vulnérables de ses effets cardiovasculaires
Plus récemment, il est devenu de plus en plus évident que la pollution de l'eau et des sols contribue également de manière significative au risque cardiovasculaire en introduisant des substances nocives telles que les métaux lourds, les pesticides et les microplastiques dans l'environnement et la chaîne alimentaire.
Ces polluants peuvent perturber les voies métaboliques et endocriniennes, favoriser l'inflammation systémique et aggraver l'athérosclérose par une exposition chronique. De plus, les sources d'eau contaminées augmentent le risque d'hypertension et d'autres maladies cardiovasculaires en déversant des toxines directement dans les populations humaines. Il est essentiel de relever ces défis environnementaux pour atténuer leur impact sur la santé publique et réduire le fardeau mondial des maladies cardiovasculaires
Des résultats expérimentaux récents ont démontré la présence de microplastiques dans les structures cardiovasculaires humaines, notamment les artères carotides, les artères coronaires et les aortes, suggérant leur rôle potentiel comme marqueurs ou déterminants d'événements cardiovasculaires indésirables.
Ces particules de plastique microscopiques, dérivées de l'exposition environnementale et des polluants industriels, ont été détectées dans les tissus vasculaires où elles pourraient contribuer aux lésions endothéliales, aux cascades inflammatoires et à la formation de plaques d'athérosclérose.
L'identification de microplastiques dans des sites aussi critiques soulève des inquiétudes quant à leur implication directe dans la promotion de la calcification vasculaire, du stress oxydatif et de l'altération de la compliance artérielle.
Leurs composants chimiques, contenant souvent des additifs perturbateurs endocriniens, pourraient encore exacerber leur impact toxicologique sur la santé vasculaire. Bien que les voies mécanistiques reliant les microplastiques aux événements cardiovasculaires soient encore en cours d'élucidation, leur présence semble corrélée à des risques accrus d'infarctus du myocarde, d'accident vasculaire cérébral et d'autres affections ischémiques. Ces résultats soulignent l’importance de considérer l’exposition aux microplastiques comme un facteur de risque potentiellement modifiable dans les stratégies de prévention cardiovasculaire et soulignent la nécessité de recherches supplémentaires pour clarifier leur rôle pathologique et leur signification clinique
De plus, la pollution sonore environnementale (par exemple, la circulation routière et les avions) est apparue comme un facteur de risque cardiovasculaire important mais souvent négligé.
L'exposition chronique au bruit a été associée à des risques accrus d'hypertension, d'infarctus du myocarde et d'accident vasculaire cérébral par des mécanismes impliquant l'activation du système nerveux autonome, le stress oxydatif, le dysfonctionnement endothélial et les troubles métaboliques .
Une analyse cas-croisés a mis en évidence une association significative à court terme entre les niveaux de bruit urbain et la mortalité cardiovasculaire, indépendamment de la pollution de l'air [
La pollution de l'air domestique, principalement due aux méthodes de cuisson et de chauffage utilisant du combustible de biomasse, du charbon et des poêles inefficaces, est un facteur clé de la pollution de l'air intérieur.
L'exposition à la pollution de l'air domestique a été associée à un risque cardiovasculaire accru par des mécanismes tels que le stress oxydatif, l'inflammation systémique et le dysfonctionnement endothélial .
En intégrant les facteurs de risque environnementaux dans les soins cardiovasculaires et en soutenant les stratégies de prévention individuelles et collectives, les professionnels de la santé peuvent contribuer à réduire le fardeau des maladies cardiovasculaires lié à l'exposition environnementale.
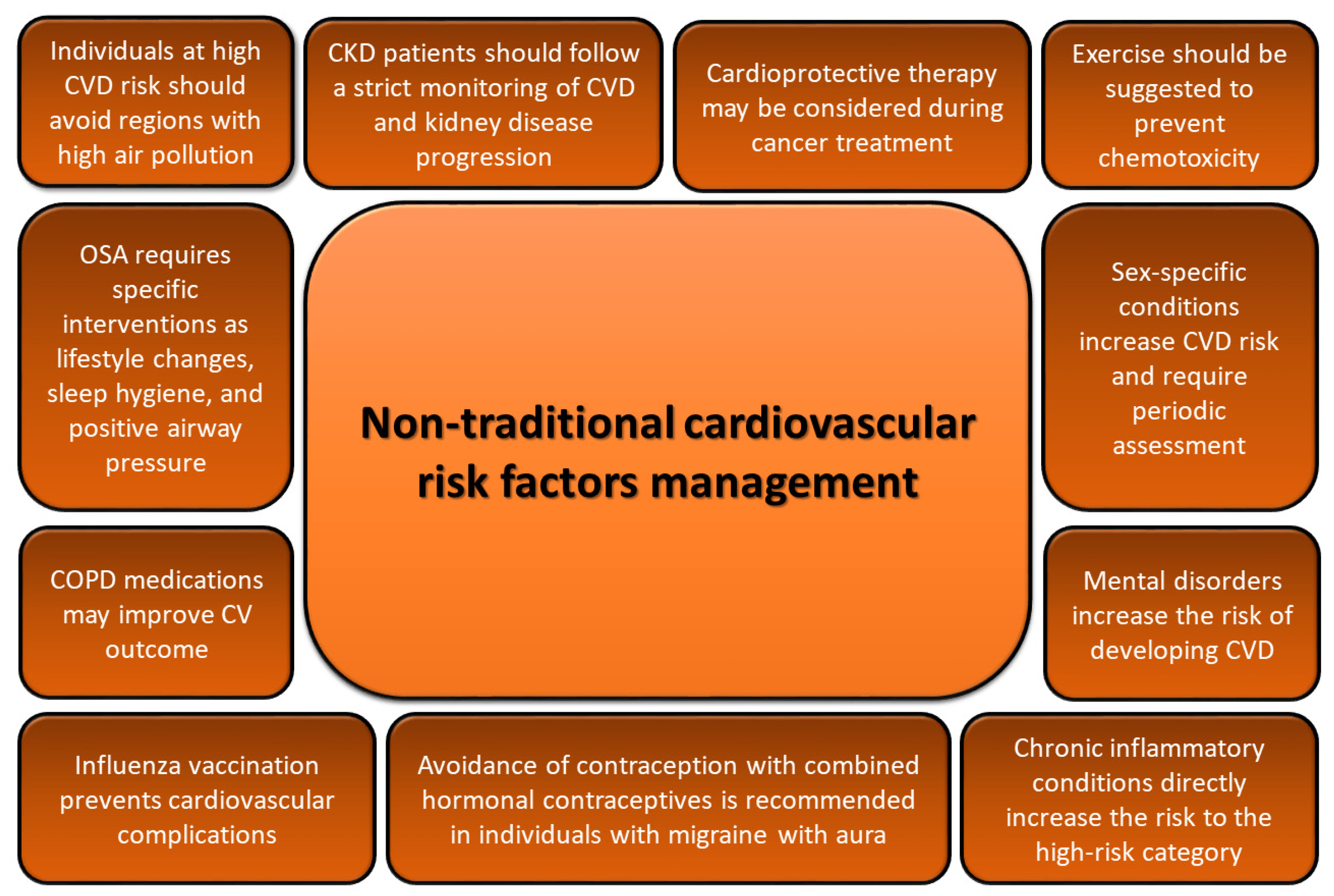
Prise en charge personnalisée des patients présentant des facteurs de risque cardiovasculaire non traditionnels. BPCO, maladie pulmonaire obstructive chronique ; CV, maladie cardiovasculaire ; IRC, maladie rénale chronique ; MCV, maladie cardiovasculaire ; AOS, apnée obstructive du sommeil.
Conclusions
Ces documents analysent le rôle croissant des facteurs de risque cardiovasculaire non traditionnels, allant des nouveaux biomarqueurs et affections chroniques comme les maladies rénales et pulmonaires, aux expositions environnementales, inflammations, infections, facteurs psychosociaux, troubles du sommeil, affections propres à chaque sexe, et troubles mentaux. Ils soulignent que si les risques conventionnels sont bien établis, ces éléments moins reconnus sont essentiels pour une évaluation personnalisée et une meilleure prédiction des maladies cardiovasculaires (MCV). L'intégration de ces facteurs peut affiner la stratification du risque et orienter des stratégies de gestion sur mesure pour réduire la charge totale des MCV, bien que des recherches supplémentaires soient nécessaires pour quantifier pleinement leur impact. Les sources suggèrent qu'une approche multidisciplinaire et une gestion individualisée et populationnelle sont nécessaires pour une prévention et un traitement efficaces des MCV. (NotenooKLM)
Commentaire
Très bon article qui nous ouvre de nouveaux horizons.
Les FDRCV non traditionnels sont nombreux, il va falloir les rechercher puis les traiter si cela est possible. Une approche multidisciplinaire et une gestion individuelle devra être la règle.
Copyright : Dr Jean Pierre Laroche / 2025

