L'hormonothérapie d'affirmation de genre est un traitement fondamental pour la plupart des personnes transgenres qui entreprennent une transition médicale. Les objectifs principaux sont de supprimer les hormones endogènes et de remplacer les niveaux hormonaux pour qu'ils correspondent à l'identité de genre de la personne. [1-2]

Contenu utilisé sous licence du JAMA Network® © American Medical Association
Traitement féminisant (femmes transgenres)
Le traitement standard combine des œstrogènes avec des anti-androgènes :[1-2]
-
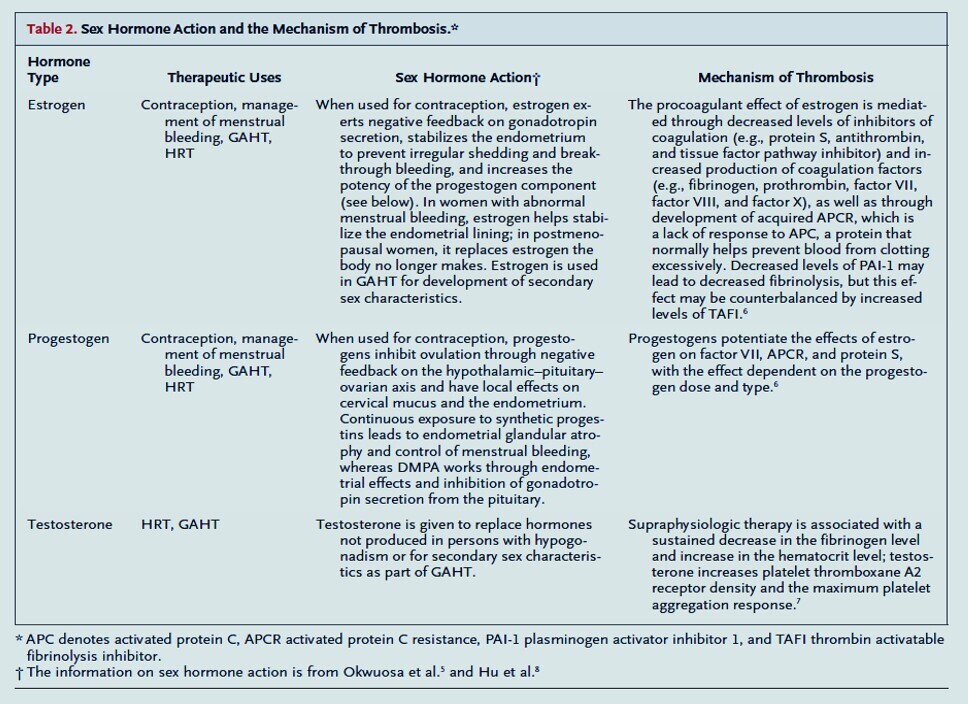
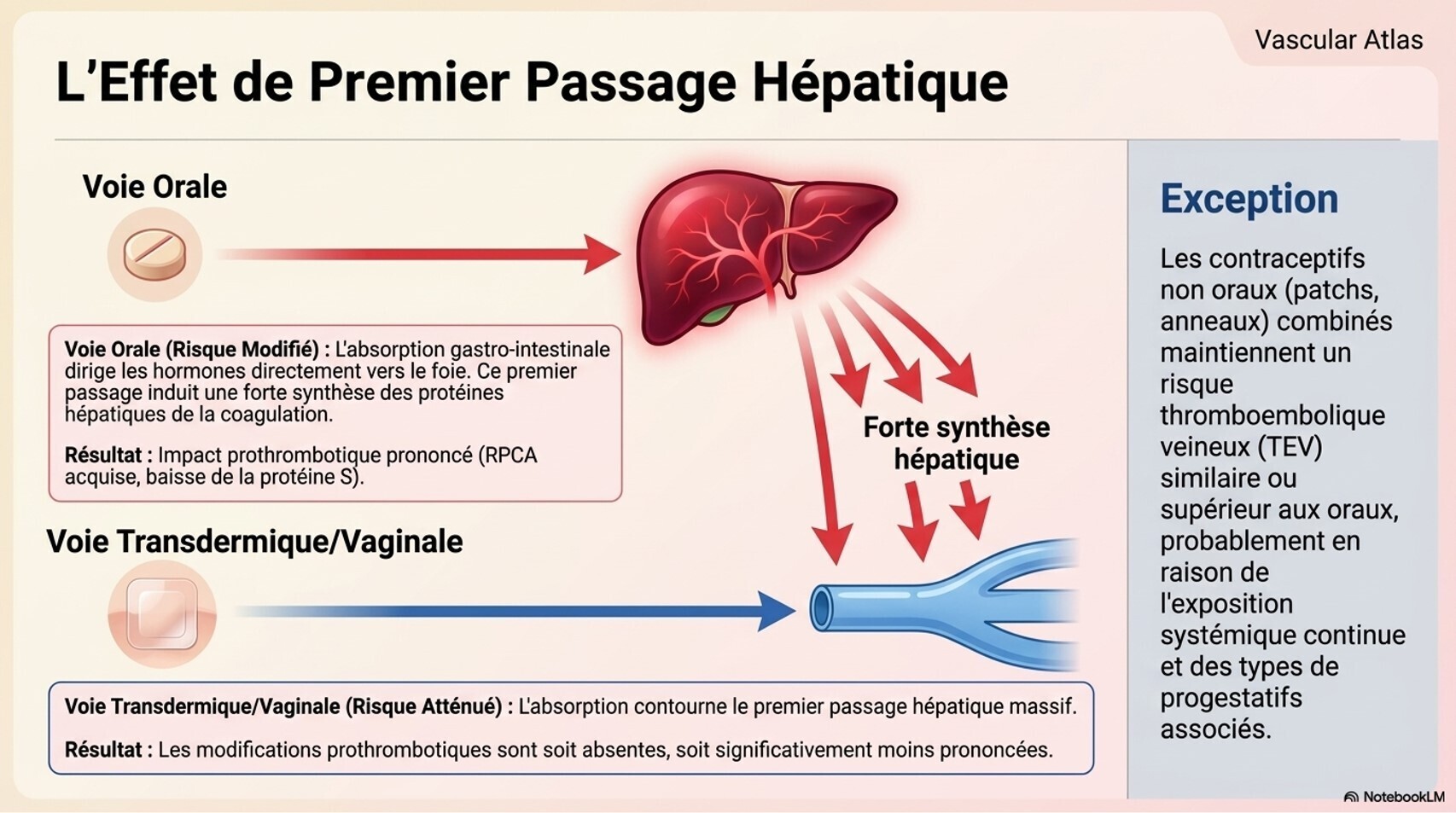
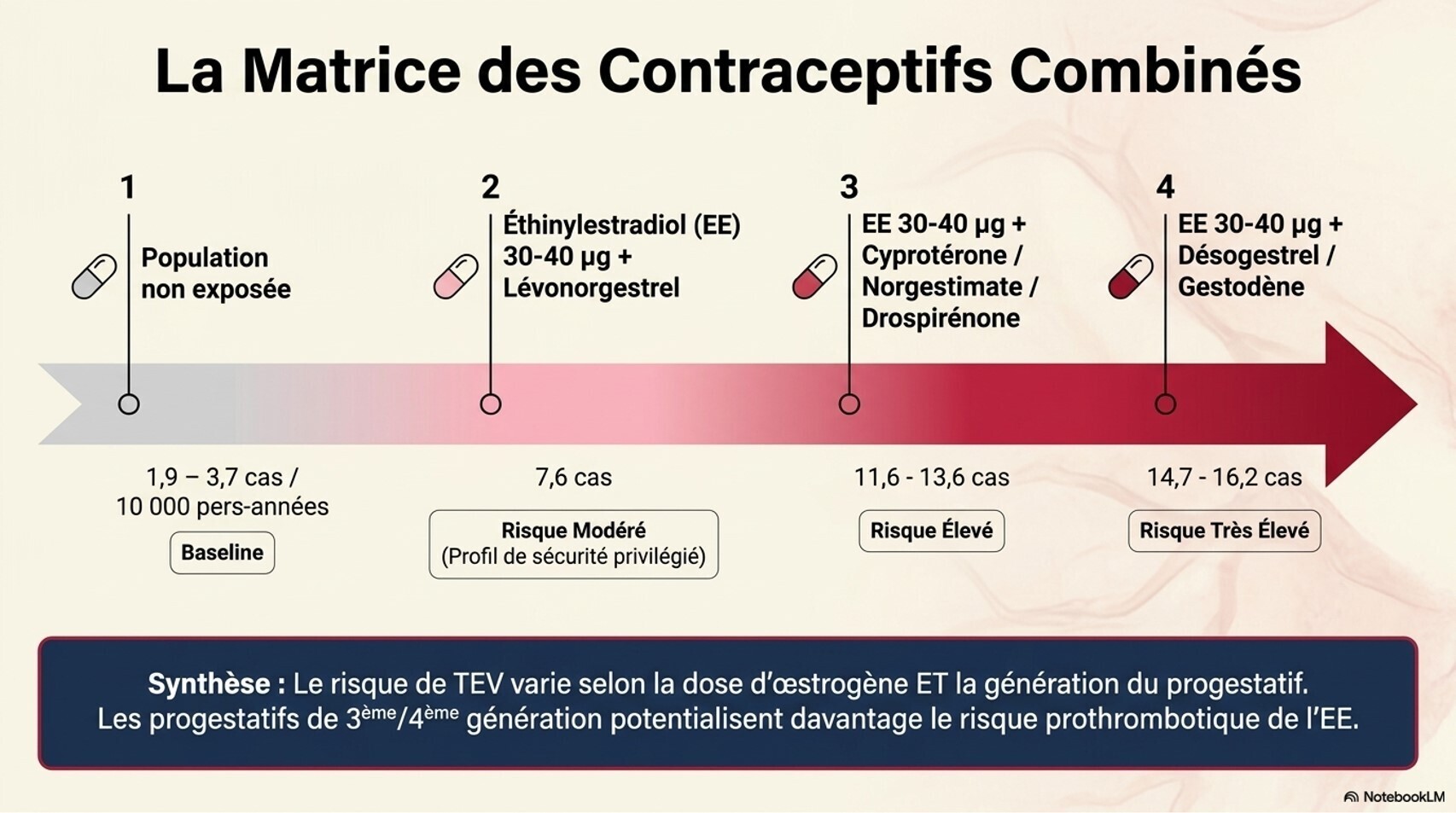
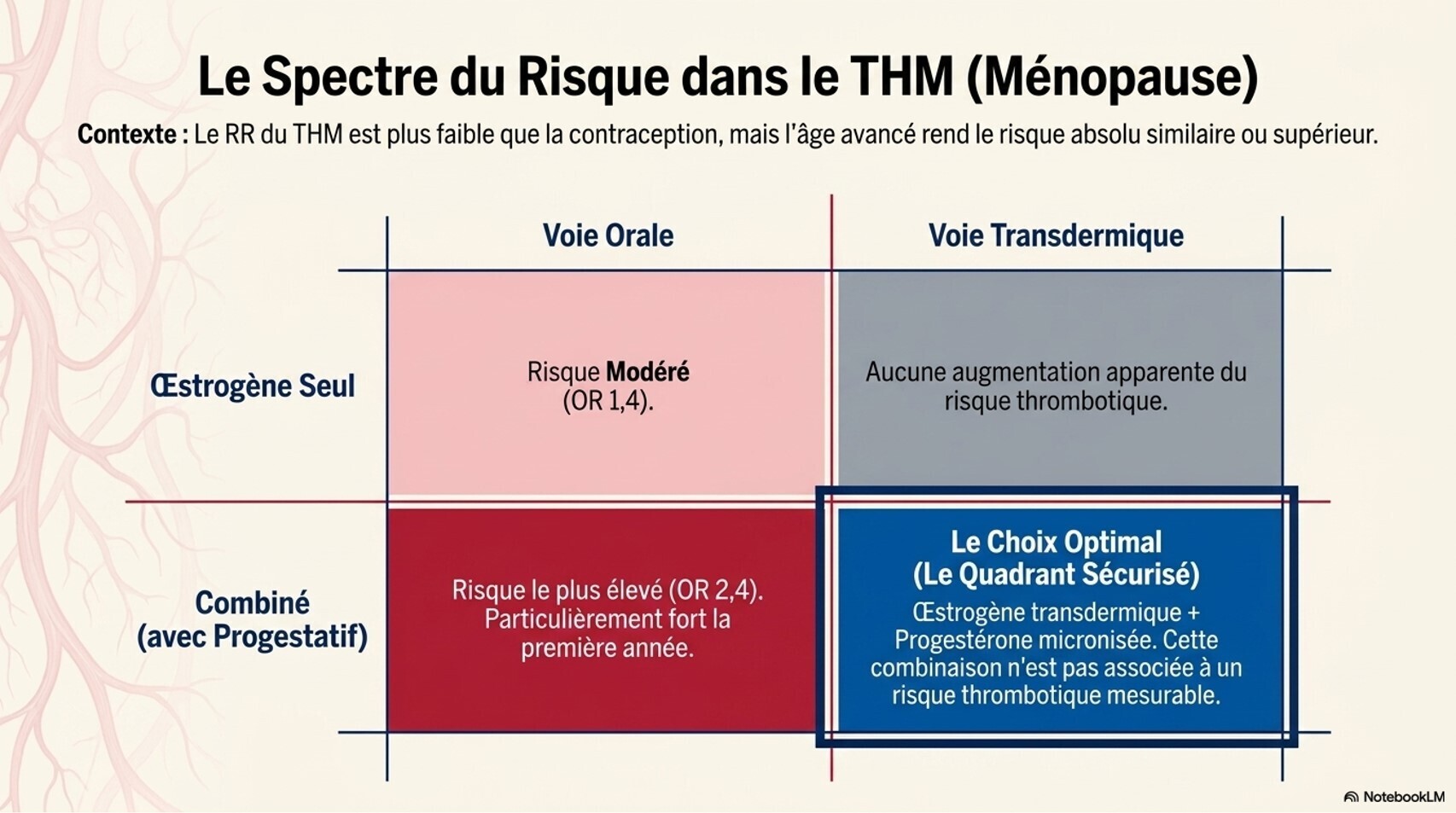
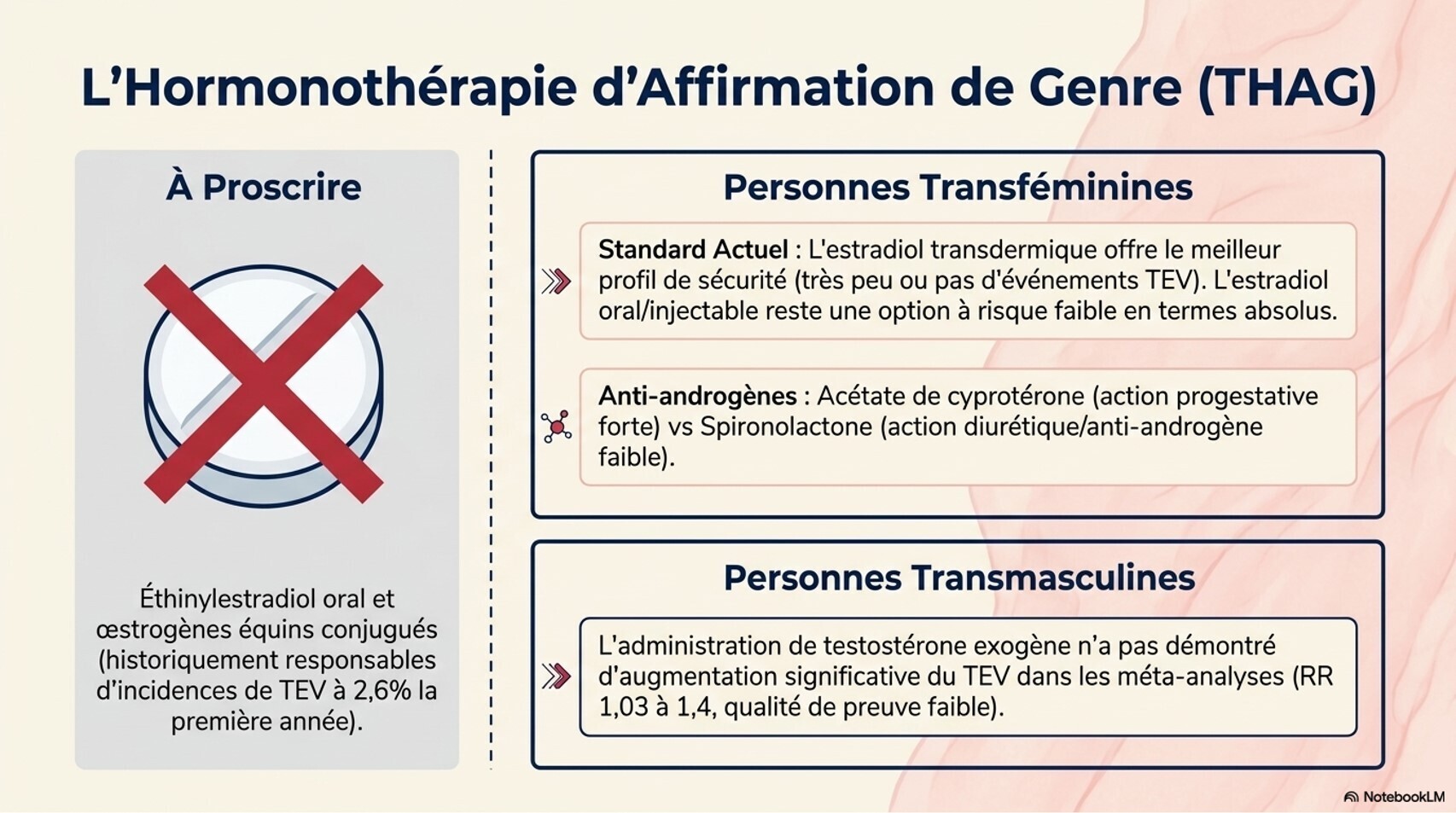
Œstrogènes : Le 17β-œstradiol naturel est recommandé (oral, transdermique ou injectable) plutôt que l'éthinylœstradiol ou les œstrogènes conjugués en raison d'un risque thromboembolique théoriquement plus faible. Les formulations transdermiques sont préférées chez les personnes de plus de 45 ans ou ayant des facteurs de risque cardiovasculaire.[4-5]
-
Anti-androgènes : la spironolactone, l'acétate de cyprotérone ou les agonistes de la GnRH sont utilisés pour éliminer la testostérone. [4][6]
Effets attendus (3-6 mois) : développement mammaire, diminution de la masse musculaire, peau plus douce, redistribution de la graisse corporelle, réduction de la pilosité faciale et corporelle.[1][5]
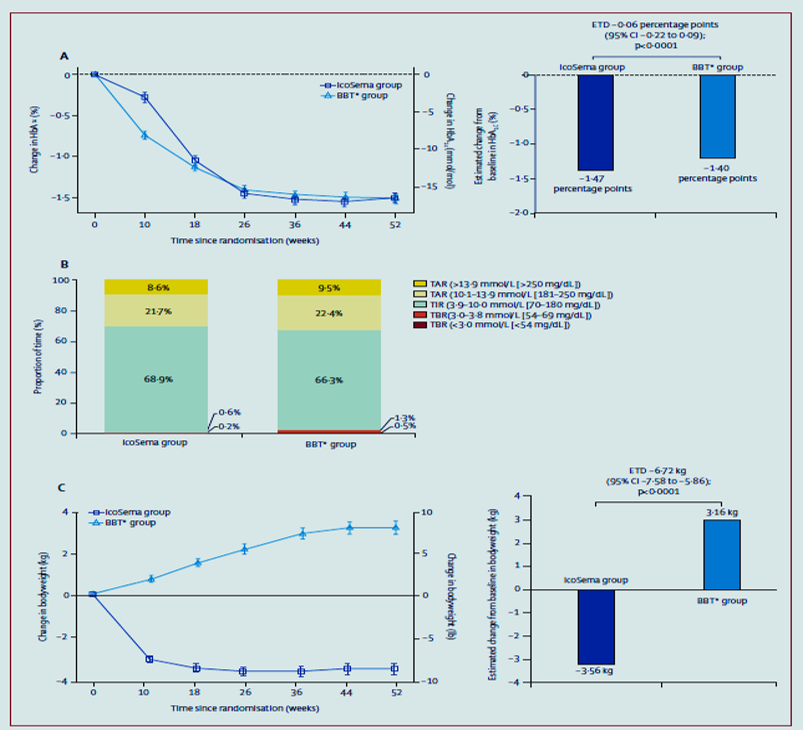
Cibles thérapeutiques : testostérone totale <50 ng/dL et œstradiol 100-200 pg/mL.[5]
Traitement masculinisant (hommes transgenres)
La testostérone est le traitement principal, disponible sous forme de gel transdermique ou d'injections intramusculaires à action prolongée :[1][4]
Effets attendus (3-6 mois) : arrêt des menstruations, approfondissement de la voix, augmentation de la masse musculaire, pilosité faciale et corporelle.[1][5]
Surveillance et sécurité
Surveillance initiale : évaluations cliniques et biologiques (œstradiol, testostérone) tous les 3 mois la première année, puis 1-2 fois par an.[5]Pour les personnes sous spironolactone, surveillance du potassium aux mêmes intervalles. [5]
Risques principaux :
-
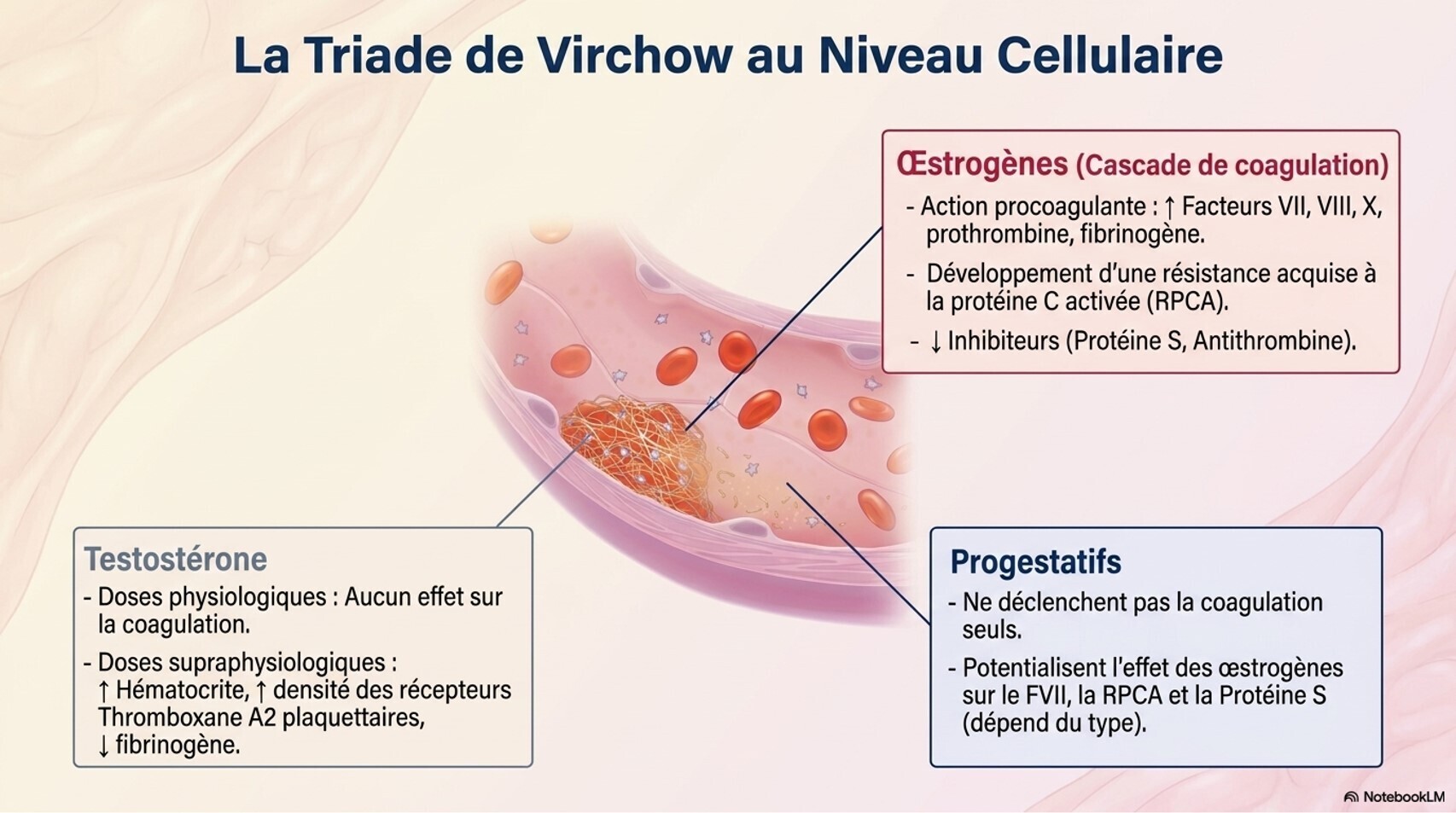
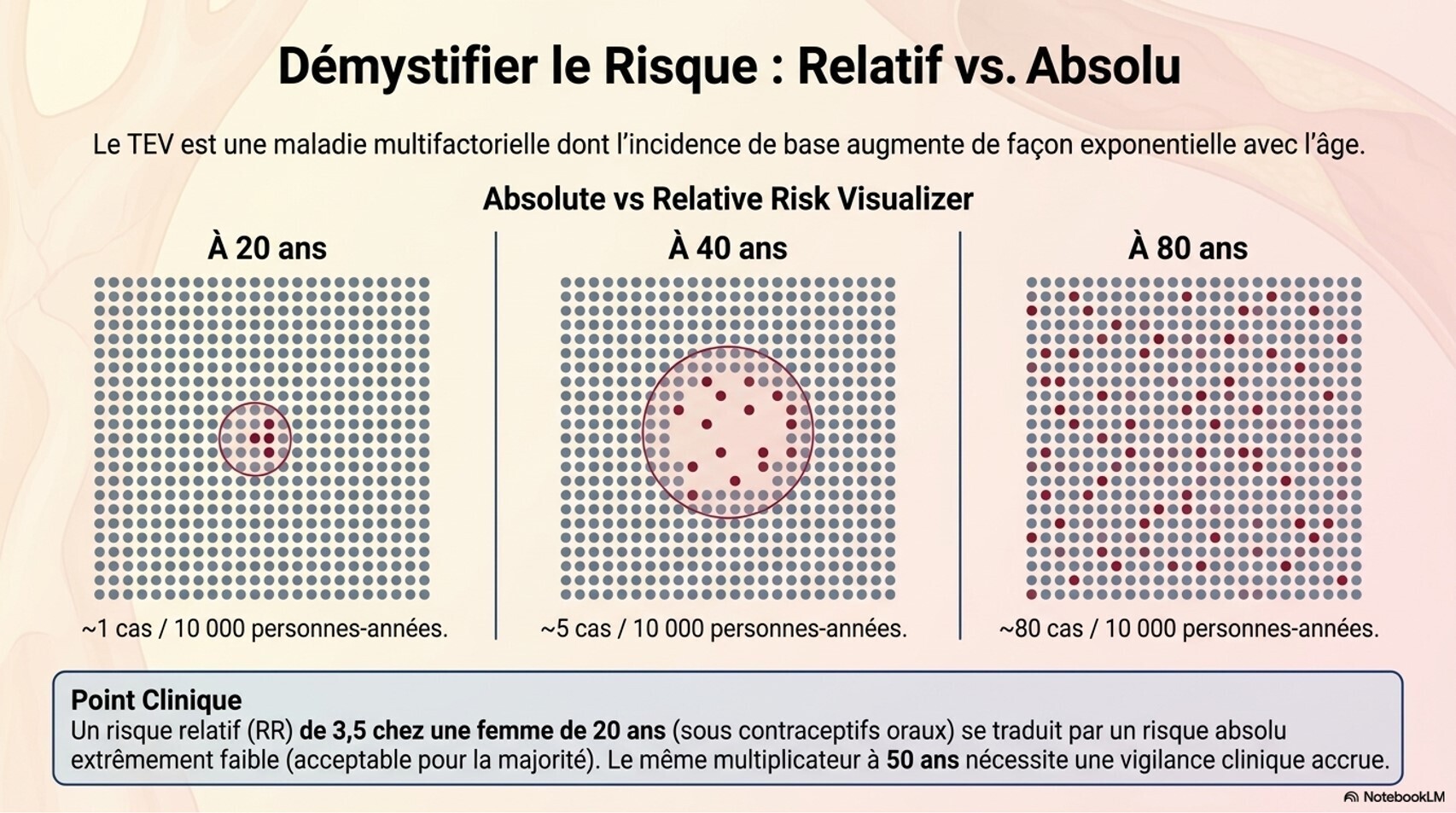
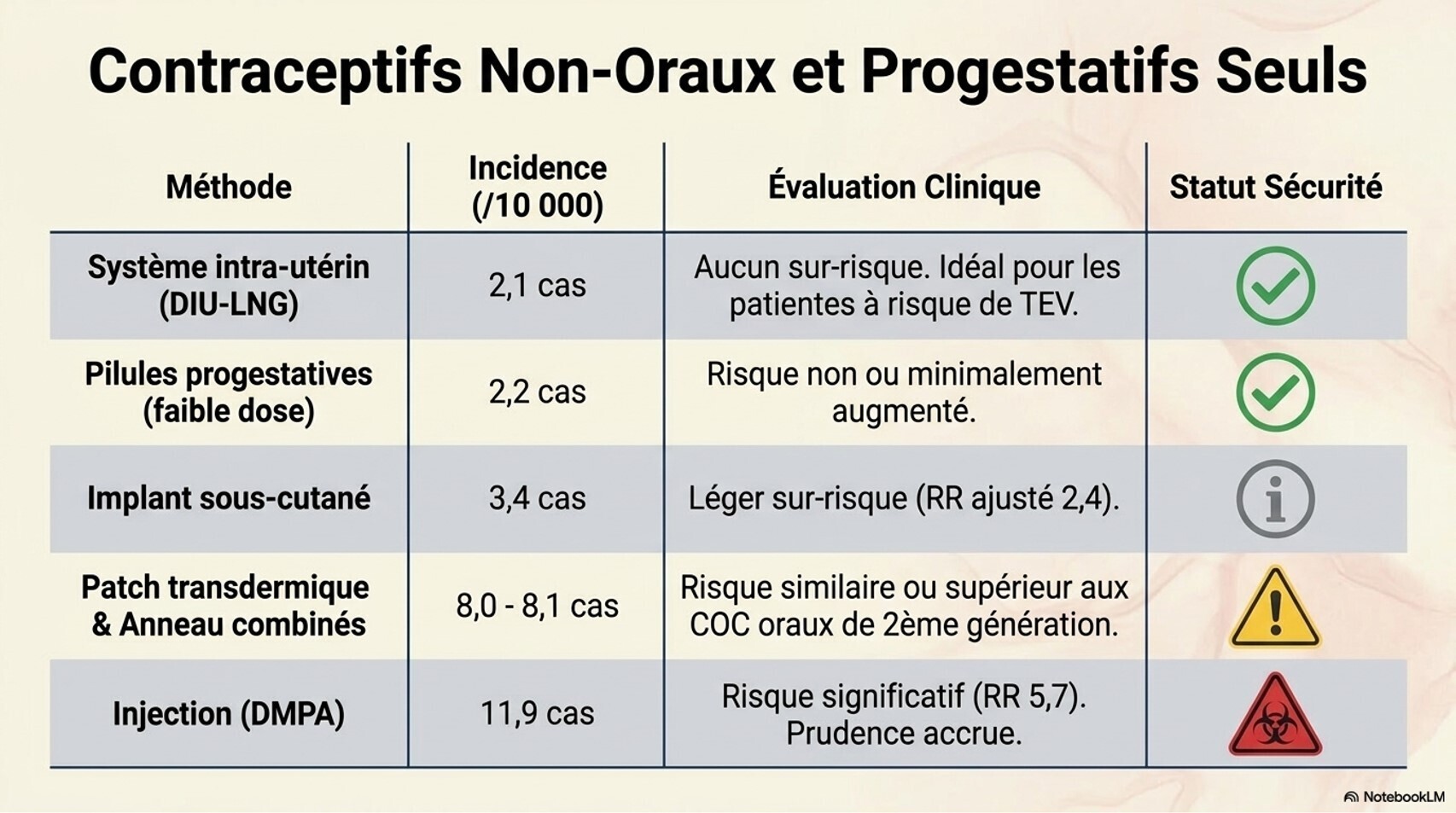
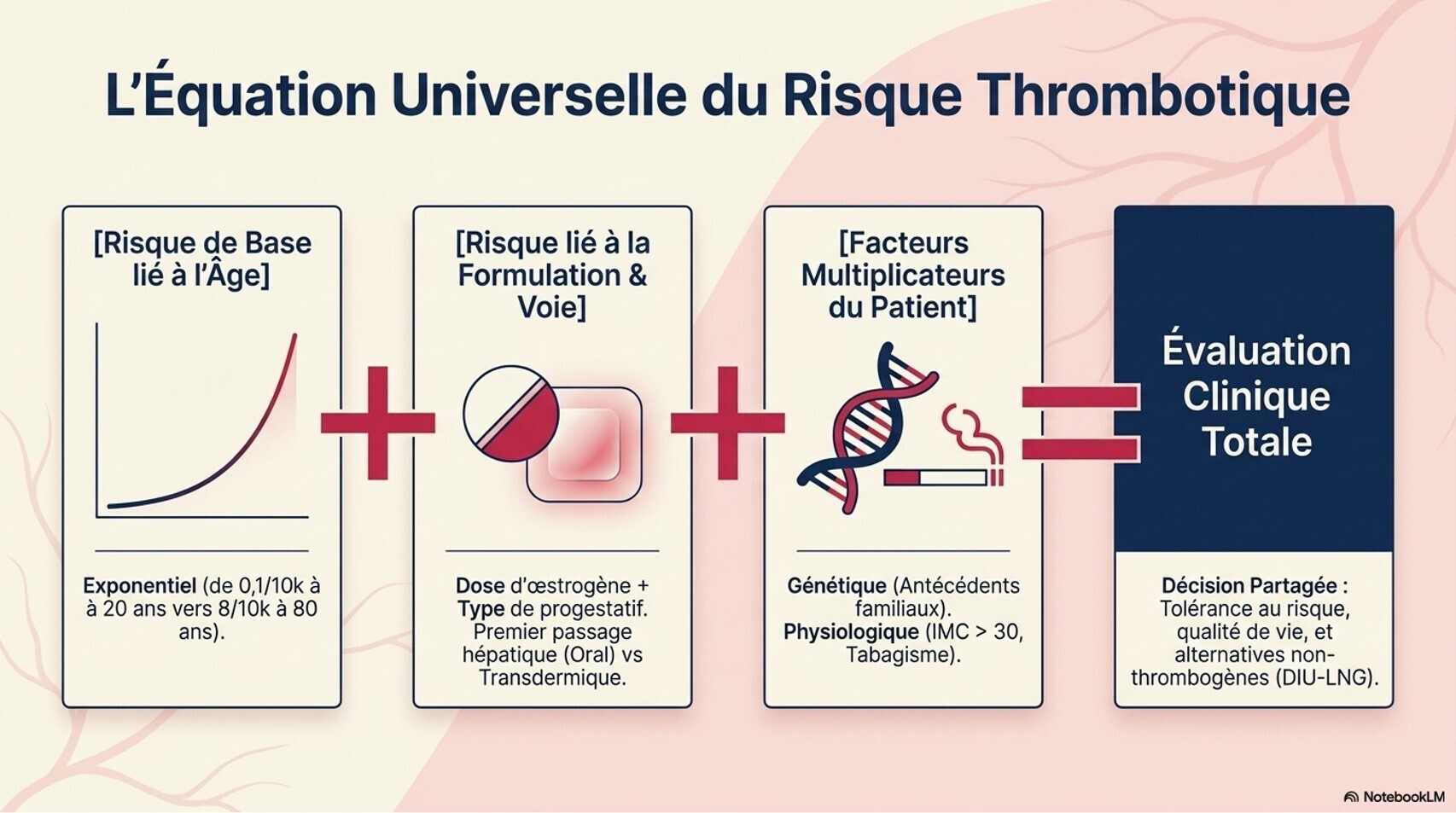
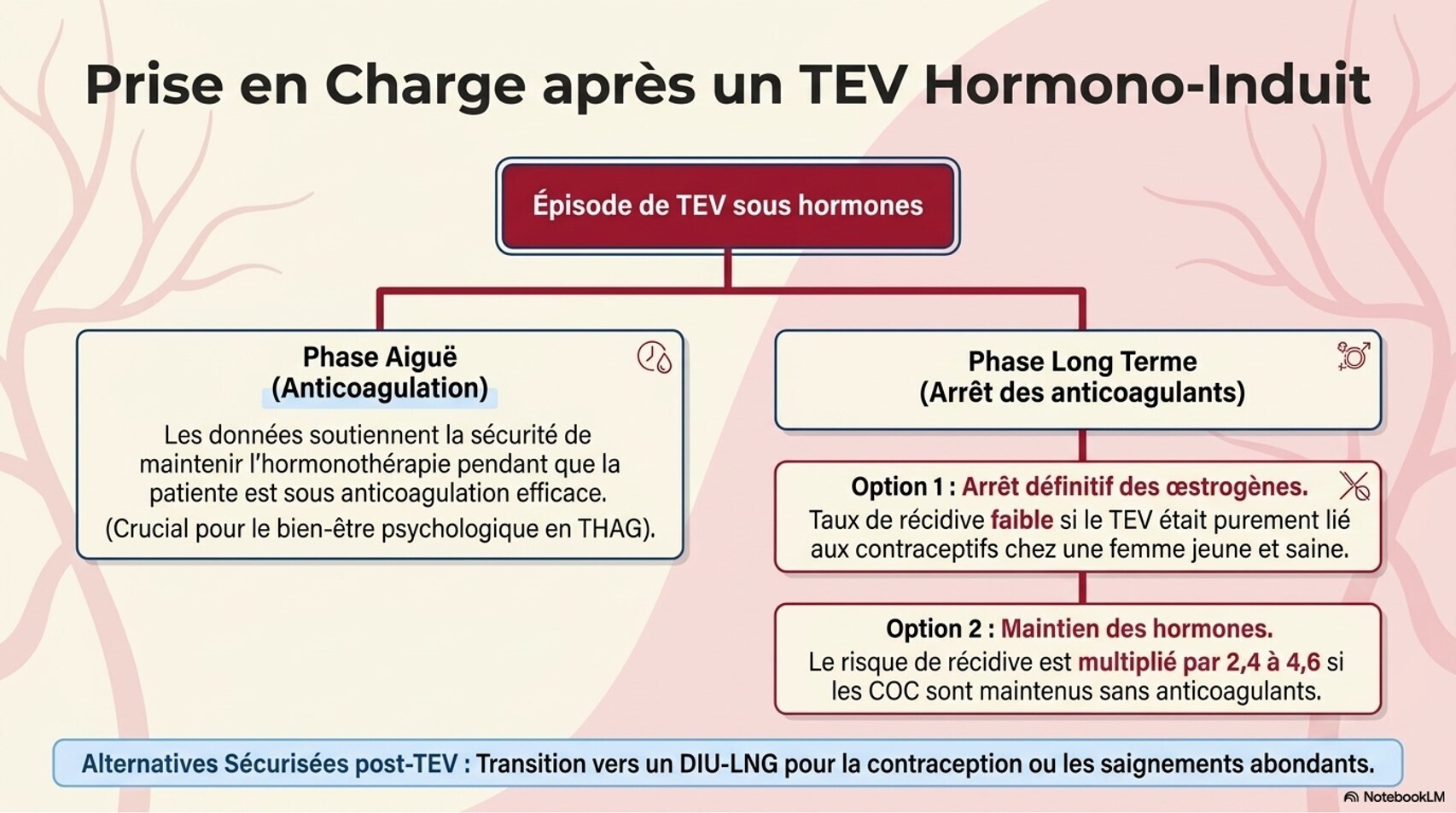
Traitement féminisant : risque accumulé de thromboembolie veineuse, hypertriglycéridémie et maladie cardiovasculaire. Le risque de TEV dépend de la formulation d'œstrogène et des facteurs de risque additionnels (tabagisme, antécédent de TEV). L'arrêt du tabac doit être encouragé.[5][7]
-
Traitement masculinisant : érythrocytose, augmentation du cholestérol LDL, augmentation de la créatinine sérique. Surveillance de l'hémoglobine/hématocrite tous les 3 mois la première année.[4-5]
Considérations importantes
-
Approche multidisciplinaire : L'équipe devrait inclure un médecin expérimenté en hormonothérapie transgenre, un professionnel de santé mentale et un médecin de soins primaires.[2]
-
Préservation de la fertilité : Les options doivent être discutées avant toute intervention hormonale.[1][8]
-
Bénéfices sur la santé mentale : Les problèmes de santé mentale tels que la dépression et l'anxiété diminuent considérablement après le traitement hormonal.[1]
-
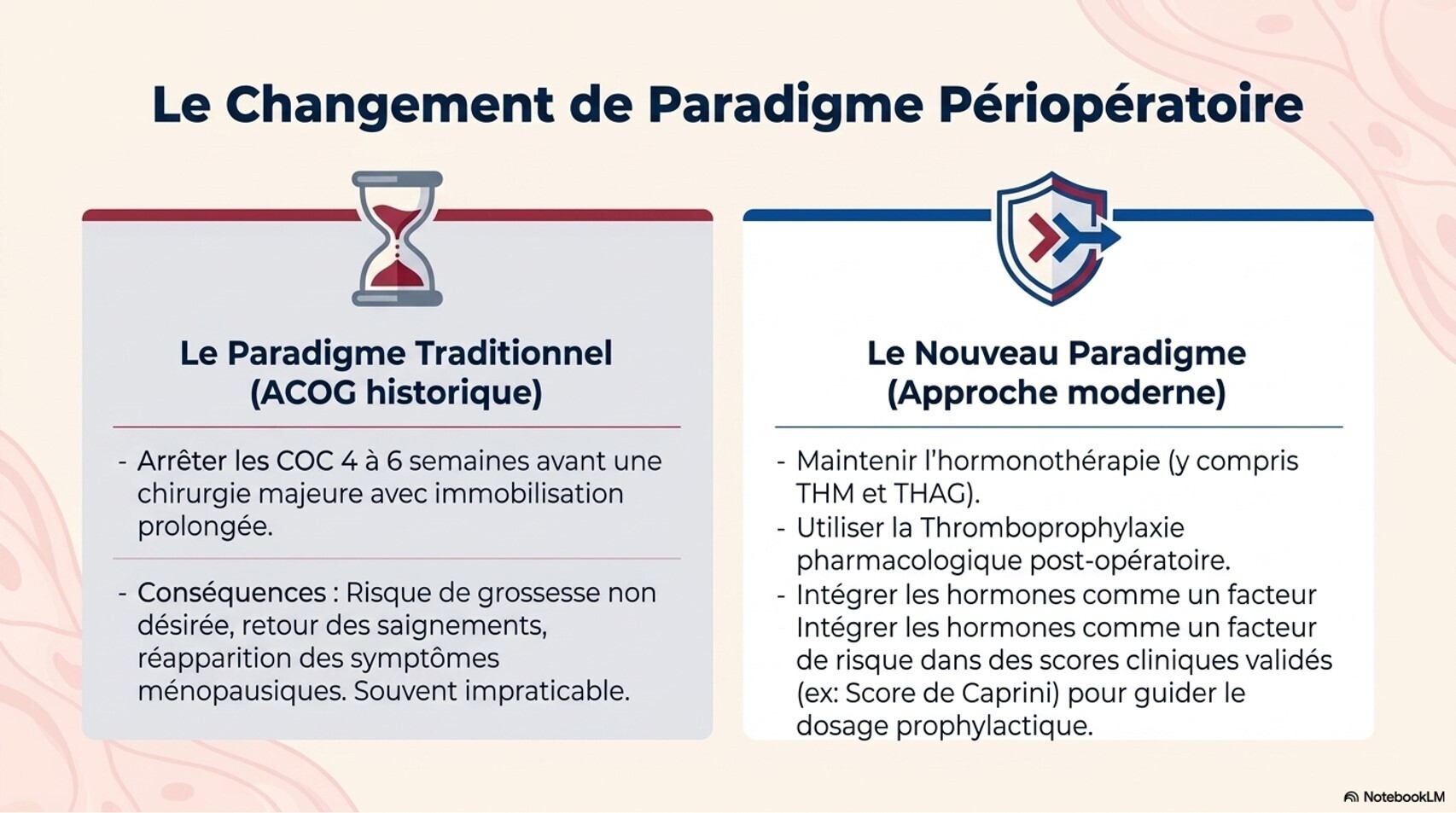
Continuité des soins : L'hormonothérapie ambulatoire doit être poursuivie pendant une hospitalisation, même si elle ne figure pas au formulaire de l'hôpital.[7]
-
Sécurité : L'hormonothérapie transgenre est sûre lorsqu'elle est fournie sous supervision médicale selon les lignes directrices publiées.[8-9]
Souhaiteriez-vous explorer les protocoles spécifiques d'initiation d'un traitement hormonal d'affirmation de genre chez les adolescents, y compris l'utilisation d'analogues de la GnRH pour la suppression de la puberté ?