Ce texte marque une mutation essentielle vers une médecine qui considère l’individu dans son ensemble et non plus seulement sa maladie. En s'appuyant sur le modèle biopsychosocial, cette approche intègre les données scientifiques avec les dimensions émotionnelles, sociales et personnelles du patient pour créer un véritable partenariat de soin. L’objectif central est de reconnaître la complexité de l'être humain en respectant ses valeurs et ses objectifs de vie afin d'élaborer des traitements personnalisés. En somme, cette synthèse souligne l'importance d'une vision holistique de la santé, où l'expertise clinique s'allie à l'empathie pour mieux accompagner les trajectoires de vie, particulièrement dans la gestion des maladies chroniques.
Plus qu'une pathologie : Pourquoi la médecine moderne redécouvre enfin l'humain
1. Le patient oublié derrière le diagnostic : une inflexion nécessaire
Imaginez une chambre d'hôpital où le silence n'est rompu que par le bruissement des feuilles d'un dossier clinique. Pour l'équipe médicale, vous n'êtes parfois qu'un "cas de sténose" ou une "insuffisance rénale au lit 4". Cette approche, bien que d'une mécanique de précision sur le plan organique, a longtemps opéré dans une froideur systémique, réduisant l'individu à une série de constantes biologiques.
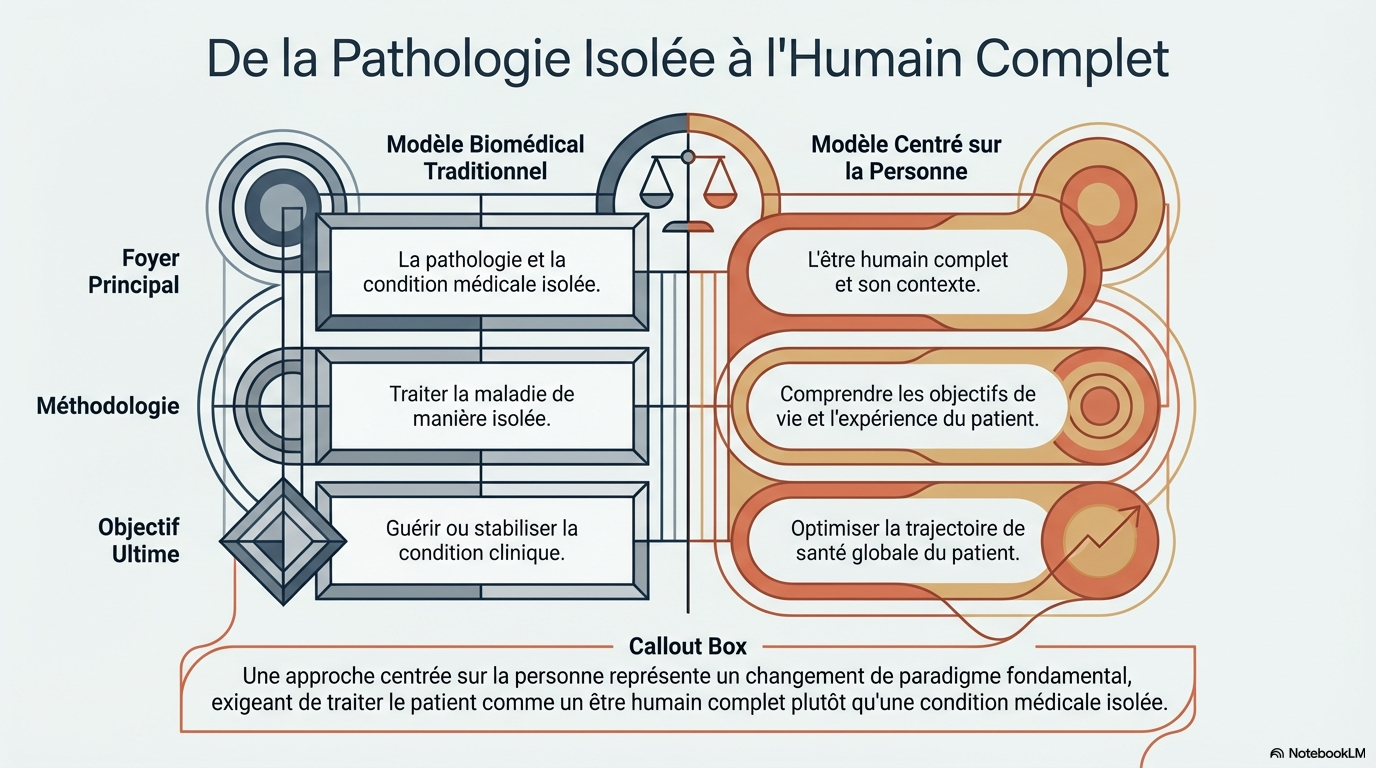
Pourtant, nous vivons aujourd'hui une révolution silencieuse mais profonde. La médecine moderne opère un changement de paradigme majeur : elle ne se contente plus de réparer une mécanique défaillante, mais redécouvre la nécessité absolue de soigner, en une synergie thérapeutique indissociable, le malade et sa condition.
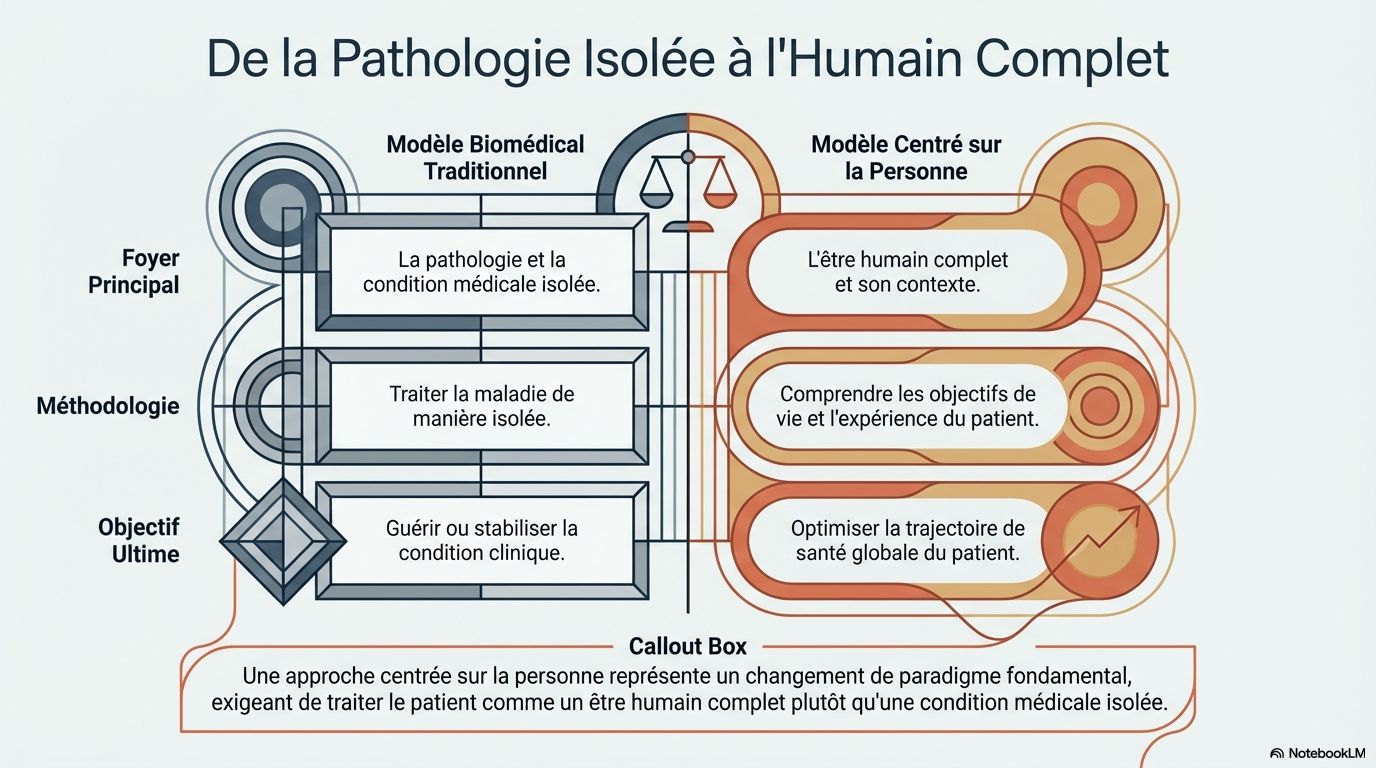
2. Le Grand Changement : De la pathologie à la personne
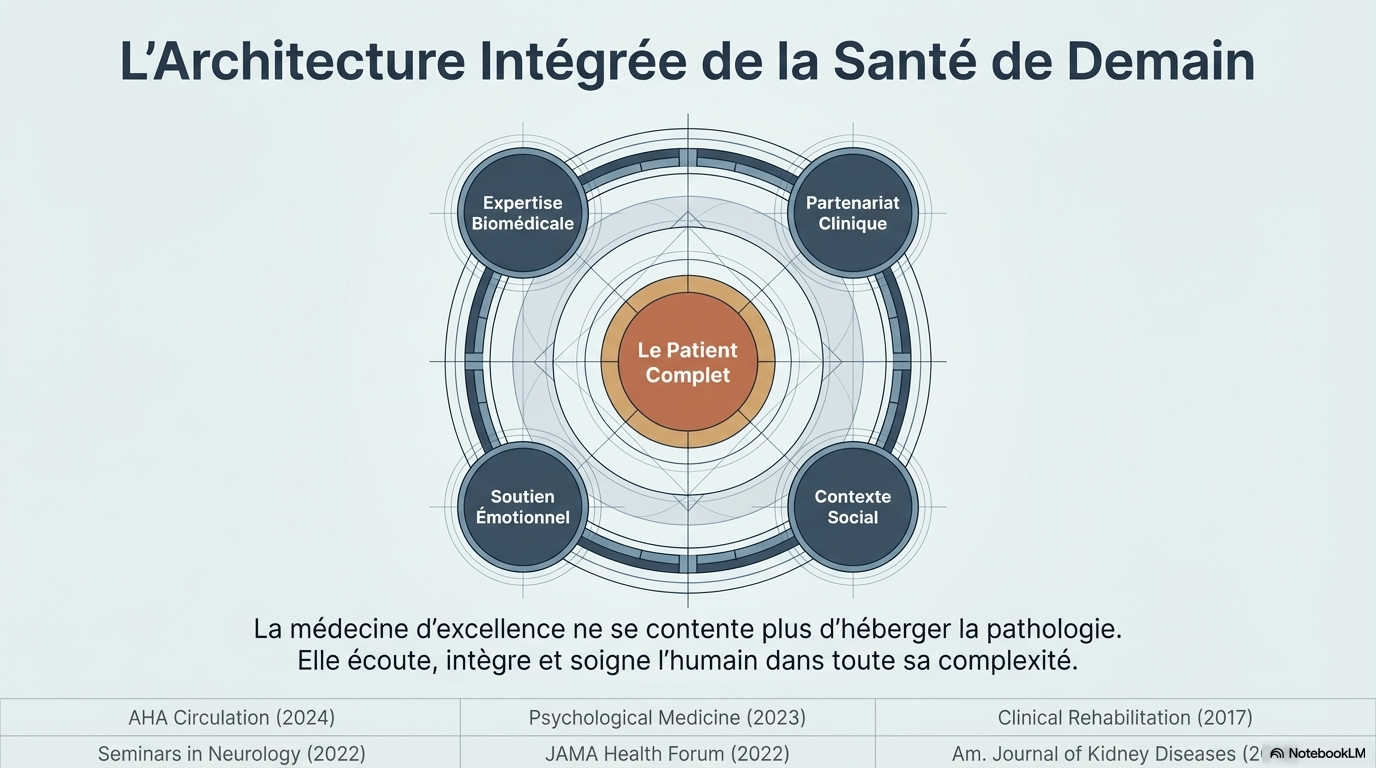
Ce virage marque le crépuscule du modèle biomédical traditionnel, souvent trop étroit, pour laisser place à une approche véritablement holistique. Soigner l'humain complet, c'est admettre que la guérison ne se limite pas à la normalisation d'un bilan sanguin. Cela exige de s'immerger dans les préférences du patient, ses objectifs de vie et son architecture psychosociale.
« La médecine moderne reconnaît qu'il faut soigner le malade et la maladie »
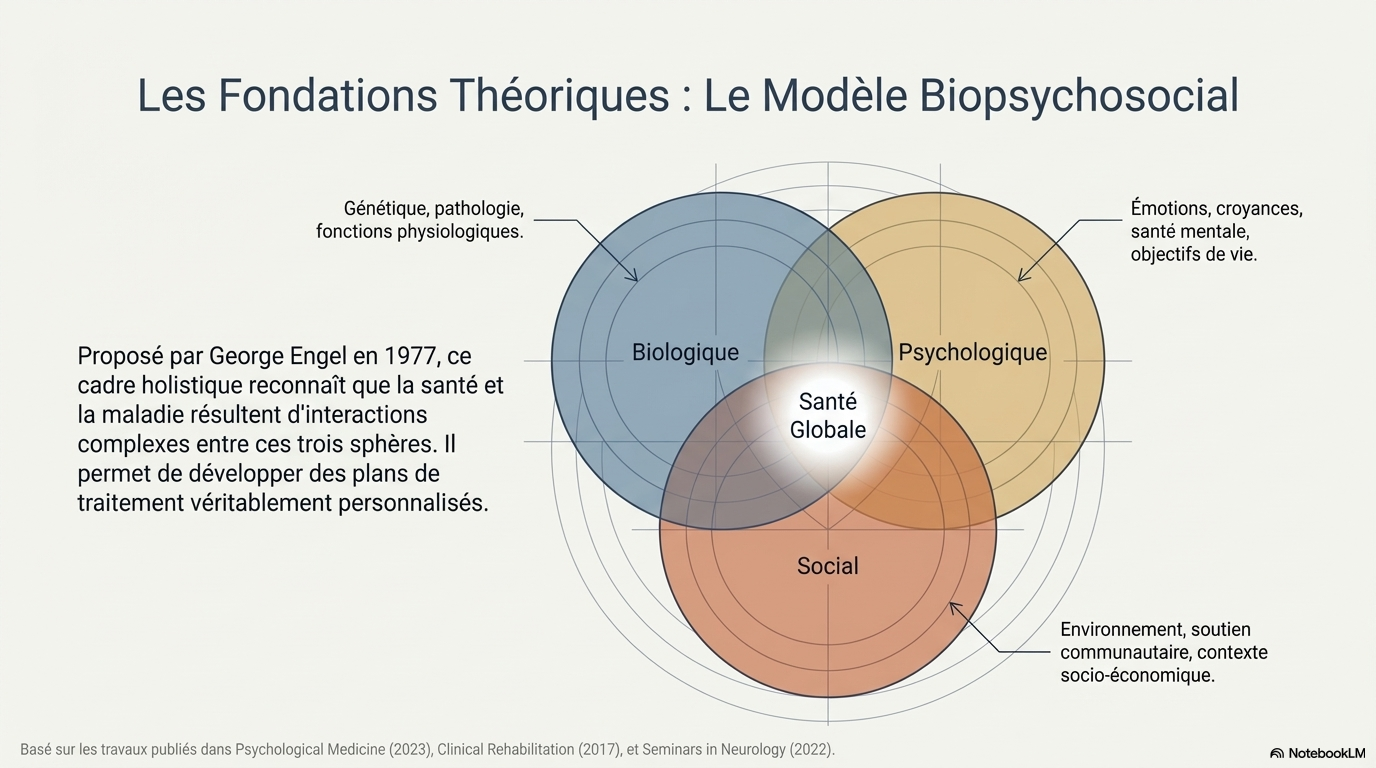
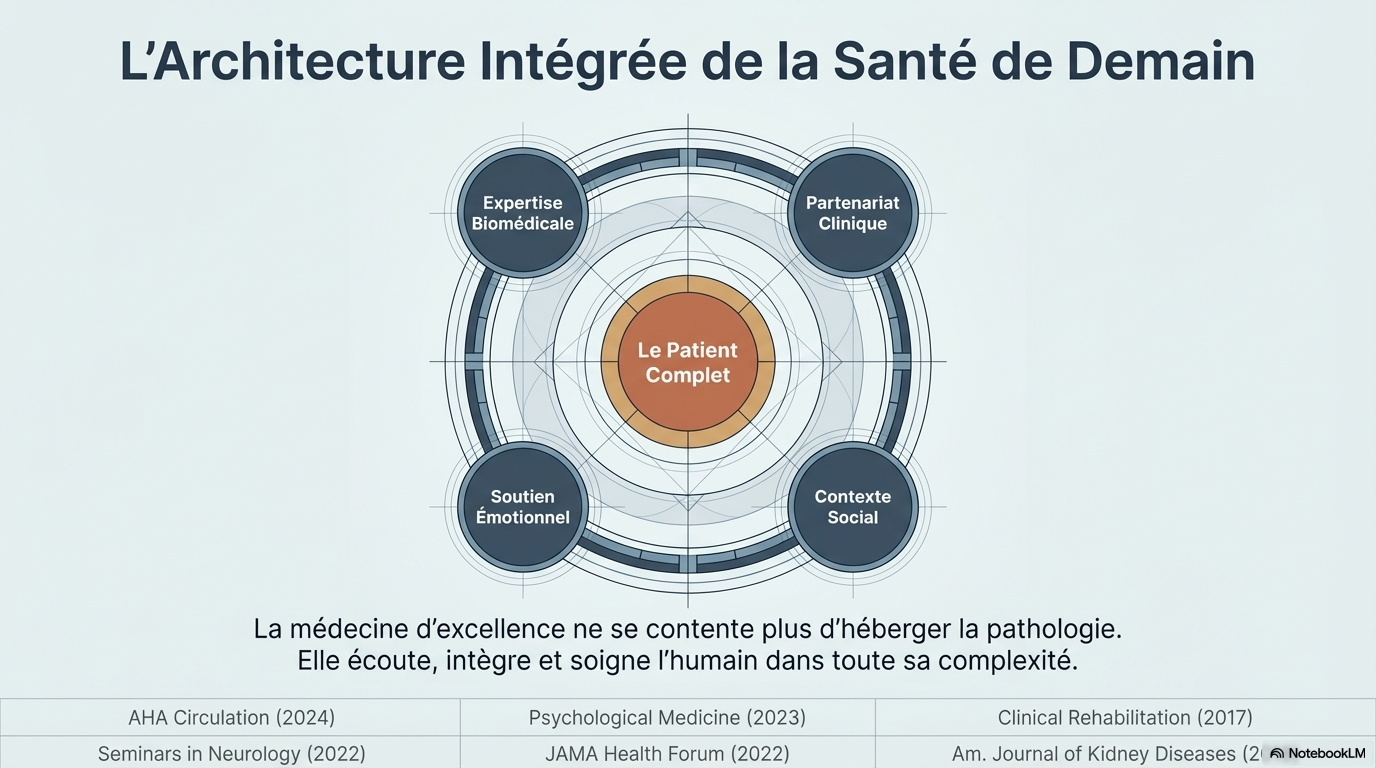
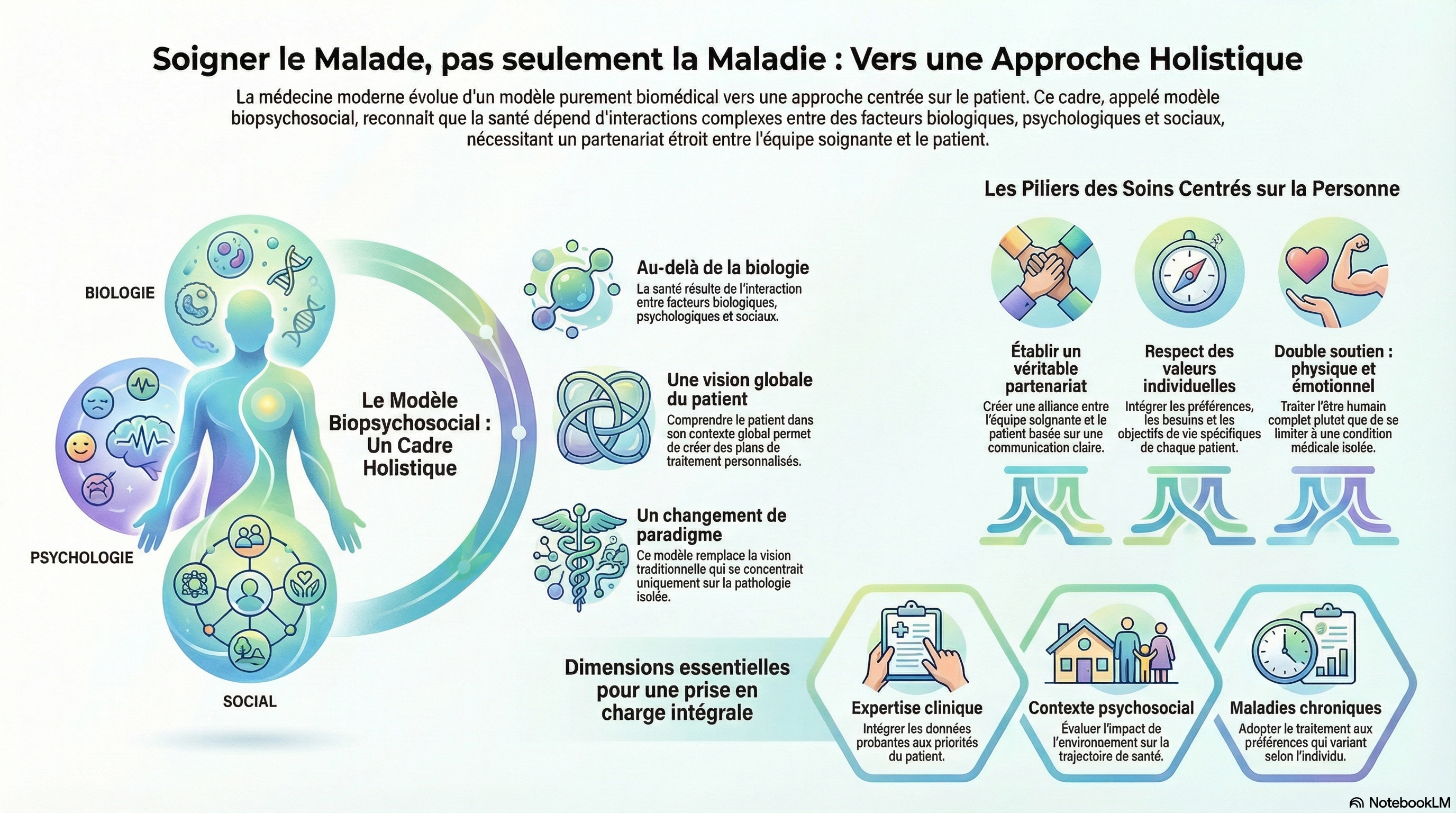
3. Le Modèle Biopsychosocial : Une vision en trois dimensions
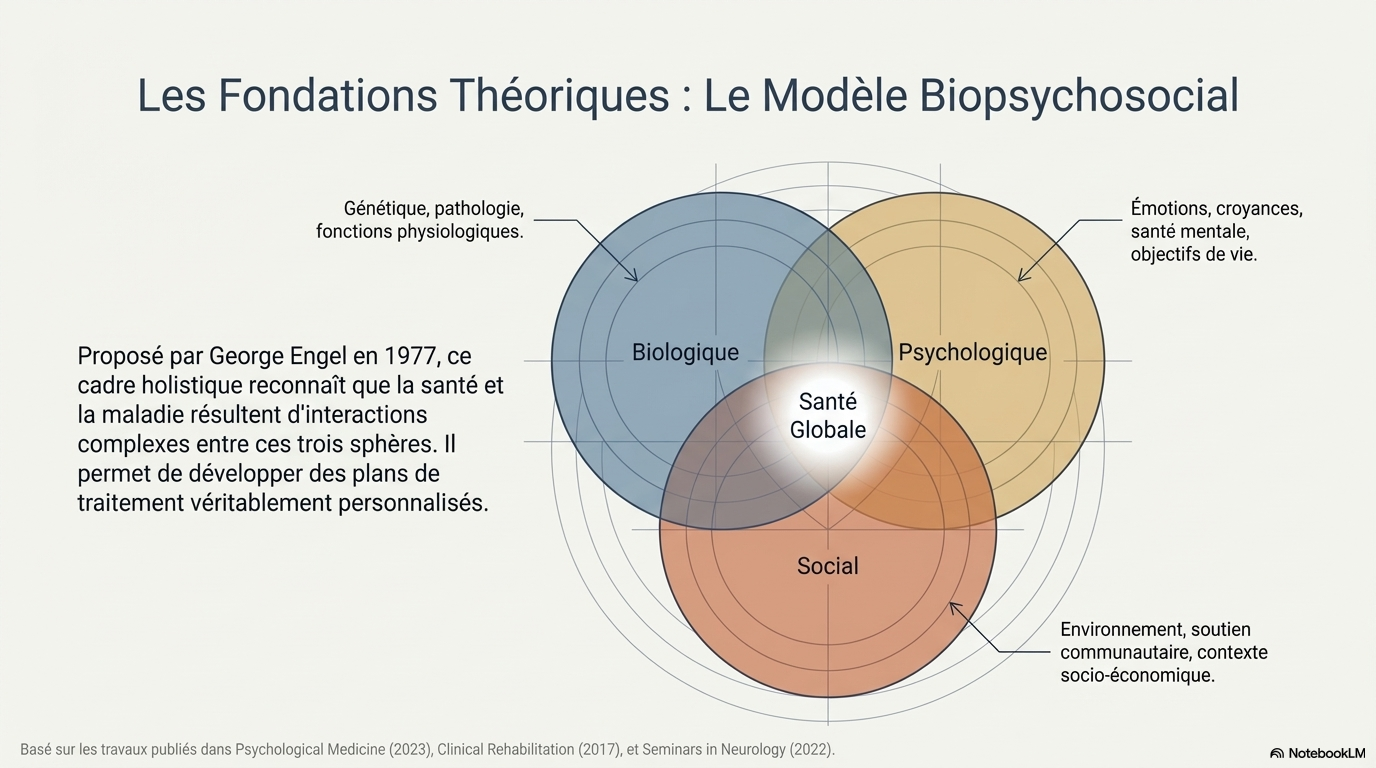
Pour structurer cette nouvelle exigence, le corps médical s'appuie sur le cadre visionnaire proposé par George Engel en 1977. Ce modèle postule que la santé ne résulte pas d'un simple état biologique, mais d'une interaction complexe entre trois piliers :
- Facteurs biologiques : La génétique, les processus physiologiques et la pathogénicité.
- Facteurs psychologiques : L'état émotionnel, les croyances et les comportements face à la santé.
- Facteurs sociaux : L'environnement, le soutien communautaire et le contexte socio-économique.
Cette vision est révolutionnaire car elle identifie que l'omission des facteurs psychosociaux conduit inévitablement à des trajectoires de santé déclinantes. Traiter une condition isolée est un pansement ; comprendre l'humain dans son ensemble est une solution durable.
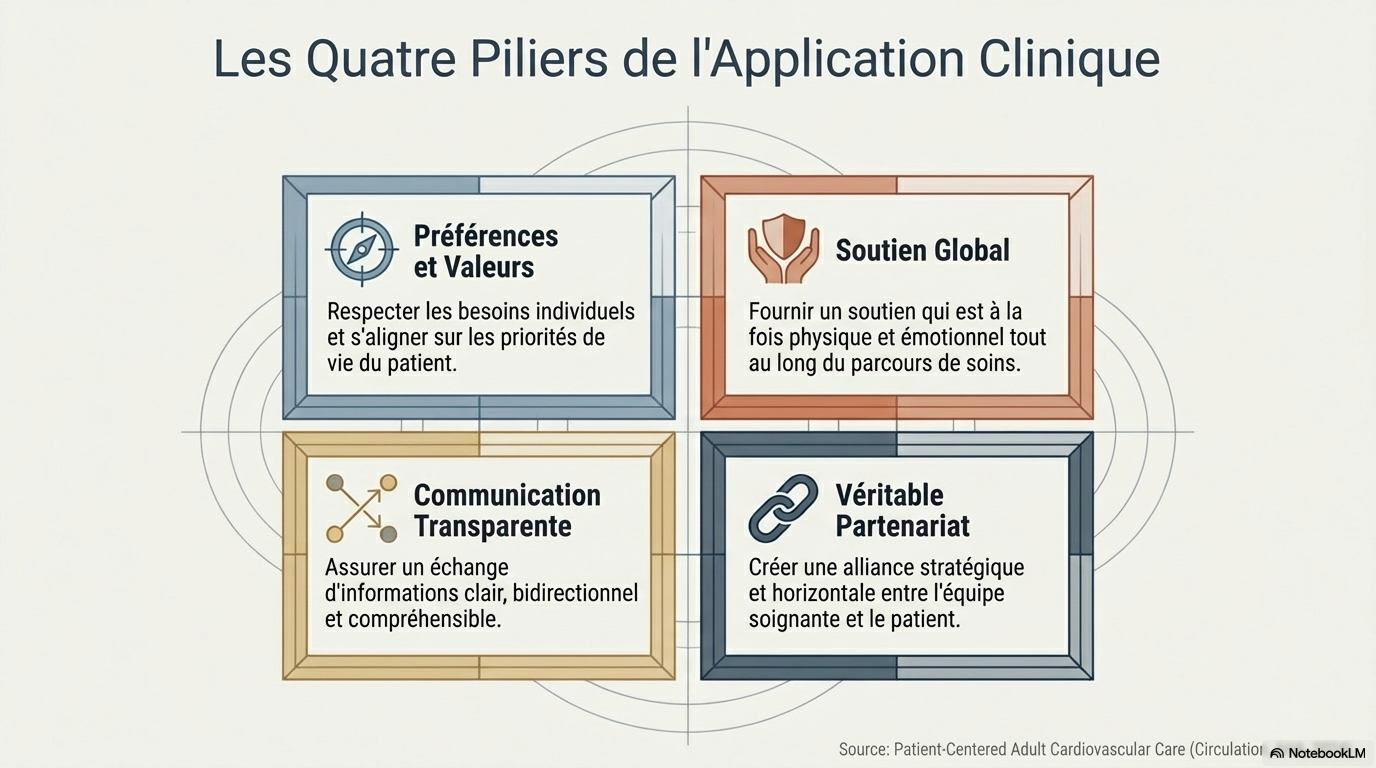
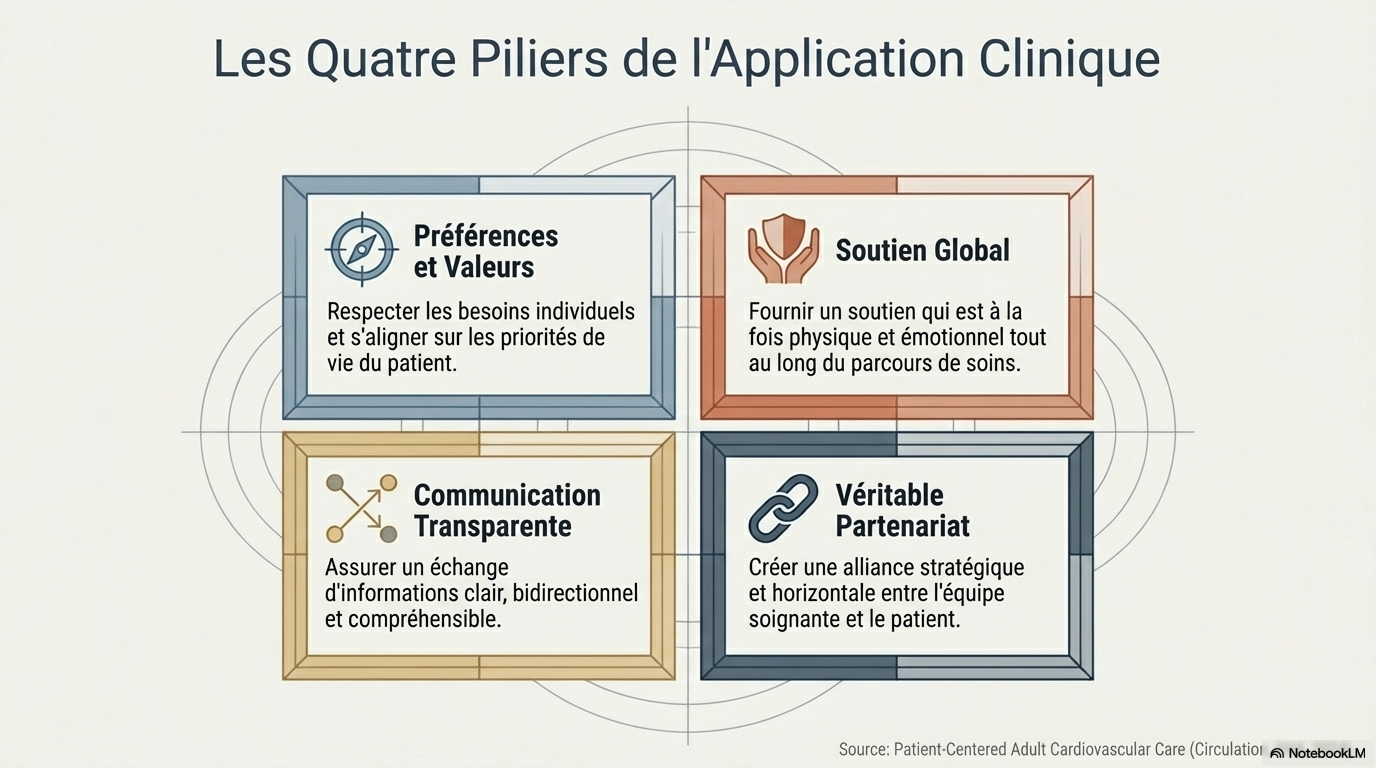
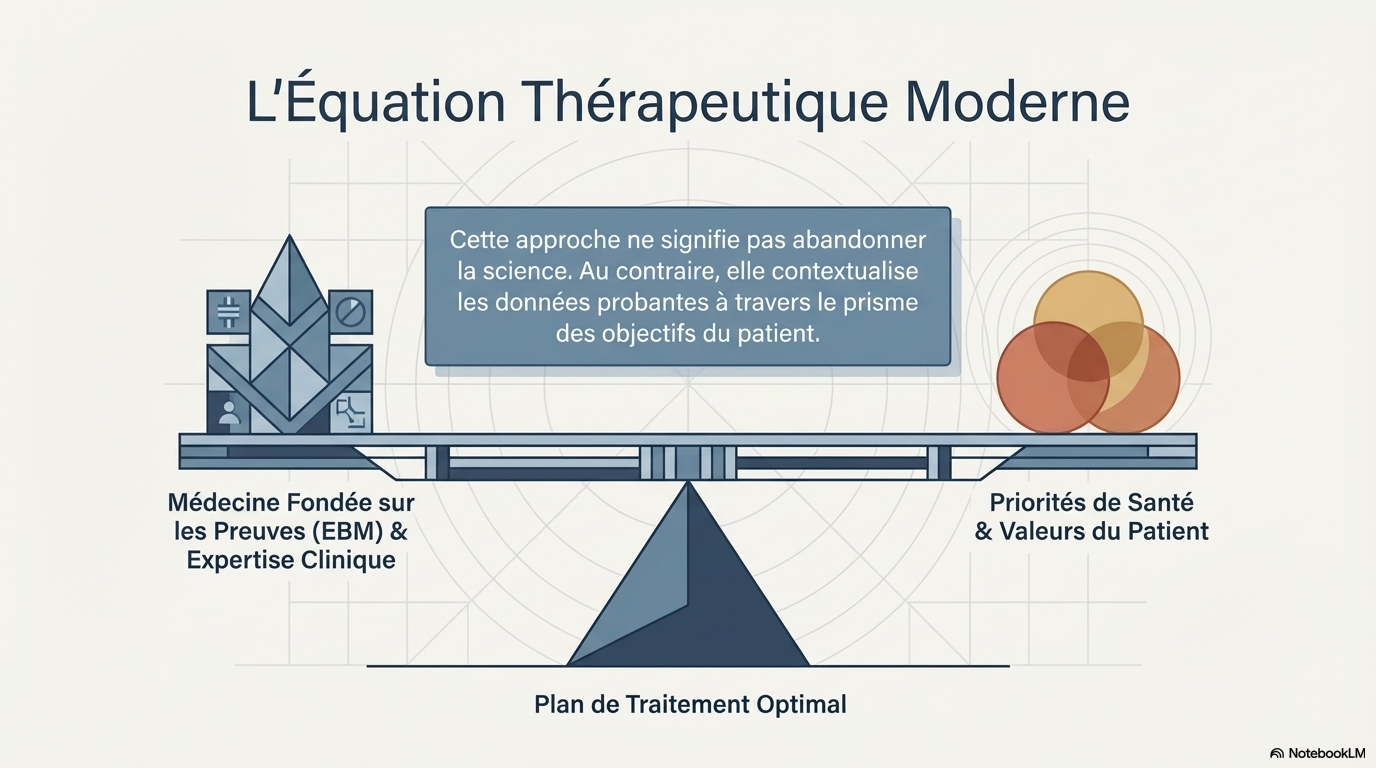
4. L'Alliance de la Science et des Valeurs
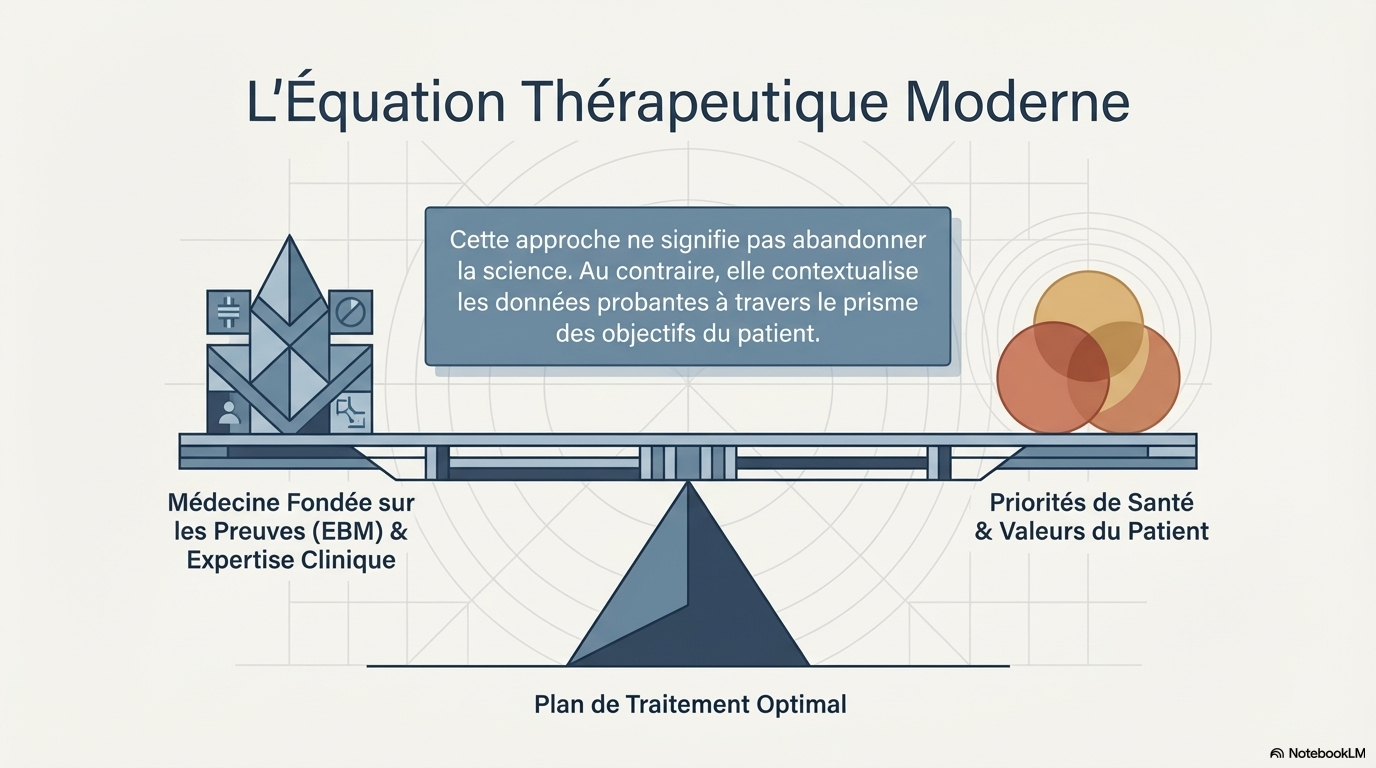
Il existe une idée reçue tenace selon laquelle l'approche humaine serait le parent pauvre de la rigueur scientifique. C'est un contresens total. En réalité, la médecine fondée sur les preuves (EBM) n'atteint son plein potentiel que lorsqu'elle intègre les valeurs du patient. L'excellence clinique moderne ne se conçoit plus sans :
- Un soutien émotionnel et physique : Répondre à la vulnérabilité du corps tout autant qu'à la détresse de l'esprit.
- Un partenariat véritable : Une collaboration où le médecin apporte son expertise technique, tandis que le patient apporte son expertise de sa propre vie.
- Une communication transparente : Un échange d'informations fluide qui transforme le patient de sujet passif en acteur de sa propre santé.
5. L'épreuve des maladies chroniques : le laboratoire de l'humain
Cette approche personnalisée devient vitale dans la gestion des pathologies chroniques. Dans ce contexte, la maladie n'est pas un événement ponctuel, mais un compagnon de route. Ici, le contexte psychosocial n'est pas un simple "décor" ; il est le déterminant principal de l'adhésion thérapeutique.
Pour ces patients, la réussite d'un traitement dépend de la capacité du médecin à comprendre comment la maladie percute leur existence quotidienne. Ignorer la trajectoire de vie d'un patient chronique, c'est condamner le meilleur des traitements à l'échec par manque d'alignement avec la réalité humaine.
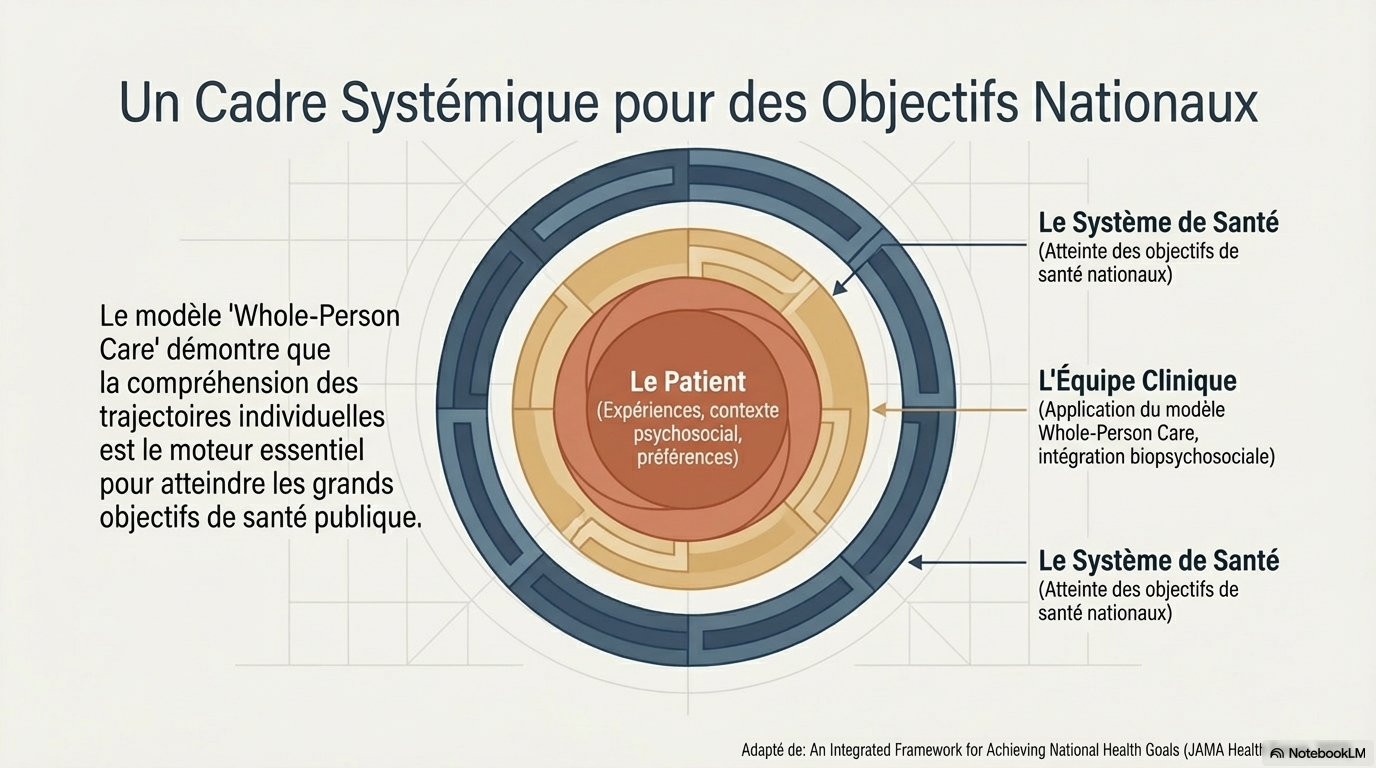
6. Conclusion : Vers une médecine du partenariat
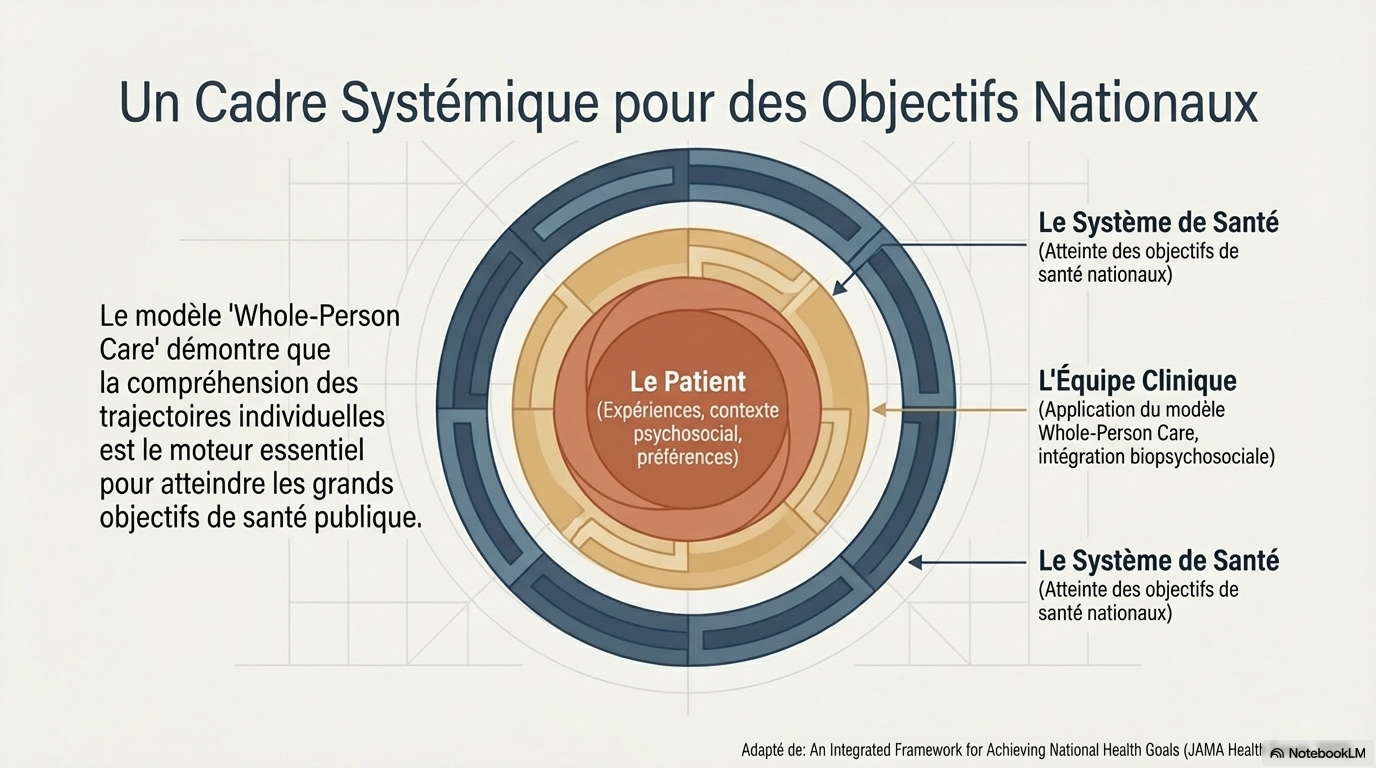
Le "Whole-Person Care Model" est désormais bien plus qu'un idéal philosophique : c'est le nouveau "gold standard" intégré aux objectifs de santé nationaux. Il nous rappelle que la médecine est, par essence, une science humaine pratiquée avec des outils techniques, et non l'inverse.
Si l'avenir de la santé ne se jouait plus uniquement dans la précision d'un scanneur, mais dans la justesse d'un dialogue capable d'aligner la science avec les aspirations profondes du patient ?
Un autre article passionnant
Jonas WB, Adibe B. An Integrated Framework for Achieving National Health Goals.
Un cadre intégré pour la réalisation des objectifs nationaux de santé
JAMA Health Forum. 2022 May 6;3(5):e221109. doi: 10.1001/jamahealthforum.2022.1109. PMID: 36219032.
Cet article propose une refonte structurelle du système de santé américain à travers le modèle de soins de la personne globale en deux cercles, une approche qui privilégie les besoins humains profonds plutôt que les simples transactions médicales. Les auteurs soutiennent que la médecine traditionnelle échoue à produire une véritable santé, car elle néglige les déterminants sociaux et comportementaux qui influencent la majorité du bien-être d'un individu. Pour remédier à cela, le cadre opérationnel suggéré repose sur des relations continues avec des défenseurs de la santé et des plans personnalisés axés sur les objectifs de vie du patient. En intégrant des services de promotion de la santé et de rétablissement financés par des paiements basés sur la valeur, ce système vise à améliorer les résultats cliniques tout en réduisant les coûts de manière significative. Finalement, ce texte sert de guide pratique pour transformer une gestion réactive des maladies en un modèle centré sur la personne et axé sur la résilience, capable d'atteindre les grands objectifs de santé nationale.

Mise en œuvre des soins holistiques
Nous proposons un nouveau modèle de prestation de soins de santé conçu pour remédier aux causes du déclin de la santé aux États-Unis : le modèle à deux cercles de soins holistiques ( figure ). Ce modèle, initialement développé pour le Département des anciens combattants des États-Unis, intègre le modèle de traitement actuel, axé sur la maladie et basé sur les transactions, à un modèle de promotion de la santé et de rétablissement centré sur la personne et fondé sur la relation.⁸ L’approche comprend : ( 1 ) l’évaluation du sens de la vie et des déterminants de santé du patient à l’aide de la note HOPE (pratiques et environnements orientés vers la guérison) ; (2) la mise en place d’une équipe de soins incluant des défenseurs des droits des patients qui maintiennent une relation continue avec chaque patient ; (3) l’organisation d’un ensemble de services axés sur la promotion de la santé et le rétablissement qui réduisent les risques et inversent la maladie ; et (4) la mise en place d’unités de pratique intégrée avec des paiements basés sur la valeur, ajustés aux besoins sociaux, et dont les indicateurs de responsabilité sont axés sur les résultats qui définissent la valeur.
Commentaire
La médecine hippocratique (holistique) annonce son grand retour , mais de la théorie à la pratique le chemin sera long. La médecine qui s'intéresse qu'à la maladie fait fausse route sans l'attention qui doit être portée aux patients.
Le "Whole-Person Care Model" est désormais bien plus qu'un idéal philosophique : c'est le nouveau "gold standard" intégré aux objectifs de santé nationaux. Il nous rappelle que la médecine est, par essence, une science humaine pratiquée avec des outils techniques, et non l'inverse.
Cette médecine centrée sur le patient, c'était notre médecine d'avant, les Américains la découvrent. La médecine centrée sur le patient tend en France , à disparaître , au profit de la médecine de la maladie. La VRAIE VIE illustre parfaitement cette médecine axée sur la maladie, où les patients en sont les témoins. Comme me l'a dit un patient, on n'existe plus !!!!!

Voici ce que sera demain la MÉDECINE d'EXCELLENCE, l'outil IA trouvera sa place .Le médecin restera le seul responsable médicolégal dans cette association.