-
“Vivre sans espoir, c’est cesser de vivre.” Fiodor Dostoïevski
“L'espoir est le dernier à mourir.” Proverbe Brésilien
Mora S, Kronenberg F. Lipoprotein(a). JAMA. Published online April 24, 2025. doi:10.1001/jama.2025.2373
https://jamanetwork.com/journals/jama/fullarticle/2833204?guestAccessKey=f03f225b-baa2-4959-9813-58eb6eb760cb&utm_medium=email&utm_source=postup_jn&utm_campaign=article_alert-jama&utm_content=olf&utm_term=042425&utm_adv
Article libre d'accès
La lipoprotéine(a) est une particule de type lipoprotéine de basse densité qui transporte des phospholipides oxydés et possède des propriétés pro-inflammatoires et pro-athérogènes.
Dans des études prospectives, des niveaux plus élevés de lipoprotéine(a) sont associés à un risque significativement plus élevé de maladie cardiovasculaire athéroscléreuse (MCVA) et de mortalité toutes causes confondues.
Dans une méta-analyse portant sur 29 069 patients, l'incidence d'événements de MCVA pour 1 000 personnes-années était de 80,0 (IC à 95 %, 75,3-84,9) chez les personnes ayant une lipoprotéine(a) supérieure ou égale à 50 mg/dL et de 55,3 (IC à 95 %, 53,4-57,3) chez les personnes ayant une lipoprotéine(a) inférieure à 15 mg/dL (rapport de risque ajusté, 1,35 [IC à 95 %, 1,11-1,66]). 2 Une association similaire entre un taux élevé de lipoprotéine(a) et la MCVAS a été observée chez 460 506 participants de l’étude UK Biobank
Des médicaments tels que le pélacarsen, l’olpasiran et le lépodisiran réduisent la production de lipoprotéine(a) dans le foie et abaissent la lipoprotéine(a) plasmatique jusqu’à 99 %, et sont actuellement testés dans des essais cliniques randomisés pour déterminer s’ils réduisent les taux de MCVAS chez les personnes présentant un taux élevé de lipoprotéine(a).
Facteurs associés à un taux élevé de lipoprotéine(a)
Les taux de lipoprotéine(a) sont principalement déterminés génétiquement par le gène LPA , restent généralement stables tout au long de la vie et ne sont pas substantiellement modifiés par des facteurs liés au mode de vie.
Par conséquent, la mesure de la lipoprotéine(a) une fois dans la vie devrait être suffisante chez la plupart des individus.
L'arrêt du tabac, l'activité physique, le jeûne et le régime alimentaire ont un effet minime, voire nul, sur les taux de lipoprotéine(a).
Les taux de lipoprotéine(a) sont environ 20 % plus élevés chez les femmes ménopausées que chez les hommes du même âge.
Les taux de lipoprotéine(a) varient généralement de moins de 0,1 mg/dL à plus de 300 mg/dL, mais des variations de taux sont observées selon la race et l'origine ethnique en raison de variantes génétiques du locus LPA et potentiellement d'autres facteurs inconnus.
Par exemple, la valeur médiane (IQR) de la lipoprotéine(a) est de 7 (3-29) mg/dL chez les personnes blanches, contre environ 30 (18-54) mg/dL chez les personnes noires. Dans une étude de 2020 de la UK Biobank, les personnes chinoises avaient des taux de lipoprotéine(a) environ 15 % inférieurs et les personnes sud-asiatiques environ 60 % supérieurs à ceux des personnes blanches (lipoprotéine(a) médiane : 16 nmol/L pour les personnes chinoises, 75 nmol/L pour les personnes noires, 31 nmol/L pour les personnes sud-asiatiques et 19 nmol/L pour les personnes blanches).
Certaines conditions de santé semblent influencer les taux de lipoprotéine(a). Par exemple, une maladie rénale chronique est associée à des taux accrus de lipoprotéine(a), tandis qu'une maladie hépatique grave est associée à des taux plus faibles de lipoprotéine(a).
Lipoprotéine(a) et risque de MCVA
Le risque de MCVA augmente continuellement avec l'augmentation des taux de lipoprotéine(a), sans preuve d'effet de seuil, et les associations entre un taux élevé de lipoprotéine(a) et un risque accru de MCVA sont indépendantes des facteurs de risque cardiovasculaire traditionnels tels que le cholestérol à lipoprotéines de basse densité (LDL) et la pression artérielle.
L'augmentation relative du risque d'incidence de MCVA sur une période de 11 ans était de 1,11 (IC à 95 %, 1,10-1,12) pour environ chaque augmentation de 20 mg/dL de lipoprotéine(a). L'association n'était pas significativement affectée par l'ascendance, les facteurs de risque de maladie cardiovasculaire, y compris le cholestérol LDL, ou divers scores de risque cardiovasculaire. 3 Les lignes directrices considèrent un taux de lipoprotéine(a) de 50 mg/dL ou plus comme « élevé »représentant environ le 20e percentile supérieur de la population. Un taux de lipoprotéine(a) de 50 mg/dL est associé à une augmentation du risque relatif d’environ 40 % de MCVA, par rapport à 7 mg/dL
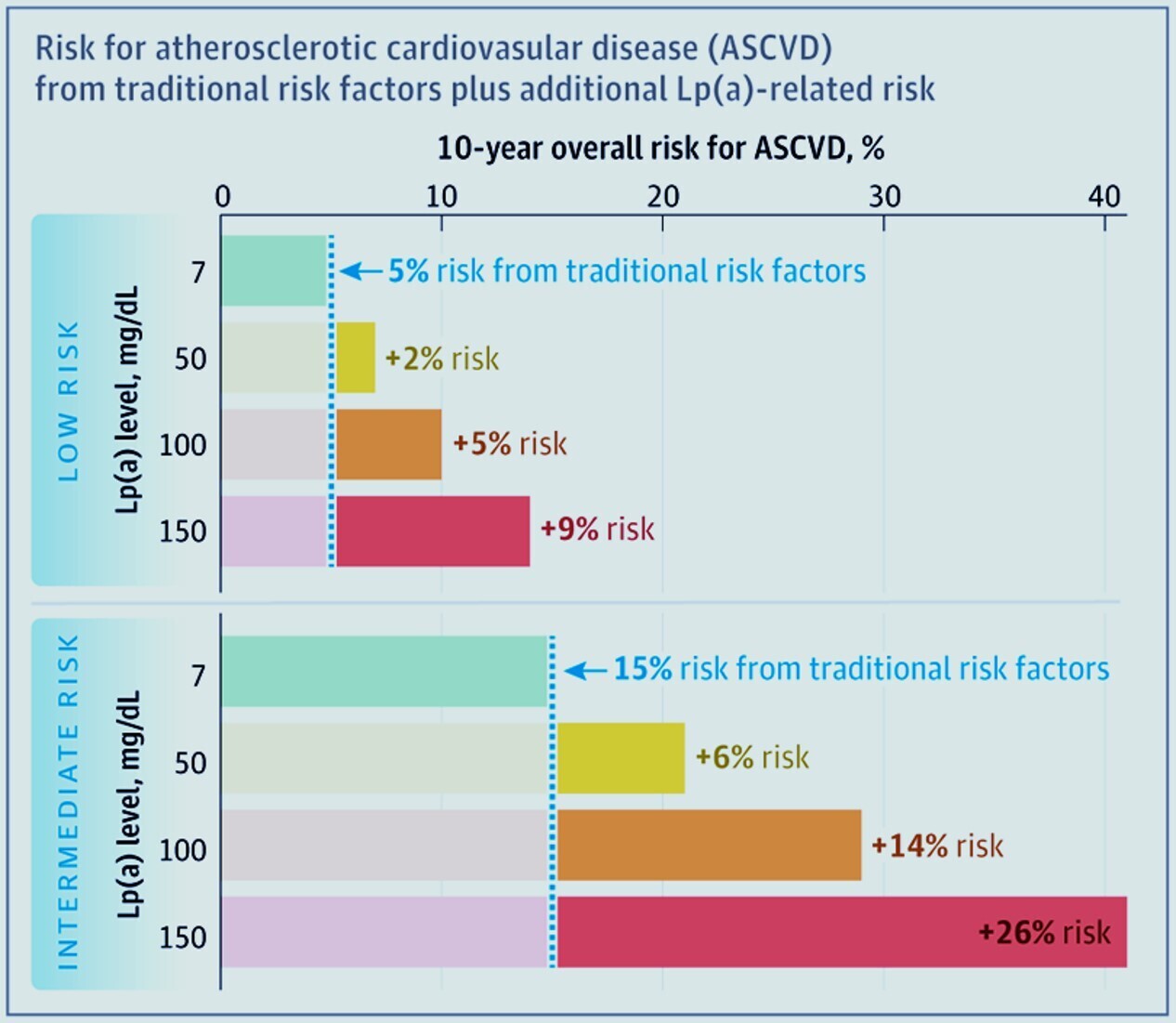
Le risque supplémentaire lié à la lipoprotéine(a) [Lp(a)] est multiplié par le risque de MCVA sur 10 ans (ou sur la vie) pour une évaluation personnalisée.
Par exemple, si un patient ne présente aucun ou peu de facteurs de risque traditionnels, un risque absolu de MCVA sur 10 ans estimé à 5 % est multiplié par 2,72 pour atteindre environ 14 % en cas de lipoprotéine(a) à 150 mg/dL par rapport à un patient présentant une lipoprotéine(a) à 7 mg/dL.
Si le même patient présente plusieurs facteurs de risque traditionnels, le risque absolu de MCVA de base de 15 % passe à > 40 % ou, avec une lipoprotéine(a) à 50 mg/dL, l'augmentation du risque relatif est de 1,4 fois par rapport à une lipoprotéine(a) à 7 mg/dL. Pour une lipoprotéine(a) à 100 mg/dL, l'augmentation du risque relatif est d'environ 2 fois.
Les données sont basées sur la Biobank du Royaume-Uni , incluant plus de 400 000 individus.
Les études de randomisation mendélienne concordent avec les données observationnelles et étayent une association causale entre la lipoprotéine (a) et les résultats de la maladie cardiovasculaire athéroscléreuse : les variants génétiques courants du gène LPA , responsables de taux élevés de lipoprotéine (a) tout au long de la vie, sont plus fréquents chez les personnes atteintes de maladie cardiovasculaire athéroscléreuse.
En revanche, les personnes présentant une perte fonctionnelle rare ou des variants fréquents du site d'épissage associés à de faibles taux de lipoprotéine (a) présentent également des taux plus faibles de maladie cardiovasculaire athéroscléreuse .
Recommandations pour le test des lipoprotéines (a)
Les lignes directrices de 2018 sur le cholestérol et de 2019 sur la prévention de l'American Heart Association/American College of Cardiology ont indiqué que des niveaux élevés de lipoprotéine(a) peuvent être cliniquement utiles pour la prise de décision partagée concernant l'initiation d'un traitement par statine ou l'augmentation de la dose ou de l'intensité d'un traitement par statine.
Les lignes directrices européennes (classe IIa ; niveau de preuve, C [indiquant que ce traitement est raisonnable, mais basé sur des preuves limitées ou faibles]) et canadiennes (forte recommandation ; preuves de haute qualité) recommandent de mesurer la lipoprotéine(a) chez tous les adultes au moins une fois dans leur vie, une approche également recommandée par des déclarations scientifiques récentes de l'American Heart Association (2022) et de la National Lipid Association, mais qui ne repose pas sur des preuves de haute qualité (2024 ; classe I ; niveau de preuve, B-NR [indiquant des preuves allant de modérées à aucune preuve à l'appui de la recommandation]).
À ce jour, aucun essai randomisé n’a été réalisé pour démontrer que la mesure de la lipoprotéine(a) améliore les résultats et aucun essai clinique n’a démontré que la réduction de la lipoprotéine(a) par un traitement médicamenteux améliore les résultats cardiovasculaires.
Gestion des taux élevés de lipoprotéines (a)
Étant donné que la lipoprotéine(a) est associée à des taux accrus d'événements ASCVD, il convient de conseiller aux personnes ayant des taux de lipoprotéine(a) de 50 mg/dL ou plus de modifier leurs facteurs de risque d'événements cardiovasculaires, notamment par des interventions sur le mode de vie (p. ex., arrêt du tabac, perte de poids, alimentation saine, activité physique) et des traitements visant à réduire le cholestérol LDL, la tension artérielle, la glycémie et d'autres facteurs de risque, comme le recommandent les lignes directrices (tableau électronique du supplément ).
Les statines ne diminuent pas la lipoprotéine(a) et peuvent l'augmenter légèrement chez certains individus, mais pas suffisamment pour justifier l'arrêt de la statine étant donné les preuves de haute qualité issues d'essais cliniques randomisés selon lesquelles les statines réduisent de manière significative et significative les événements ASCVD.
Les inhibiteurs de la proprotéine convertase subtilisine/kexine de type 9 (PCSK9) réduisent le cholestérol LDL de 50 % à 60 % et la lipoprotéine(a) de 15 % à 30 %.
Cependant, aucun essai clinique randomisé n'a évalué les inhibiteurs de la PCSK9 chez les patients sélectionnés pour un taux élevé de lipoprotéine(a) et ces médicaments ne sont pas actuellement indiqués pour la réduction de la lipoprotéine(a).
L'aphérèse hebdomadaire des lipoprotéines diminue la lipoprotéine(a) d'environ 30 à 35 % et est approuvée par la Food and Drug Administration (FDA) américaine pour les patients atteints d'hypercholestérolémie familiale et d'une maladie coronarienne ou artérielle périphérique documentée, dont la lipoprotéine(a) est supérieure ou égale à 60 mg/dL (ou ≥ 130 nmol/L). Les données issues du registre ont montré une diminution significative des événements de MCVA chez les patients dont les valeurs de lipoprotéine(a) étaient supérieures à 60 mg/dL et traités par aphérèse, mais ces études n'incluaient pas de groupe témoin, par exemple une aphérèse simulée.
L'aspirine à faible dose peut être envisagée en cas d'hyperlipoprotéine (a) chez les personnes ne présentant pas de risque accru de saignement.
Des analyses post-hoc menées dans le cadre de deux essais randomisés contrôlés par placebo de prévention primaire ont montré que l'aspirine réduisait le risque d'événements cardiovasculaires chez les patients présentant un taux élevé de lipoprotéine (a) génétiquement, ce qui concorde avec plusieurs études observationnelles. Cependant, aucun essai clinique randomisé n'a étudié l'aspirine chez des patients sélectionnés pour leurs taux élevés de lipoprotéine (a).
La réduction spécifique des lipoprotéines (a) est devenue possible grâce au développement récent de nouvelles thérapies à base d'ARNm, telles que le pélacarsen, l'olpasiran, le lépodisiran et le zerlasiran injectés par voie sous-cutanée, qui dégradent l'ARNm de l'apolipoprotéine (a) , ou la muvalaline, un inhibiteur oral de petite molécule qui inhibe la formation de lipoprotéines (a) dans le foie.
Ces médicaments réduisent les lipoprotéines (a) de manière dose-dépendante jusqu'à 99 %. Actuellement, aucun essai clinique randomisé ne prouve que ces médicaments réduisant les lipoprotéines (a) réduisent les taux d'événements de MCVA.
Conclusions
Des taux élevés de lipoprotéine(a), définis comme supérieurs ou égaux à 50 mg/dL, sont associés à une augmentation des taux de MCVA. Les patients présentant des taux élevés de lipoprotéine(a) doivent être traités par une gestion hygiéno-diététique, comme l'arrêt du tabac, l'activité physique et le régime méditerranéen ; un traitement hypocholestérolémiant ; et un contrôle de la tension artérielle. On ignore encore si la lipoprotéine(a) elle-même constitue un facteur de risque modifiable qu'il convient de réduire pour prévenir les MCVA.
Auteurs correspondants : Samia Mora, MD, MHS, Center for Lipid Metabolomics, Brigham and Women's Hospital et Harvard Medical School, 900 Commonwealth Ave E, 3rd Floor, Boston, MA 02215 (
Publié en ligne : 24 avril 2025. doi:10.1001/jama.2025.2373
SYNTHESE
Ces documents abordent le rôle de la lipoprotéine(a), une particule sanguine associée à un risque accru de maladie cardiovasculaire athéroscléreuse (MCVAS). Les sources indiquent que des niveaux élevés de lipoprotéine(a) sont fortement liés aux événements de MCVAS et à la mortalité, indépendamment des facteurs de risque traditionnels comme le cholestérol LDL. Bien que principalement déterminés par la génétique et peu influencés par le mode de vie, les niveaux de lipoprotéine(a) varient selon l'origine ethnique et peuvent être affectés par certaines conditions médicales. Diverses directives suggèrent le dosage de la lipoprotéine(a) pour l'évaluation du risque, et de nouvelles thérapies visant à la réduire sont actuellement évaluées dans des essais cliniques pour leur impact potentiel sur la prévention de la MCVAS. (NotebooKLM)
Commentaire
Une mise point complète didactique . On attend avec impatience les études qui valideront ou non l'effet des molécules "anti Lp(a)" sur le risque CV.......
A LIRE sur MEDVASC.INFO, spécial Lp(a)
https://medvasc.info/archives-blog/lp-a-selon-le-sexe-et-le-rcv
https://medvasc.info/archives-blog/d%C3%A9pistage-lp-a
https://medvasc.info/archives-blog/dossier-lp-a?highlight=WyJscCIsImEiXQ==
https://medvasc.info/archives-blog/lp-a-en-savoir-plus
https://medvasc.info/archives-blog/r%C3%A9duire-la-lp-a-r%C3%A9duire-le-risque-cv
https://medvasc.info/archives-blog/lp-a-et-sant%C3%A9-publique
https://medvasc.info/archives-blog/lp-a-%C3%A7a-sert-%C3%A0-quoi-et-pour-qui
https://medvasc.info/archives-blog/lp-a-en-14-points
https://medvasc.info/archives-blog/lp-a-sa-r%C3%A9duction-a-un-impact-th%C3%A9rapeutique
AHA Lp(a)
https://www.heart.org/en/health-topics/cholesterol/genetic-conditions/lipoprotein-a
LP(a) Forum
https://lpaforum.org/slides/
Copyright : Dr Jean Pierre Laroche /2025

