"Rivières : hémorragie des montagnes" Sylvain Tesson
“Le cash est à l'entreprise ce que le sang est à l'organisme : toute hémorragie externe non contrôlée est fatale.” Serge Uzan
"À force de sacrifier l'essentiel à l'urgence, on finit par oublier l'urgence de l'essentiel." Edgar Morin

Galli M, Simeone B, Ten Berg J, Capodanno D, Valgimigli M, Sciarretta S, Greco E, Kastrati A, Montalescot G, Gibson CM, Gorog DA, Mehran R, Angiolillo DJ. Managing Bleeds on Anticoagulant therapy: A Practical Guide for Clinicians.
Prise en charge des saignements sous traitement anticoagulant : Guide pratique à l’intention des cliniciens
Eur Heart J Acute Cardiovasc Care. 2026 Mar 12:zuag035. doi: 10.1093/ehjacc/zuag035. Epub ahead of print. PMID: 41818678.https://pubmed.ncbi.nlm.nih.gov/41818678/
Article en libre accès
Les saignements constituent une complication fréquente et souvent grave des traitements anticoagulants.
L'utilisation d'anticoagulants oraux pour prévenir les événements thrombotiques dans les affections cardiovasculaires courantes, telles que la fibrillation auriculaire, expose les patients à un risque accru de saignement, associé à une morbidité et une mortalité importantes.
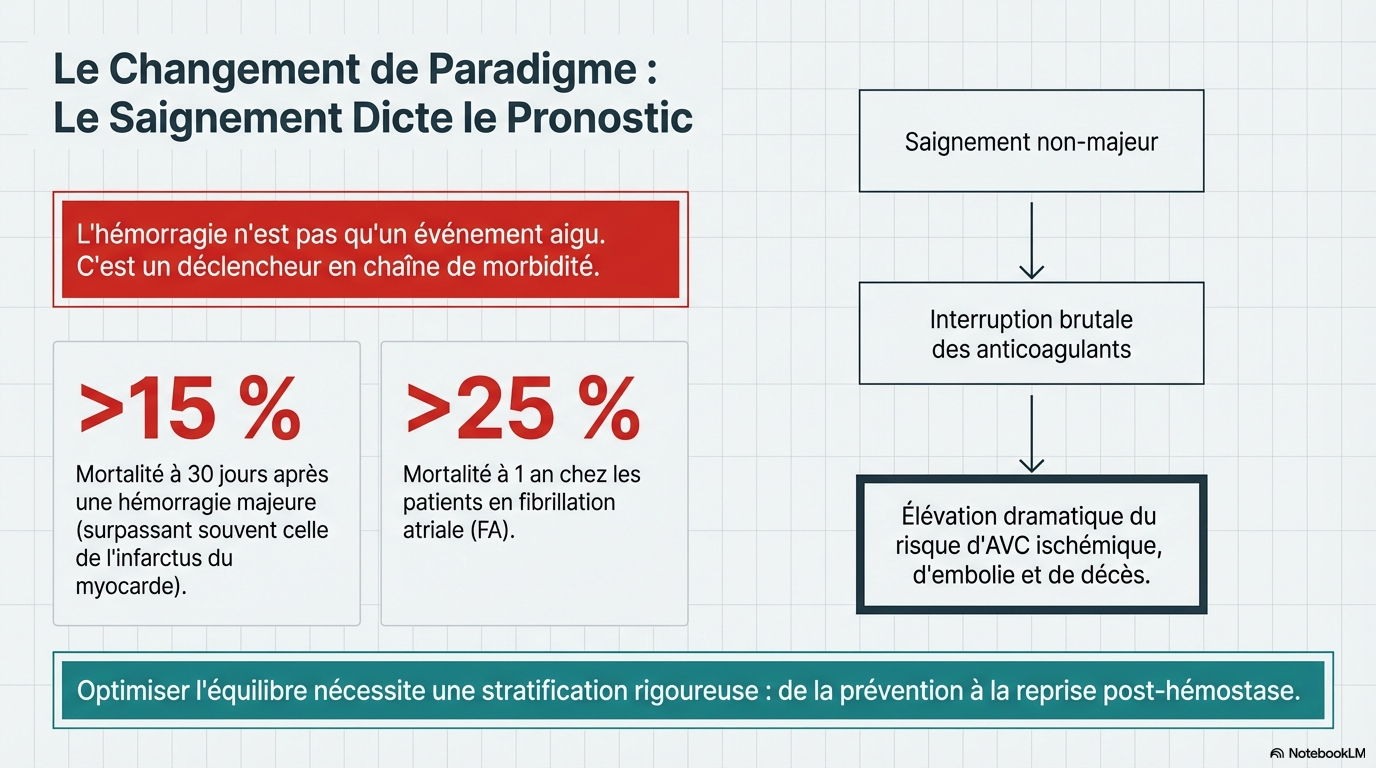
Les conséquences d'un saignement persistent bien au-delà de l'épisode aigu, affectant l'observance du traitement, les décisions de prise en charge à long terme et augmentant le risque d'événements ischémiques à l'arrêt de l'anticoagulation.
Optimiser l'équilibre entre le risque thrombotique et le risque hémorragique requiert une expertise en matière de stratification des risques, de stratégies préventives, de prise en charge en phase aiguë et de choix du moment opportun pour la reprise de l'anticoagulation après hémostase.
Cette revue synthétise l'épidémiologie et l'impact clinique des saignements chez les patients sous traitement anticoagulant oral et propose des algorithmes décisionnels modernes et centrés sur le patient pour la prise en charge en phase aiguë et la reprise du traitement en toute sécurité.
Les efforts futurs devraient se concentrer sur l'amélioration de la prédiction des risques, la personnalisation des schémas thérapeutiques anticoagulants et l'amélioration de l'accès aux agents de neutralisation ciblés afin d'améliorer encore le pronostic des patients.
SYNTHESIS/NOTEBOOKLM
Ce guide pratique détaille la prise en charge clinique des complications hémorragiques chez les patients sous anticoagulants oraux, un défi médical croissant dû au vieillissement de la population. Les auteurs soulignent que l'hémorragie n'est pas seulement un événement aigu, mais un déterminant majeur du pronostic à long terme, car l'arrêt du traitement augmente drastiquement les risques d'AVC et de thrombose. L'ouvrage propose une structure rigoureuse allant de la stratification des risques et la prévention personnalisée à l'utilisation ciblée d'agents d'inversion spécifiques (antidotes) selon la gravité du saignement. Un accent particulier est mis sur l'équilibre délicat nécessaire pour réintroduire l'anticoagulation après l'arrêt d'un saignement, en s'appuyant sur des protocoles de soins multidisciplinaires. Enfin, le texte fournit des algorithmes décisionnels concrets pour aider les cliniciens à stabiliser les patients tout en minimisant les événements ischémiques secondaires.
Gestion des Hémorragies sous traitement anticoagulant : Guide Pratique et stratégies cliniques

SYNTHESIS/NOTEBOOKLM
Ce guide pratique détaille la prise en charge clinique des complications hémorragiques chez les patients sous anticoagulants oraux, un défi médical croissant dû au vieillissement de la population. Les auteurs soulignent que l'hémorragie n'est pas seulement un événement aigu, mais un déterminant majeur du pronostic à long terme, car l'arrêt du traitement augmente drastiquement les risques d'AVC et de thrombose. L'ouvrage propose une structure rigoureuse allant de la stratification des risques et la prévention personnalisée à l'utilisation ciblée d'agents d'inversion spécifiques (antidotes) selon la gravité du saignement. Un accent particulier est mis sur l'équilibre délicat nécessaire pour réintroduire l'anticoagulation après l'arrêt d'un saignement, en s'appuyant sur des protocoles de soins multidisciplinaires. Enfin, le texte fournit des algorithmes décisionnels concrets pour aider les cliniciens à stabiliser les patients tout en minimisant les événements ischémiques secondaires.

Gestion des Hémorragies sous traitement anticoagulant : Guide Pratique et stratégies cliniques
Résumé Exécutif
L'hémorragie constitue la complication la plus fréquente et la plus grave des traitements anticoagulants oraux (ACO), avec une incidence de saignements majeurs d'environ 1 à 3 % par an. L'évolution de la pratique clinique, marquée par l'utilisation croissante des anticoagulants oraux directs (AOD), a réduit le risque d'hémorragie intracrânienne de 50 % par rapport aux antagonistes de la vitamine K (AVK), bien que certains dosages augmentent le risque gastro-intestinal.
La gestion efficace repose sur une stratification rigoureuse du risque, une évaluation précise de la sévérité (notamment via l'échelle BARC) et une intervention rapide incluant des soins de soutien et l'utilisation d'agents d'inversion spécifiques (Idarucizumab, 4F-PCC). Un point critique de la prise en charge est la reprise rapide de l'anticoagulation une fois l'hémostase assurée, afin d'éviter un surrisque d'événements ischémiques et de mortalité lié à l'interruption du traitement.
--------------------------------------------------------------------------------
1. Épidémiologie et Implications Pronostiques
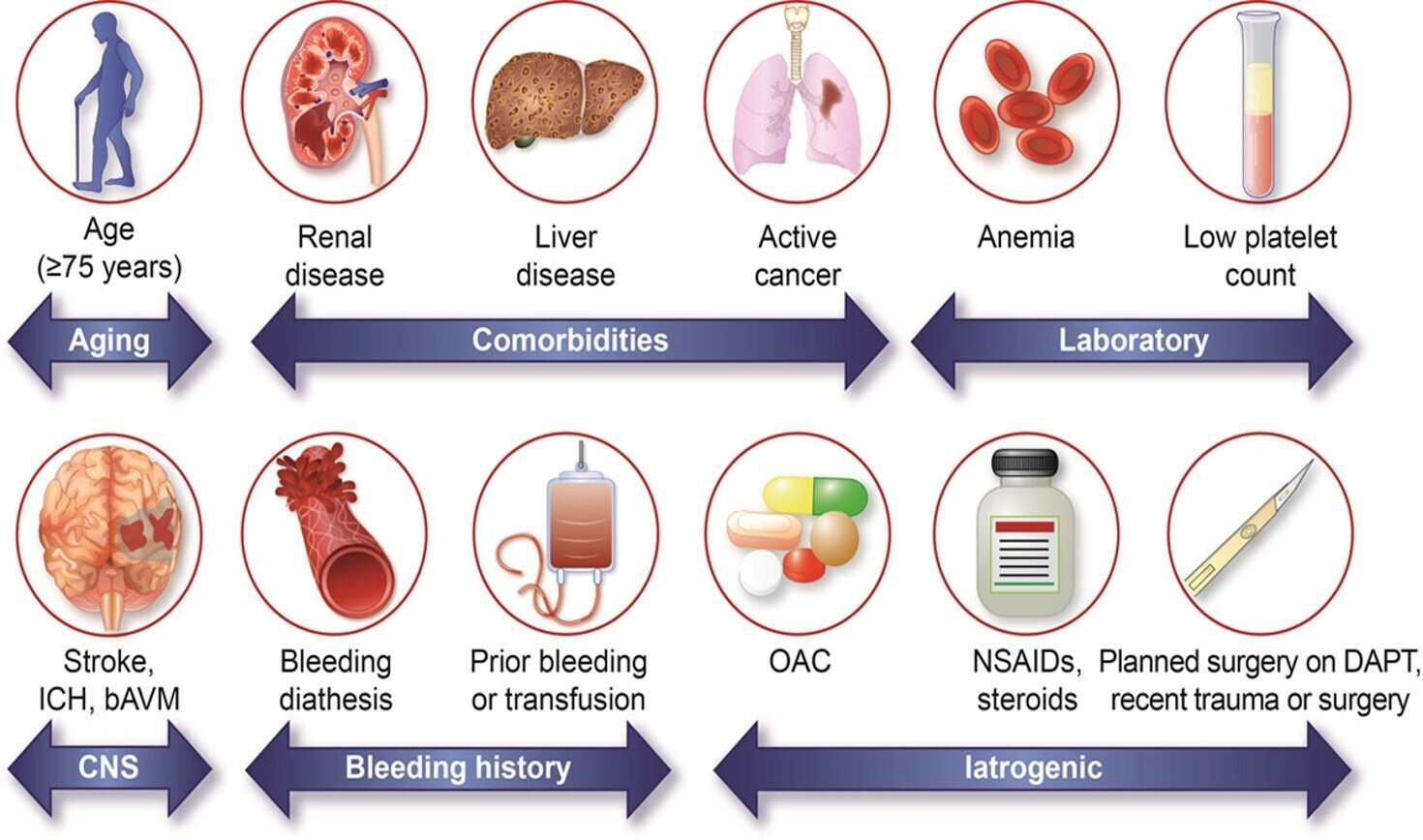
Le risque hémorragique est maximal durant les premières semaines ou mois suivant l'initiation du traitement, avant de se stabiliser, tout en restant cliniquement significatif chez les patients âgés ou multimorbides.
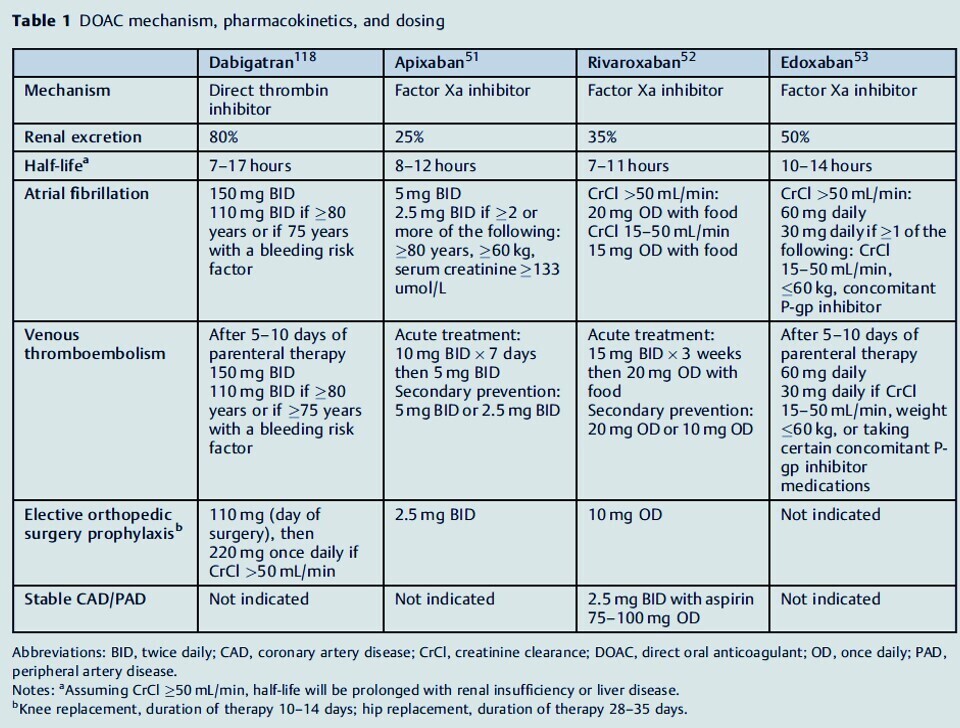
- Impact de la classe médicamenteuse : Les AOD présentent un profil de sécurité supérieur aux AVK concernant les saignements fatals et intracrâniens. Cependant, le rivaroxaban et le dabigatran à haute dose sont associés à une incidence accrue de saignements gastro-intestinaux par rapport à l'apixaban.
- Conséquences cliniques : La mortalité à 30 jours après un saignement majeur dépasse 15 %, et atteint 25 % à un an. Les saignements non majeurs sont également préoccupants car ils entraînent souvent des réductions de dose ou des arrêts de traitement inappropriés, exposant les patients à des accidents vasculaires cérébraux (AVC) ischémiques et des infarctus du myocarde (IDM).
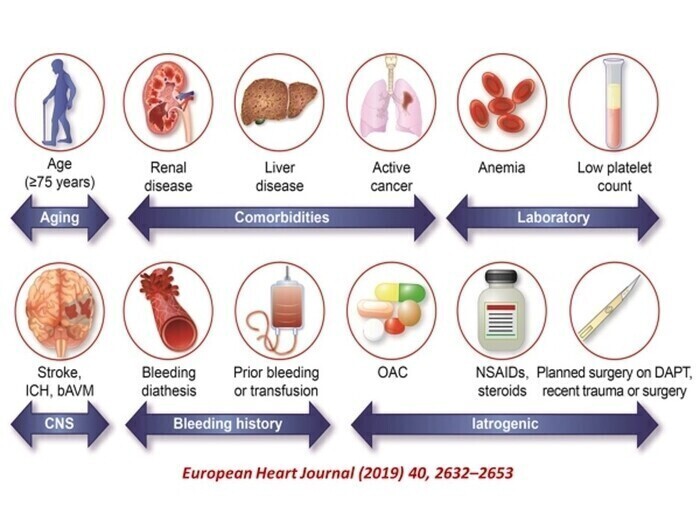
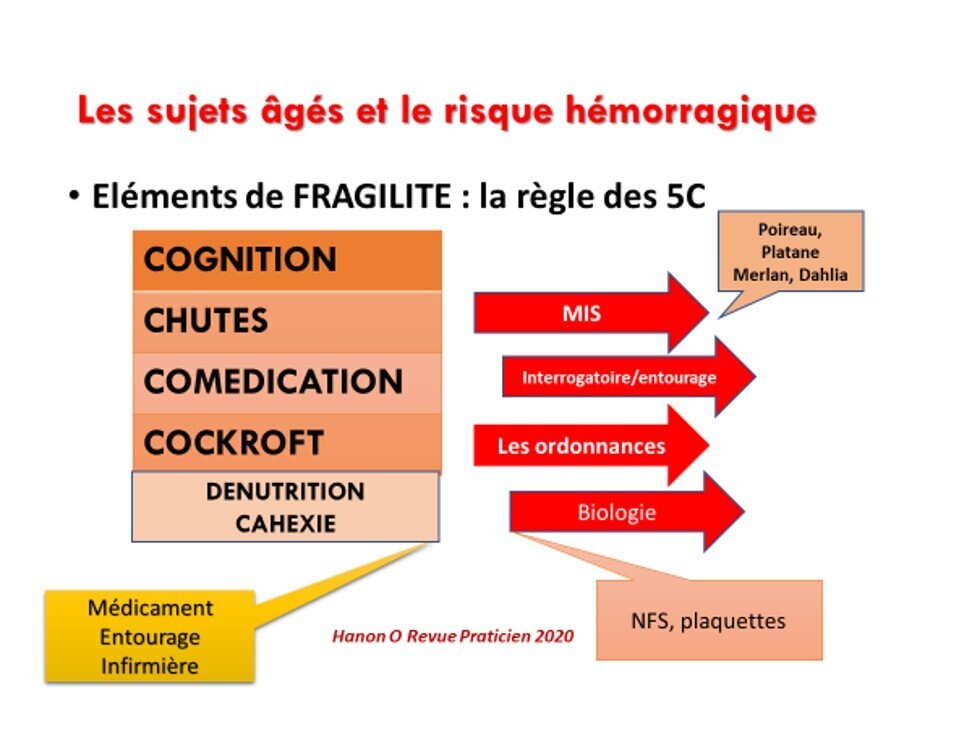
- Facteurs aggravants : L'âge avancé, l'insuffisance rénale chronique, l'anémie et l'utilisation concomitante d'anti-inflammatoires non stéroïdiens (AINS) ou de corticostéroïdes amplifient considérablement le risque.
--------------------------------------------------------------------------------
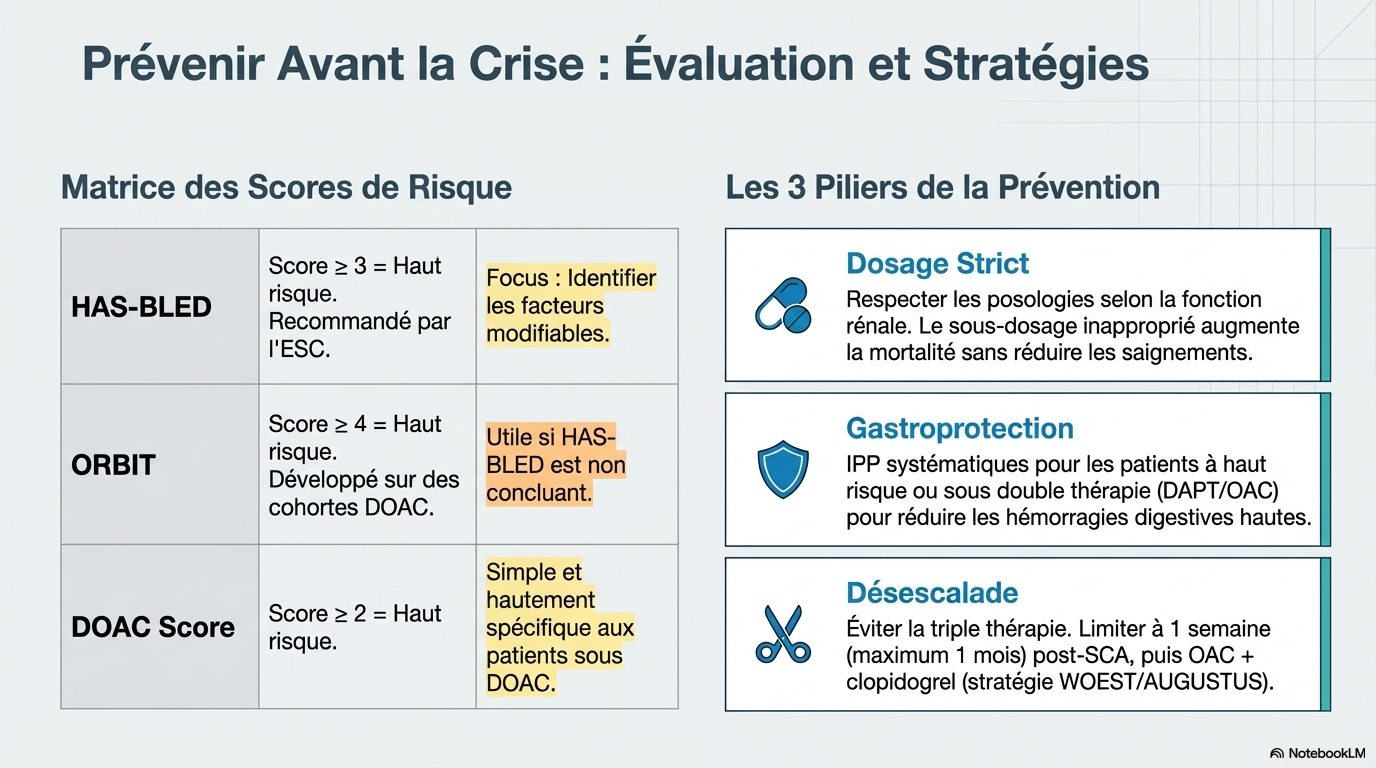
2. Prévention et stratification des Risques
La prévention repose sur une évaluation périodique du rapport bénéfice/risque et l'application de stratégies visant à minimiser l'exposition hémorragique.
Modèles de prédiction du risque
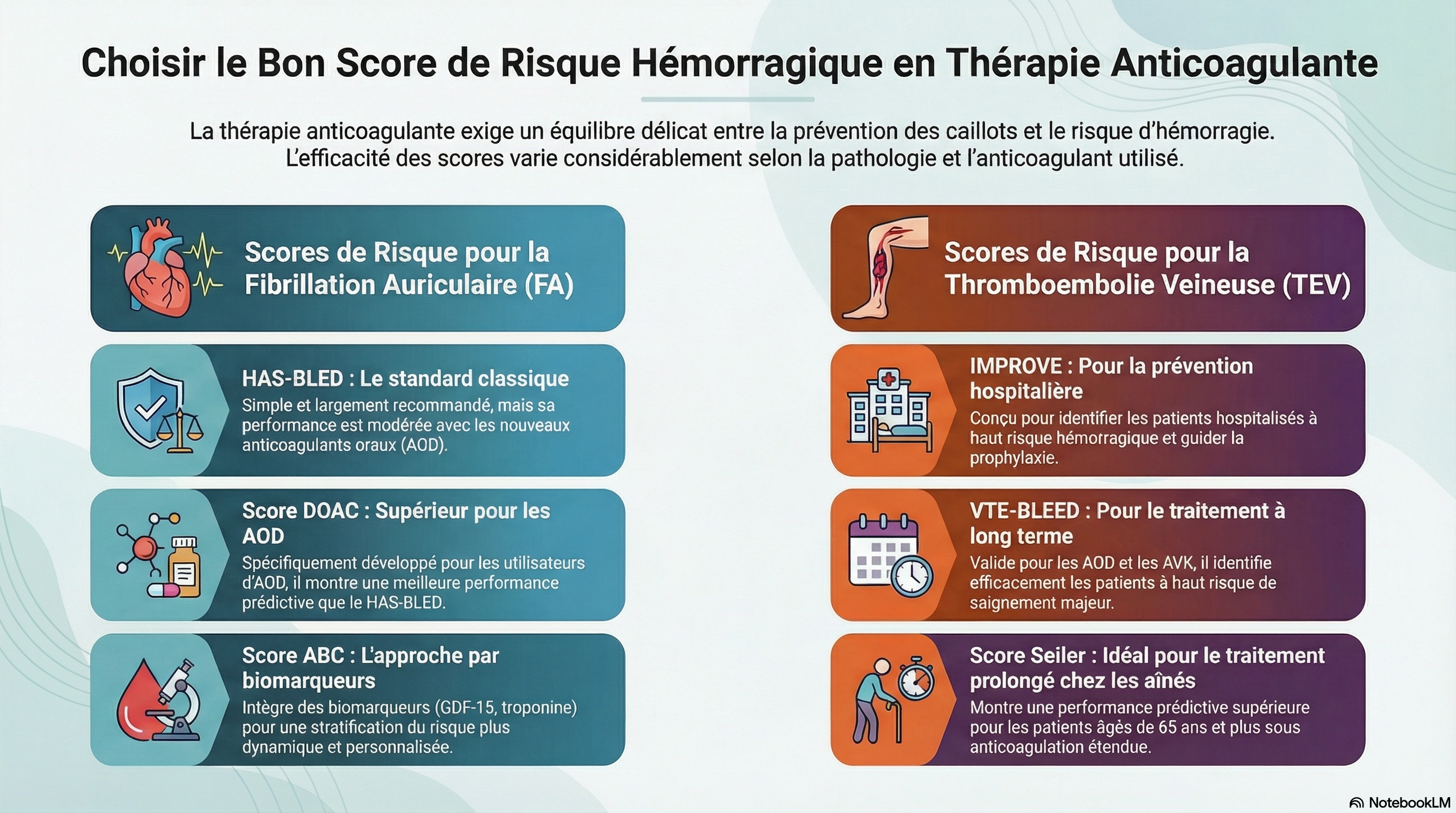
Plusieurs scores validés permettent d'estimer la vulnérabilité des patients :
|
Score
|
Population cible
|
Points clés
|
|---|---|---|
|
HAS-BLED
|
Fibrillation Atriale (FA)
|
Identifie les facteurs de risque modifiables.
|
|
DOAC Score
|
FA sous AOD
|
Spécifiquement conçu pour les patients sous AOD.
|
|
ABC-Bleeding
|
FA sous ACO
|
Basé sur l'âge, les biomarqueurs (GDF-15, hs-TnT) et l'histoire clinique.
|
|
PRECISE-HBR
|
Patients après PCI
|
Intègre l'usage des ACO comme critère majeur de risque élevé.
|
Stratégies d'évitement
- Modulation des antiagrégants : L'ajout d'aspirine aux ACO doit être évité sauf indication stricte. Pour les patients subissant une intervention coronaire percutanée (PCI), la thérapie double (ACO + clopidogrel) est préférée à la triple thérapie pour réduire les saignements sans augmenter les événements ischémiques.
- Gastroprotection : L'utilisation systématique d'inhibiteurs de la pompe à protons (IPP) est recommandée chez les patients à haut risque.
- Adhérence posologique : Le sous-dosage inapproprié des AOD n'augmente pas la sécurité mais réduit l'efficacité protectrice contre l'AVC.
--------------------------------------------------------------------------------
3. Évaluation de la Sévérité et Mesures Biologiques
Classifications de la sévérité
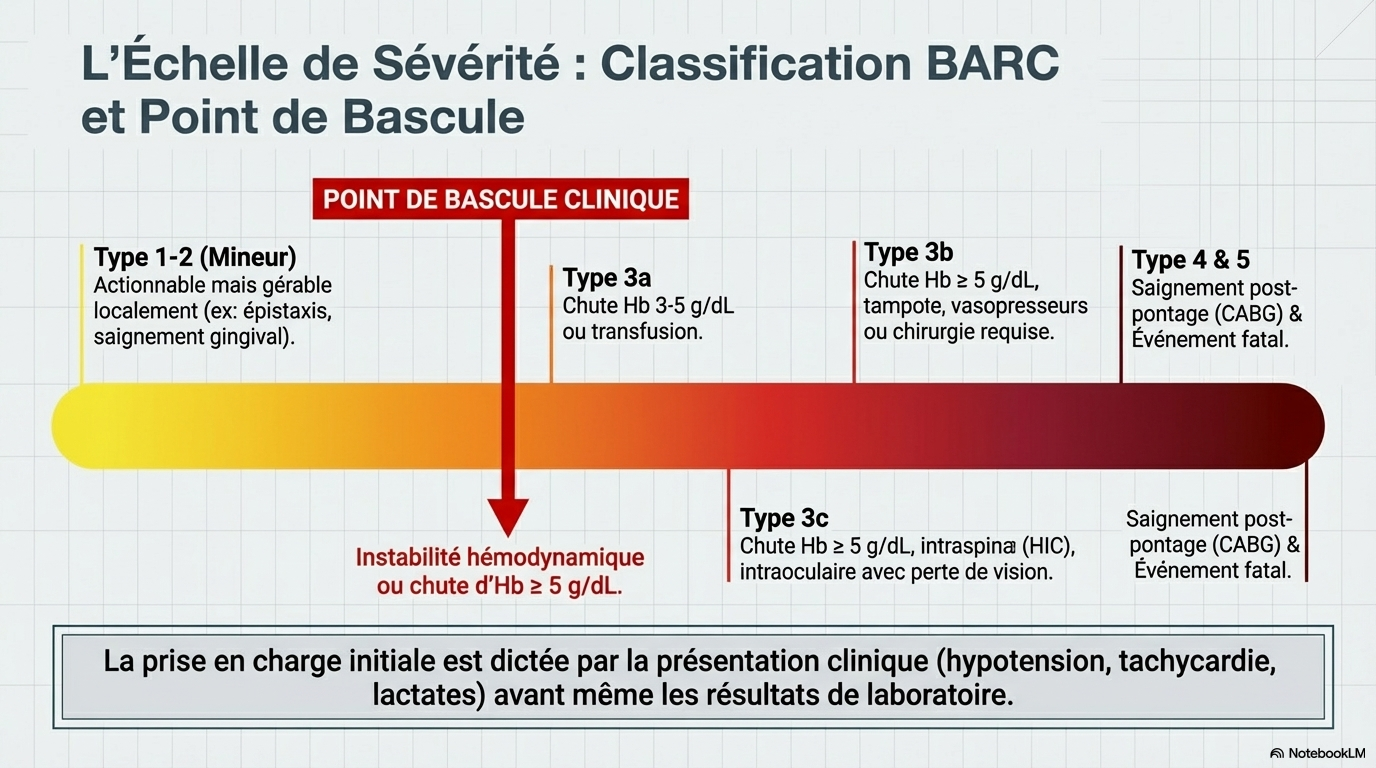
L'échelle BARC (Bleeding Academic Research Consortium) est devenue la référence :
- Type 1 : Mineur, non actionnable.
- Type 2 : Actionnable, nécessite une évaluation médicale.
- Type 3 : Majeur (chute d'hémoglobine ≥ 3-5 g/dL, tamponnade, nécessité de vasopresseurs ou chirurgie).
- Type 5 : Fatal.
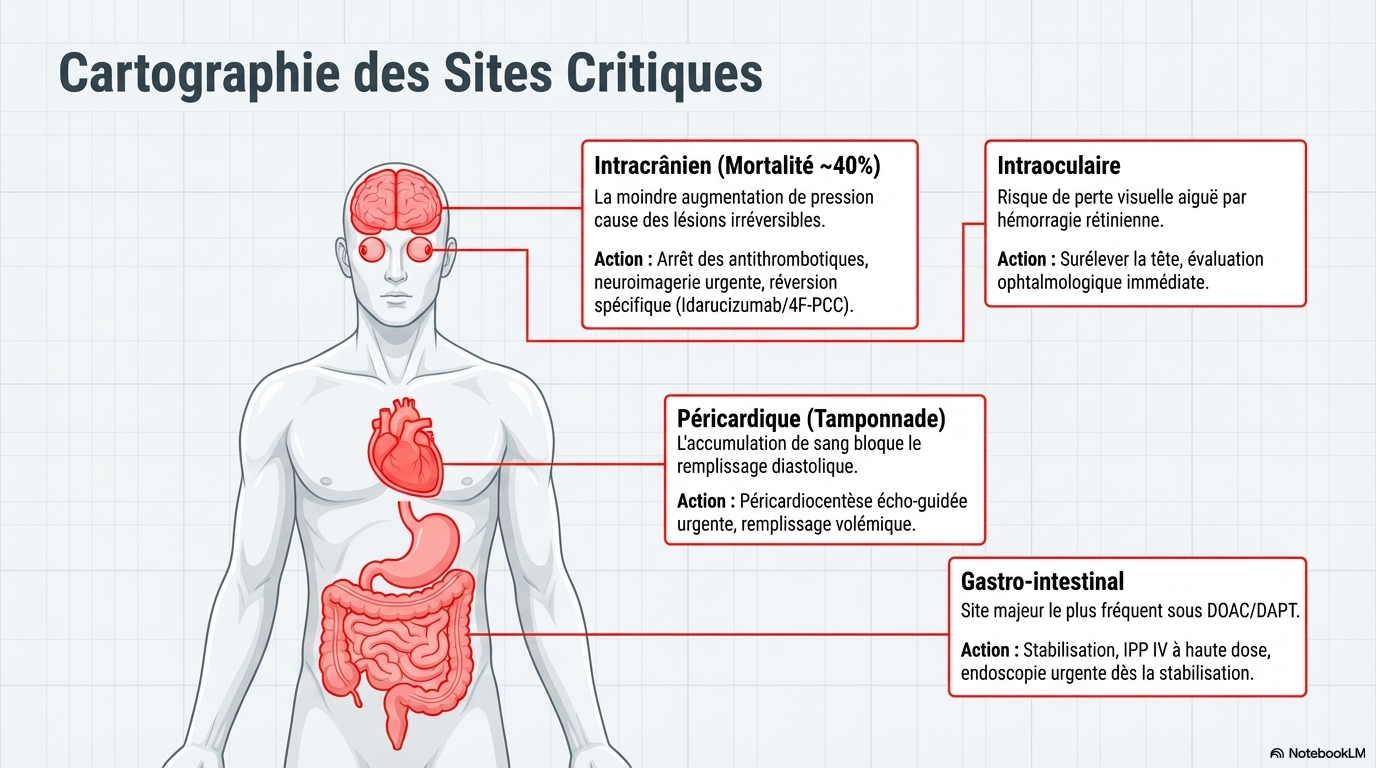
Localisations critiques
Certains sites imposent une gestion multidisciplinaire urgente en raison d'un pronostic vital engagé :
- Intracrânien : Urgence absolue, arrêt immédiat des ACO et inversion rapide.
- Péricardique : Risque de tamponnade, nécessite une péricardiocentèse urgente.
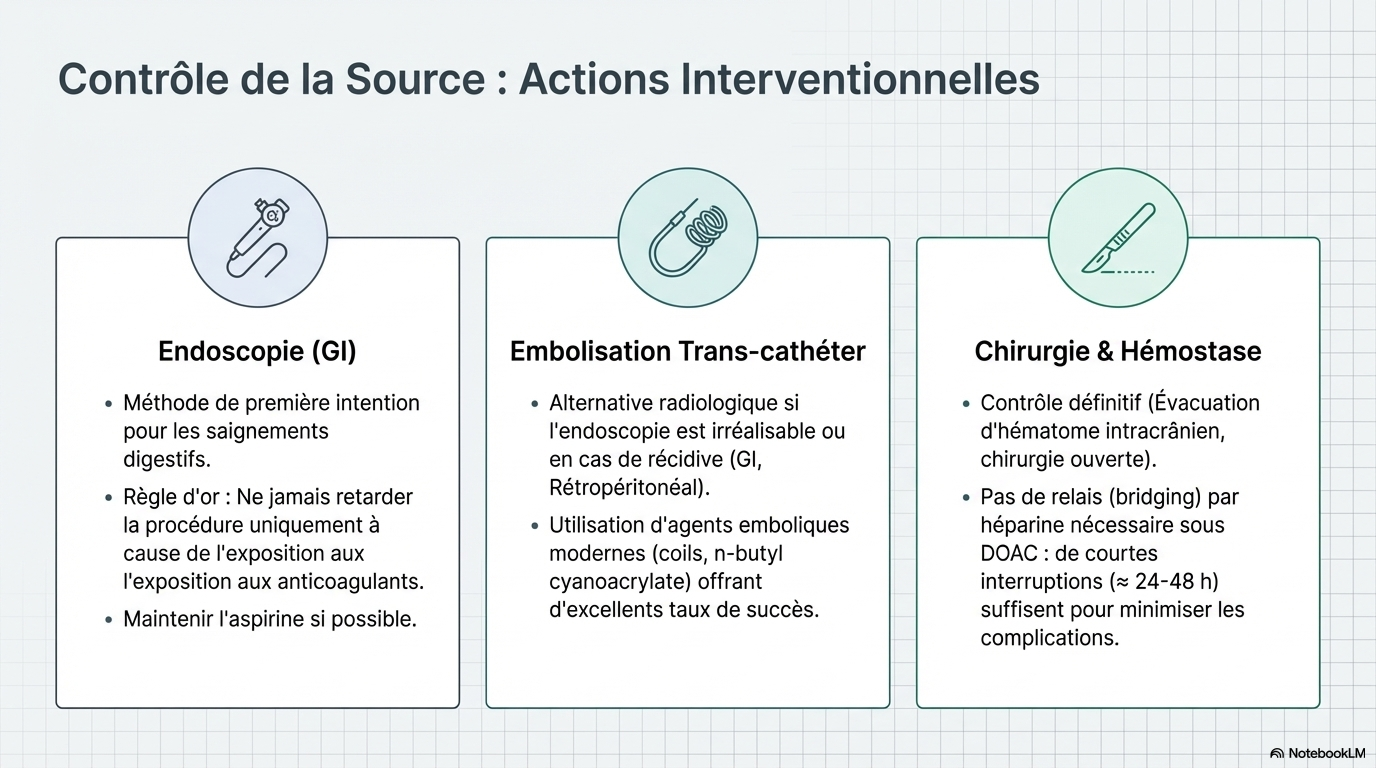
- Gastro-intestinal : Cause fréquente de saignement évitable, nécessite une stabilisation et une endoscopie précoce.
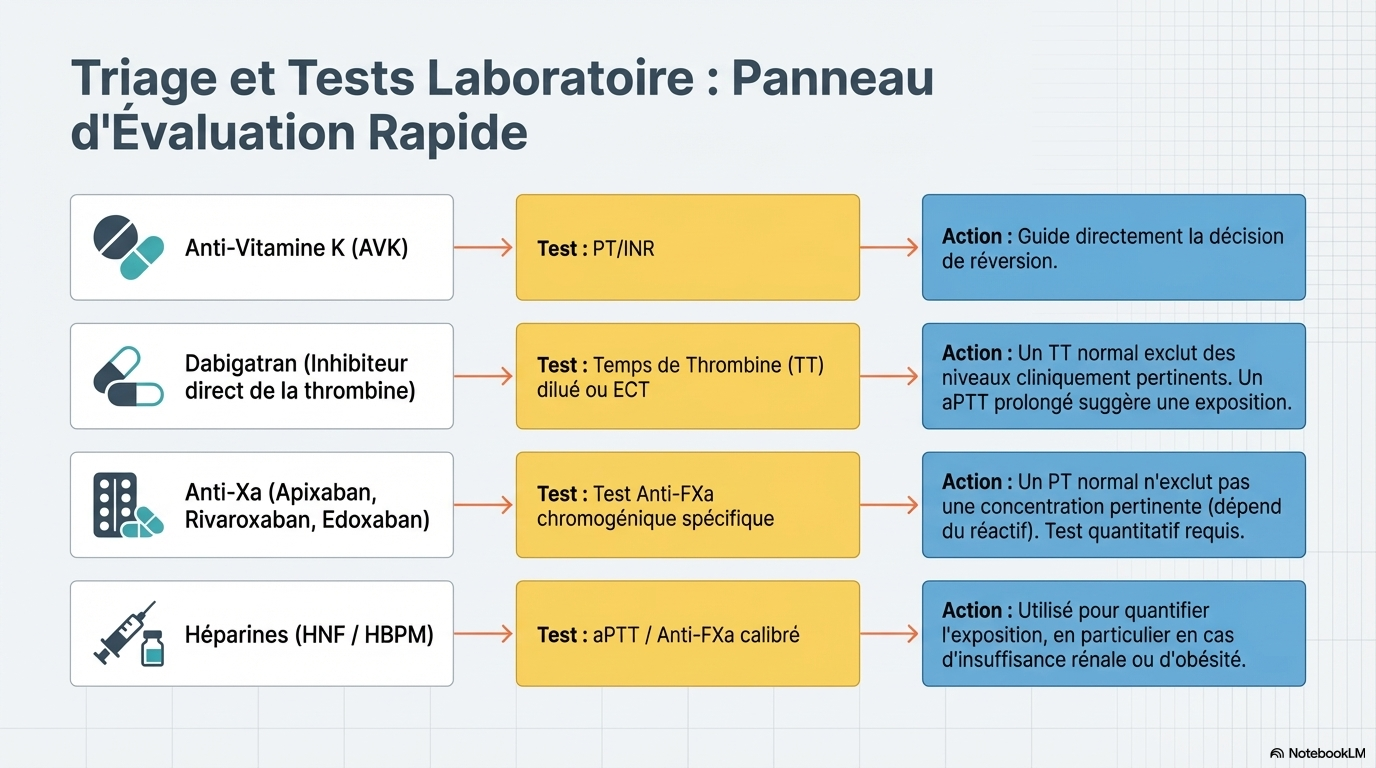
Diagnostics de laboratoire
L'INR reste la référence pour les AVK. Pour les AOD, les tests standards (TP/TCA) ne fournissent que des informations qualitatives. Des tests spécifiques sont nécessaires pour quantifier l'activité :
- Dabigatran : Temps de thrombine dilué (dTT) ou temps de coagulation à l'écarine (ECT).
- Inhibiteurs du facteur Xa : Essais chromogéniques anti-Xa calibrés spécifiquement.
--------------------------------------------------------------------------------
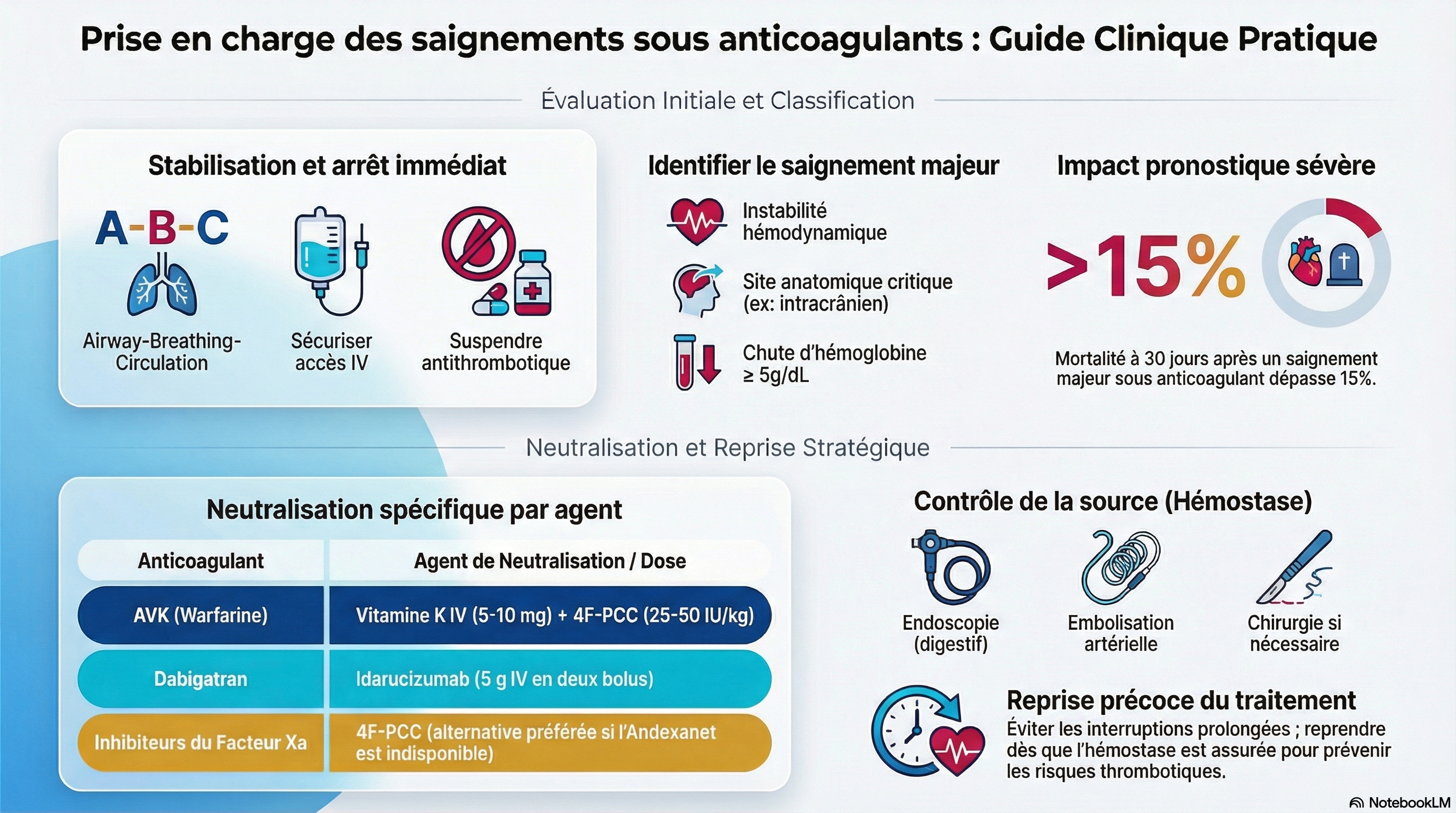
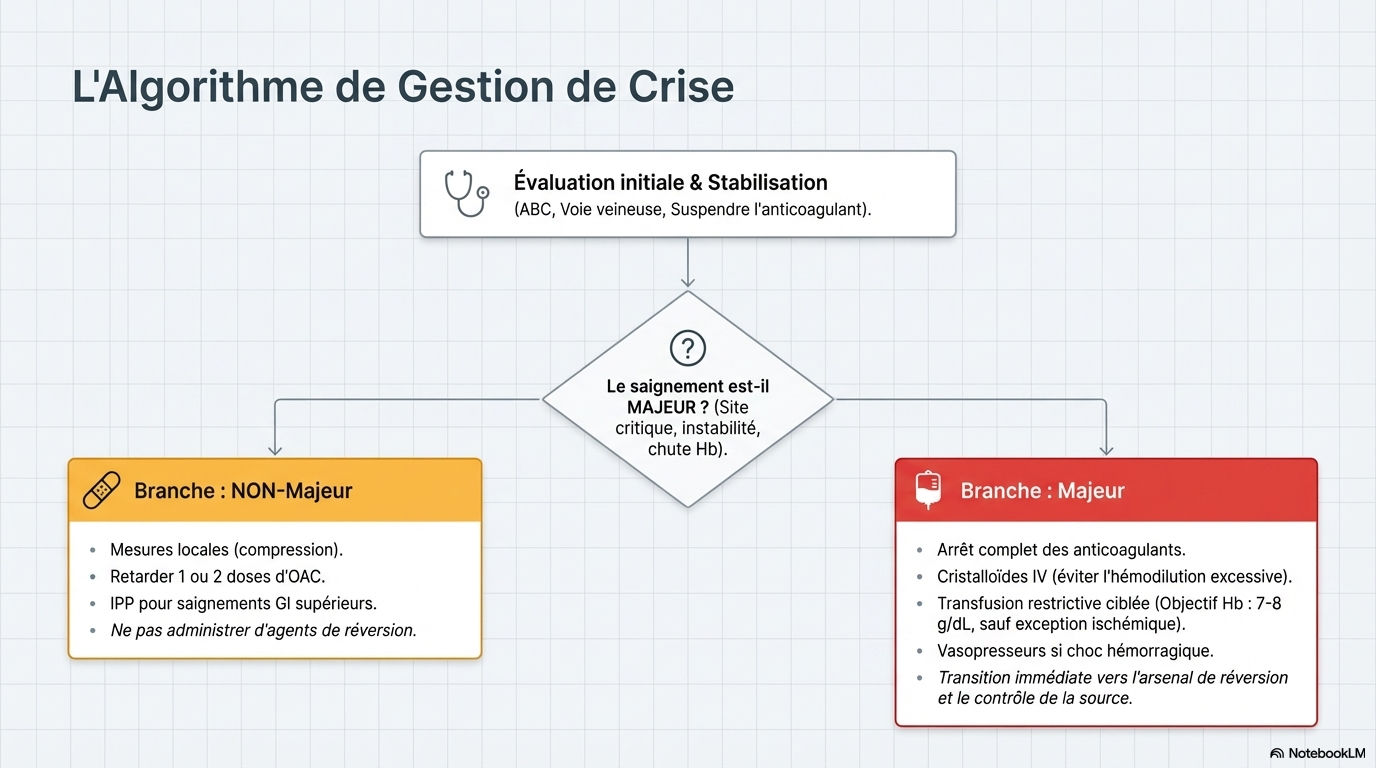
4. Gestion des Hémorragies Majeures
Soins de soutien immédiats
- Stabilisation hémodynamique : Administration de cristalloïdes équilibrés ; recours précoce à la noradrénaline en cas de choc hémorragique.
- Stratégie transfusionnelle : Seuil restrictif d'hémoglobine (7–8 g/dL) pour la majorité des patients, sauf en cas d'IDM aigu où une approche plus libérale peut être envisagée.
- Hémostase locale : Compression ferme, acide tranexamique (particulièrement en traumatologie) et contrôle de la source (endoscopie, embolisation ou chirurgie)
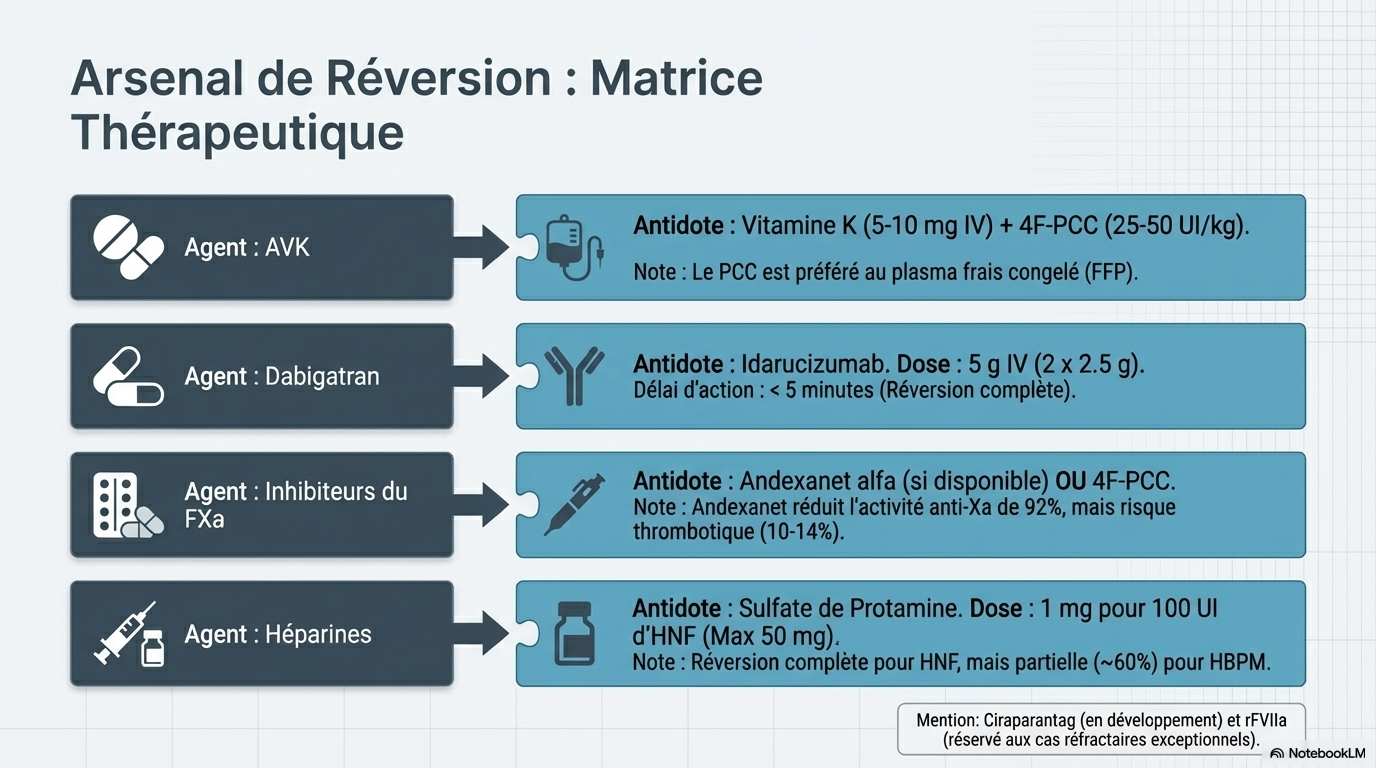
Agents d'inversion spécifiques
|
Agent Anticoagulant
|
Agent d'Inversion
|
Dosage / Remarques
|
|---|---|---|
|
Héparine (HNF)
|
Protamine
|
1 mg pour 100 UI d'HNF.
|
|
AVK (Warfarine)
|
Vitamine K + 4F-PCC
|
PCC préféré au plasma pour une correction rapide de l'INR.
|
|
Dabigatran
|
Idarucizumab
|
5 g IV (2 bolus de 2,5 g) ; action immédiate.
|
|
Inhibiteurs Xa
|
Andexanet alfa ou 4F-PCC
|
Andexanet disponible en Europe mais retiré du circuit FDA (USA) ; 4F-PCC est une alternative largement utilisée.
|
|
Tous (en recherche)
|
Ciraparantag
|
Agent universel en phase d'évaluation clinique.
|
--------------------------------------------------------------------------------
5. Gestion des Saignements Non Majeurs
Les saignements mineurs (épistaxis, ecchymoses, gingivorragies) sont fréquents et ne nécessitent généralement pas d'hospitalisation ou d'inversion pharmacologique.
- Mesures locales : Compression, packing nasal résorbable.
- Ajustement du traitement : Retarder ou omettre 1 à 2 doses d'ACO est souvent suffisant.
- Évaluation des déclencheurs : Contrôler l'hypertension artérielle et réviser les médicaments concomitants (AINS, ISRS).
--------------------------------------------------------------------------------
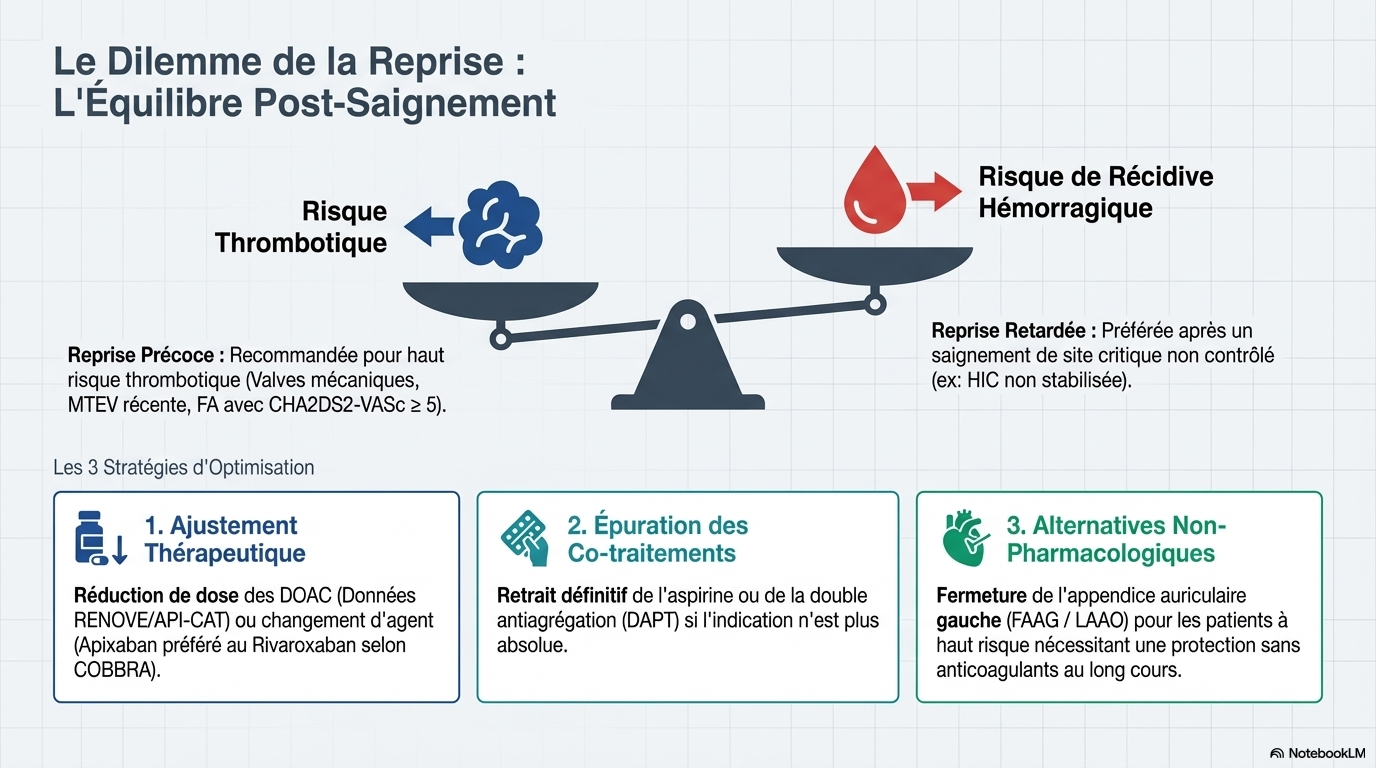
6. Reprise du Traitement Anticoagulant
L'interruption prolongée après un saignement est associée à un excès de mortalité. La décision de reprise doit être personnalisée :
- Timing : Reprise précoce (souvent dans le premier mois) pour les patients à haut risque thrombotique (valves mécaniques, score CHA2DS2-VASc ≥ 5).
- Optimisation : Envisager une réduction de dose (comme démontré dans les essais RENOVE ou API-CAT) ou un changement d'agent (l'apixaban montrant un profil de sécurité supérieur au rivaroxaban dans certains contextes de reprise).
- Alternatives non pharmacologiques : L'occlusion de l'appendice auriculaire gauche (LAAO) est une option viable pour les patients présentant des contre-indications formelles ou des saignements récurrents sous ACO, avec des données récentes (essai OPTION) confirmant une réduction des saignements par rapport au traitement médical.

 Commentaire
CommentairePrescrire un anticoagulant est une décision thérapeutique très importante. Le bénéfice attendu, c'est l'absence de récidive de l'affection en cause (ex : MTEV) mais aussi dans le même temps c'est l'appréciation du risque hémorragique Le bénéfice/risque doit être au premier plan. Souvent les patients prennent d'autres traitements, existe-t-il des interférences dangereuses avec les anticoagulants.
La check-list à suivre
Les points majeurs avant de prescrire un AOD ou la PERTINENCE des SOINS :
Les points majeurs avant de prescrire un AOD ou la PERTINENCE des SOINS :
- * Est-ce que cette prescription est nécessaire ?
* Est-ce que cette prescription correspond aux besoins de ce patient?
* Existe-t-il des contre-indications ? - * Est-ce le moment propice ?
Les points majeurs
* Fonction rénale ?
* Interaction avec les traitements en cours ?
* Le patient a-t-il compris cette prescription ?
* Est-ce que le patient est "fragile" ?
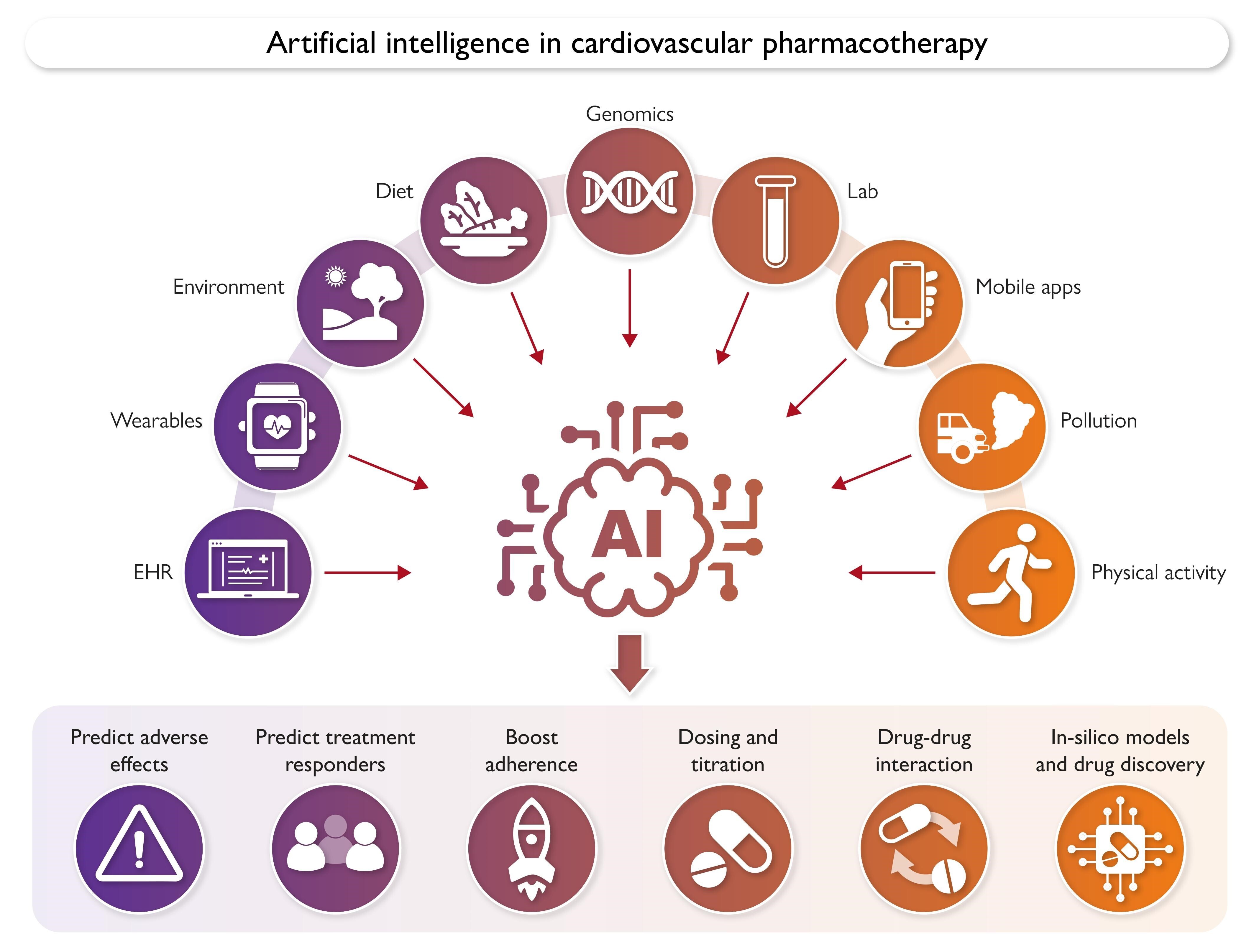
Apport potentiel de l'IA en matière d'anticoagulation ; important car l'IA pourra prédire le risque hémorragique dans le cadre d'une médecine personnalisée .
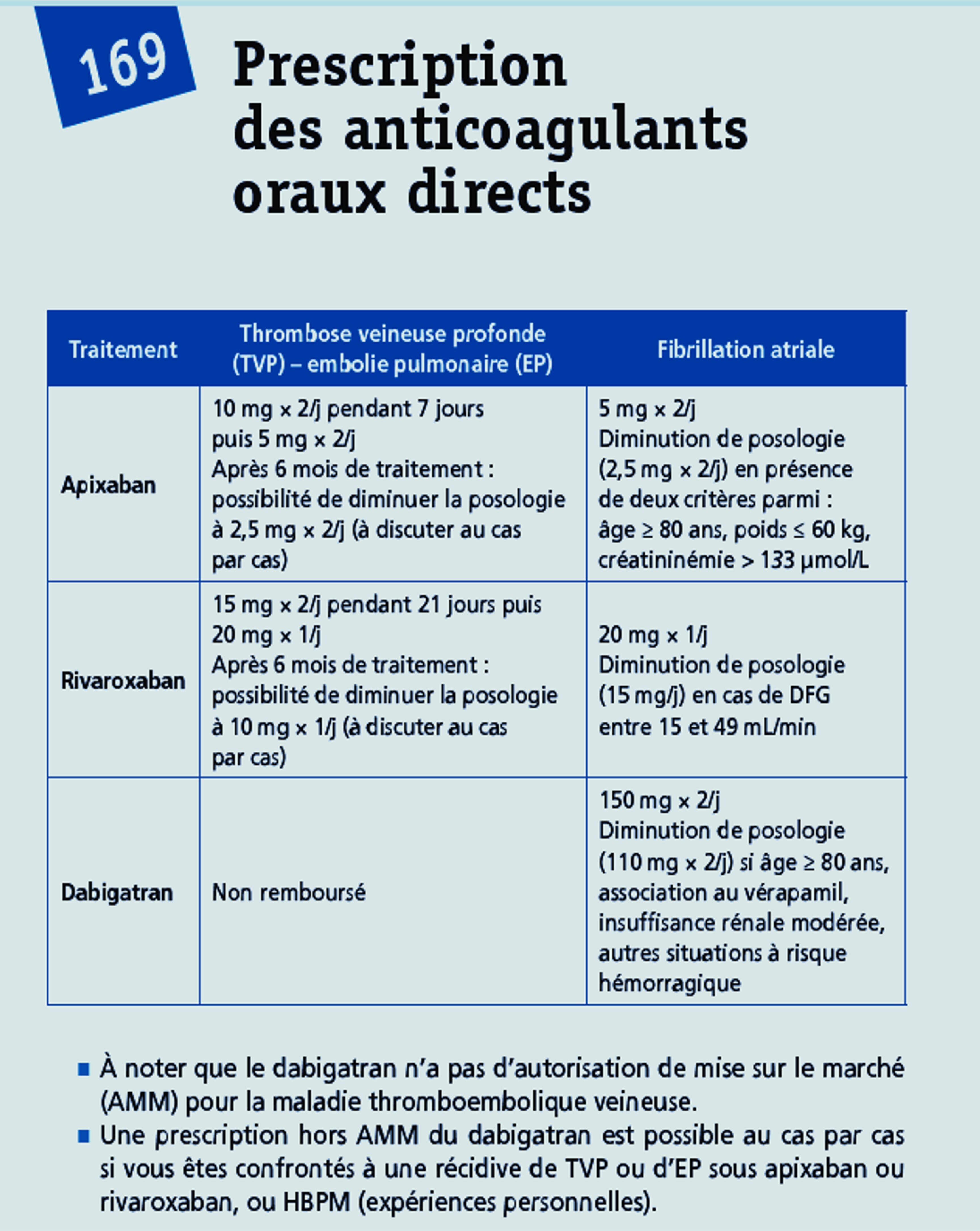
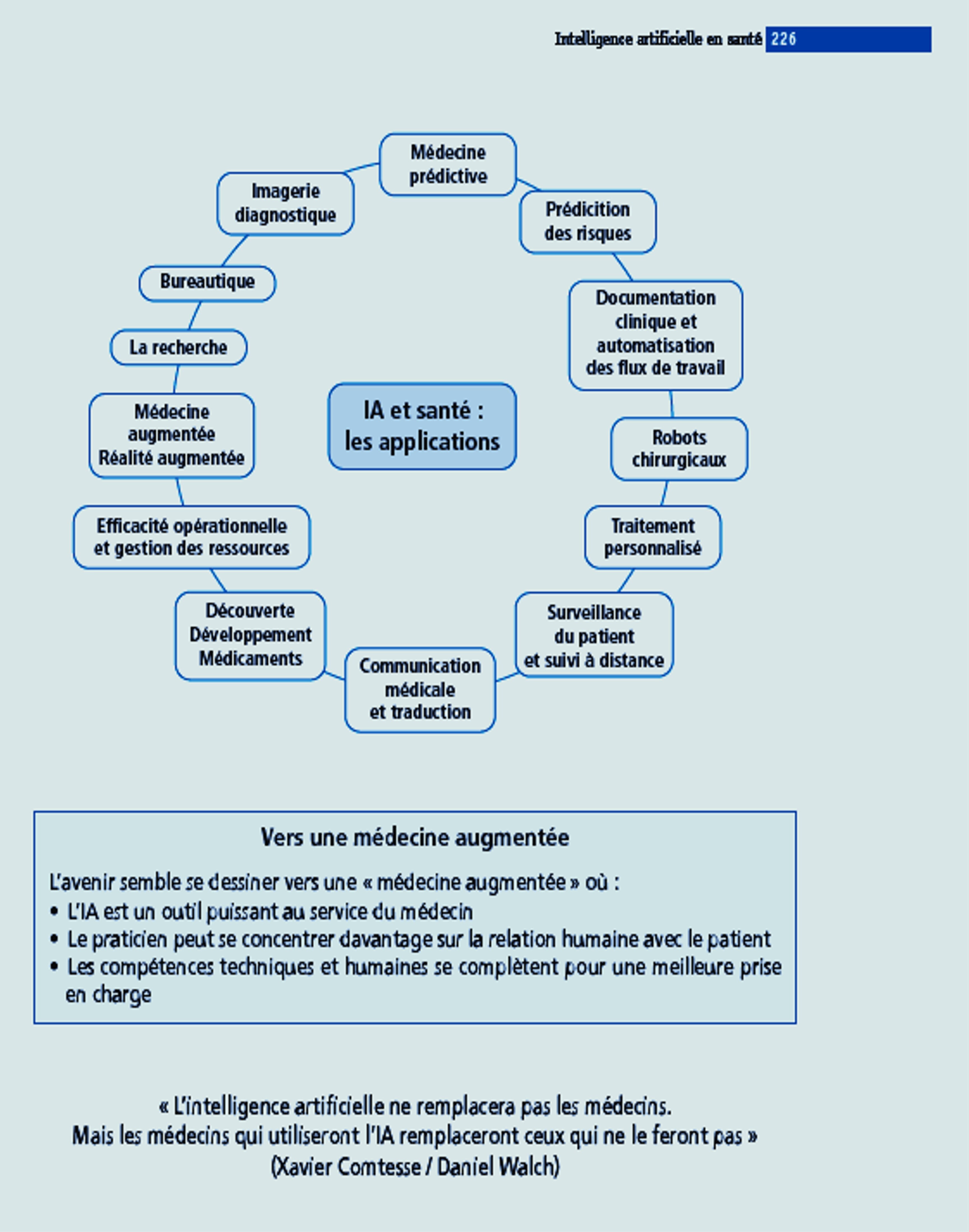
IN :


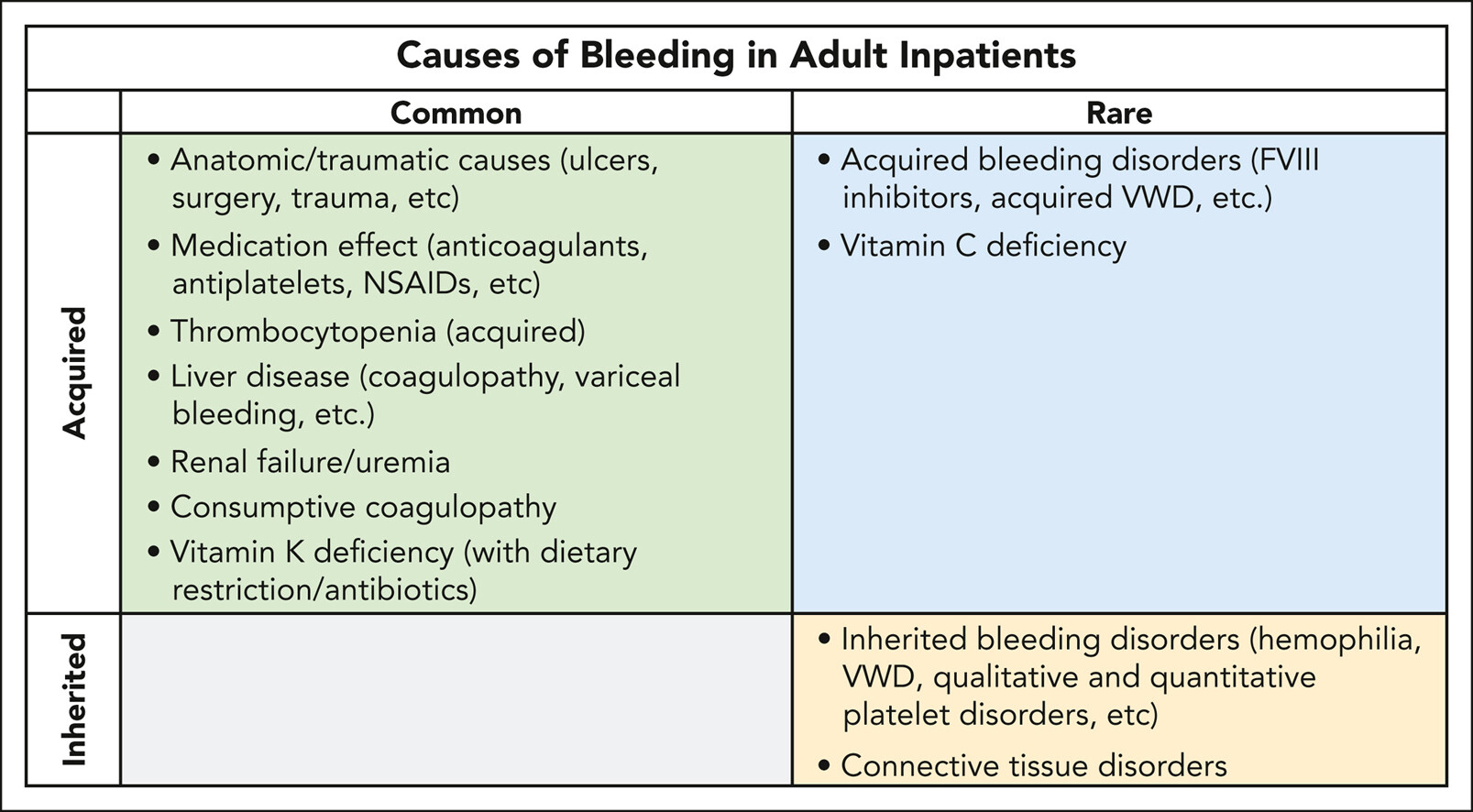
https://medvasc.info/archives-blog/h%C3%A9morragie-quelle-approche
RIETE HÉMORRAGIE
https://medvasc.info/archives-blog/riete-h%C3%A9morragie
Évaluation du risque hémorragique sous traitement anticoagulant

RIETE HÉMORRAGIE
https://medvasc.info/archives-blog/riete-h%C3%A9morragie
Évaluation du risque hémorragique sous traitement anticoagulant
https://medvasc.info/archives-blog/evaluation-du-risque-h%C3%A9morragique-sous-traitement-anticoagulant
ANTICOAGULANTS : GESTION des HÉMORRAGIES
https://medvasc.info/archives-blog/aod-gestion-des-h%C3%A9morragies
L'IA en PHARMACOTHÉRAPIE CARDIOVASCULAIRE

https://medvasc.info/archives-blog/ia-en-pharmacoth%C3%A9rapie-xardiovasculaire



