"Croyez que vous pouvez y arriver et vous y serez déjà à mi-chemin. " Theodore Roosevelt.
Prédicteurs de thromboembolie veineuse récurrente et de saignements chez les patients atteints de cancer : une méta-analyse
European Heart Journal, 2025;, ehaf453, https://doi.org/10.1093/eurheartj/ehaf453
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehaf453/8170116?searchresult=1
Article libre d'accès
PREAMBULE
La réalisation d'essais cliniques pour le traitement du cancer de manière cohérente dans de nombreux hôpitaux, centres anticancéreux et cliniques participants nécessite l'utilisation de critères standardisés pour mesurer l'impact de la maladie sur les capacités de vie quotidienne des patients, appelés « état de performance du patient » par les médecins et les chercheurs. L'échelle d'état de performance ECOG est l'une de ces mesures. Elle décrit le niveau de fonctionnement d'un patient en termes de capacité à prendre soin de lui-même, d'activité quotidienne et de capacité physique (marche, travail, etc.).
Les chercheurs du monde entier utilisent l'échelle de performance ECOG lors de la planification des essais cliniques sur le cancer visant à étudier de nouveaux traitements. Cette échelle de numérotation permet de définir la population de patients à inclure dans l'essai et de guider les médecins qui y recrutent des patients. Elle permet également aux médecins de suivre l'évolution du niveau de fonctionnement d'un patient suite au traitement pendant l'essai.
Il est affiché ci-dessous pour référence future et pour stimuler une normalisation plus poussée parmi les chercheurs qui conçoivent et évaluent la recherche clinique sur le cancer.
Échelle de performance ECOG
L'indice de performance ECOG classe l'état de performance sur une échelle de 0 à 5.
| GRADE | STATUT DE PERFORMANCE ECOG |
|---|---|
| 0 | Entièrement actif, capable de poursuivre toutes les performances d'avant la maladie sans restriction |
| 1 | Limité dans les activités physiques intenses, mais ambulatoire et capable d'effectuer des travaux légers ou sédentaires, par exemple, des travaux ménagers légers, du travail de bureau |
| 2 | Ambulatoire et capable de prendre soin de lui-même, mais incapable d'effectuer des activités professionnelles ; debout et en mouvement plus de 50 % du temps d'éveil |
| 3 | Capable de prendre soin de lui-même de manière limitée ; confiné au lit ou à une chaise pendant plus de 50 % des heures d'éveil |
| 4 | Complètement handicapé ; incapable de prendre soin de lui-même ; totalement confiné au lit ou à une chaise |
| 5 | Mort |
PUBLIÉ à l'ISTH 2025

Une méta-analyse présentée à #ISTH2025 et publiée simultanément dans @ehj_ed
a révélé que plusieurs facteurs de risque (par exemple, antécédents de thromboembolie veineuse (TEV) ou de saignement, cancer avancé et sites cancéreux spécifiques) sont associés à une thromboembolie veineuse (TEV) et à des saignements récurrents chez les patients atteints de CAT. (Marc Carrier sur X)
Les patients atteints de cancer et de thromboembolie veineuse (TEV) présentent un risque élevé de récidive de TEV et d'hémorragie liée aux anticoagulants. Cette étude visait à identifier les facteurs pronostiques de ces complications.
Une revue systématique a été réalisée pour les essais randomisés et les études de cohorte évaluant les facteurs pronostiques de thrombose veineuse récurrente ou d'hémorragie liée aux anticoagulants chez les patients adultes atteints de cancer et de thrombose veineuse. Les rapports de risque ajustés (RRA) des facteurs ont été regroupés par méta-analyse à effets aléatoires. La certitude des données probantes a été évaluée selon la méthode de classification des recommandations, d'évaluation, de développement et d'évaluation.
Trente-trois études (n = 96 753) ont été incluses dans les méta-analyses.
Les facteurs présentant une forte certitude d'association avec un risque accru de récidive de thrombose veineuse (TEV) comprenaient des antécédents de thrombose veineuse (TEV) [HRa 1,50 (IC à 95 % 1,08-2,09)], un indice de performance ECOG (Eastern Cooperative Oncology Group) > 0 [1,81 (1,34-2,46)] ou > 1 [2,44 (1,55-3,84)], un cancer avancé [1,38 (1,15-1,65)] et des sites cancéreux spécifiques, notamment pulmonaire [1,78 (1,29-2,46)], hépatobiliaire [2,37 (1,70-3,30)], pancréatique [3,20 (2,06-4,96)]. et génito-urinaire [1,38 (1,14-1,67)]. À l’inverse, une intervention chirurgicale récente [aHR 0,56 (IC à 95 % 0,40–0,76)] et un cancer du sein [0,43 (0,23–0,81)] présentaient une évidence marquante d’association avec un risque réduit. Français Les facteurs présentant une forte certitude d'association avec un risque accru de saignement lié aux anticoagulants comprenaient des antécédents de saignement [aHR 2,41 (IC à 95 % 1,50–3,88)], un indice de performance ECOG ≥ 2 [2,10 (1,48–2,99)], un cancer avancé [1,60 (1,29–1,97)] et des cancers du cerveau [2,25 (1,64–3,09)], du système gastro-intestinal [1,74 (1,44–2,11)], du système génito-urinaire [1,90 (1,48–2,45)] et de la prostate [1,72 (1,26–2,34)].
Les facteurs pronostiques identifiés dans cette méta-analyse doivent être pris en compte dans le cadre des cadres de stratification des risques pour la gestion de l’anticoagulation chez les patients atteints de cancer et de thrombose veineuse (TEV).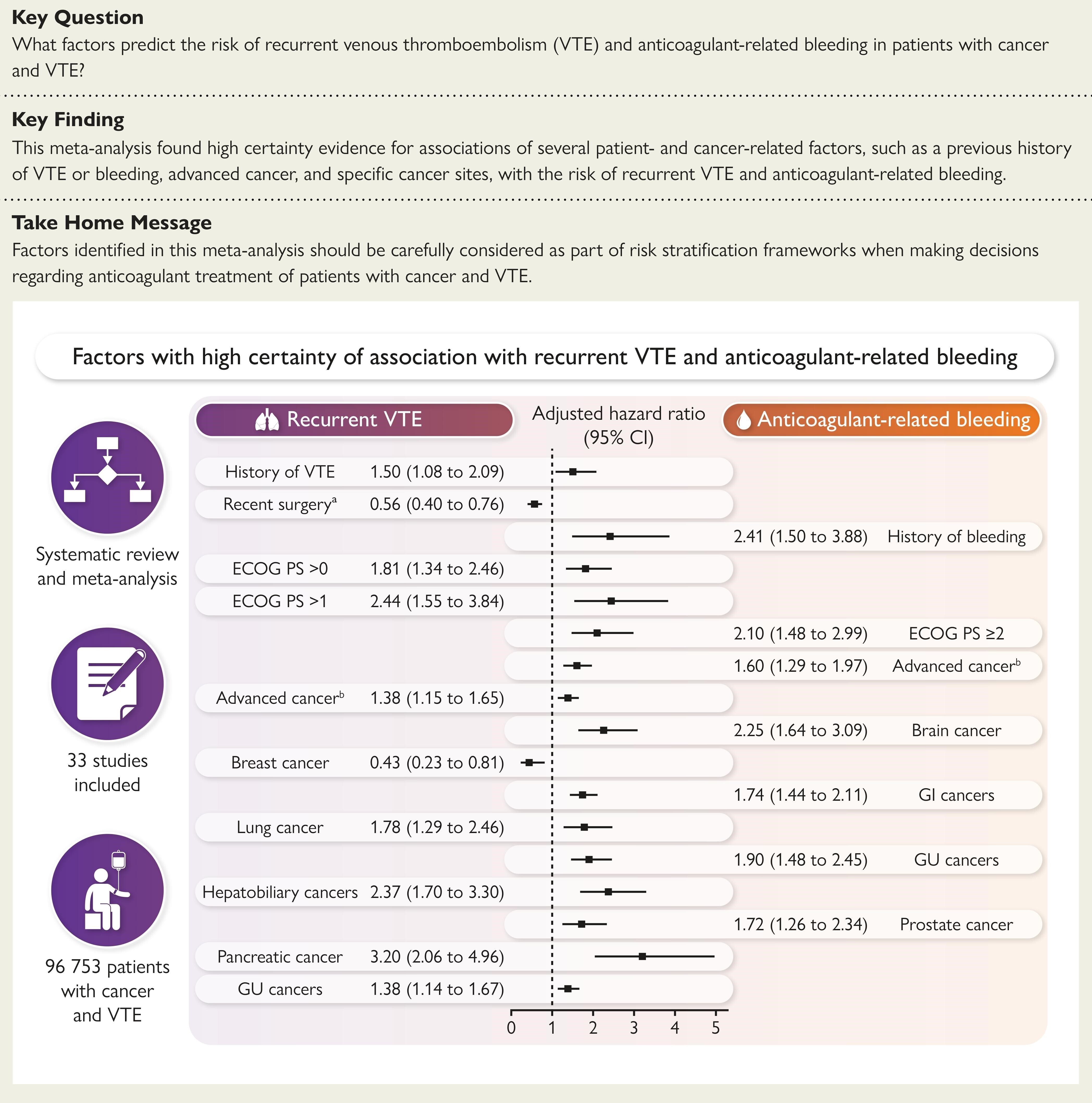
Résumé des principaux résultats de la méta-analyse. Le graphique montre les facteurs pronostiques dont l'association avec le risque de récidive de thrombose veineuse (TEV) et de saignement lié aux anticoagulants était hautement certaine. La certitude des données probantes a été évaluée à l'aide de l'approche Grading of Recommendations Assessments, Development and Evaluation. Les facteurs dont le rapport de risque ajusté groupé est supérieur à 1 sont associés à un risque accru, tandis que ceux dont le rapport est inférieur à 1 sont associés à un risque réduit.
a Au cours des 3 derniers mois.
b Maladie métastatique et cancer de stade IV. IC, intervalle de confiance ; ECOG PS, indice de performance de l'Eastern Cooperative Oncology Group ; GI, gastro-intestinal ; GU, génito-urinaire ; TEV, thromboembolie veineuse.
| Définition | |
|---|---|
| Cancer actif |
|
| Saignement cliniquement pertinent | Saignement majeur :
|
Définitions de la Société internationale sur la thrombose et l'hémostase pour le cancer actif et les saignements cliniquement pertinents
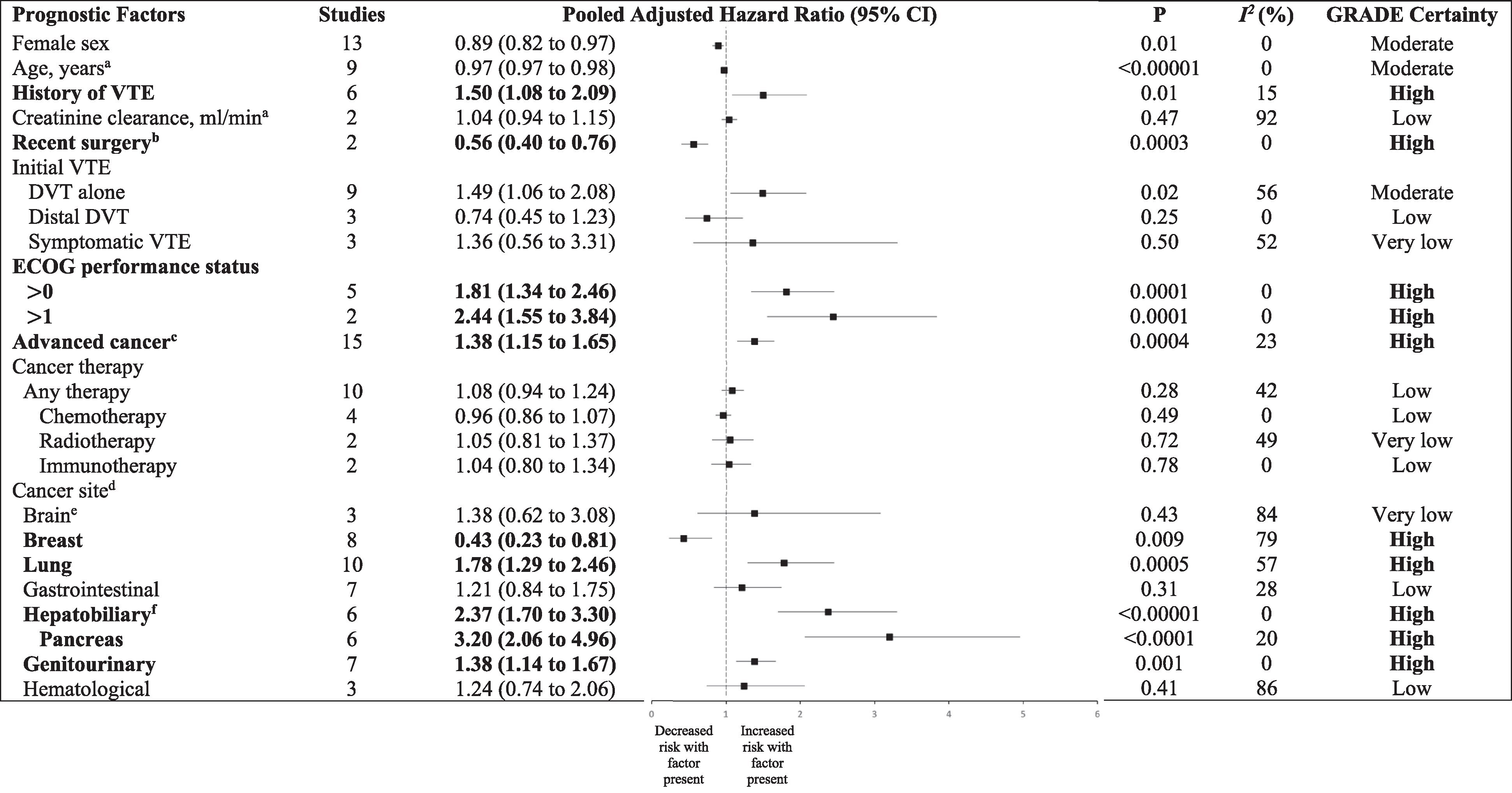
Associations entre facteurs pronostiques et thromboembolie veineuse récurrente. Les facteurs présentant une certitude manifeste d'association sont mis en évidence en gras. TVP, thrombose veineuse profonde ; ECOG, Eastern Cooperative Oncology Group ; GRADE, Grading of Recommendations, Assessment, Development and Evaluation ; TEV, thromboembolie veineuse.
a Variable continue (par augmentation d'une unité).
b Au cours des 3 mois précédents.
c Inclut les maladies métastatiques ou les cancers de stade IV.
d Le groupe de référence pour chaque site cancéreux variait selon les études individuelles et aurait pu être n'importe quel autre site cancéreux.
e Tumeur primitive du système nerveux central.
f Le cancer du pancréas peut être inclus dans la catégorie des cancers hépatobiliaires selon les définitions utilisées dans les études individuelles
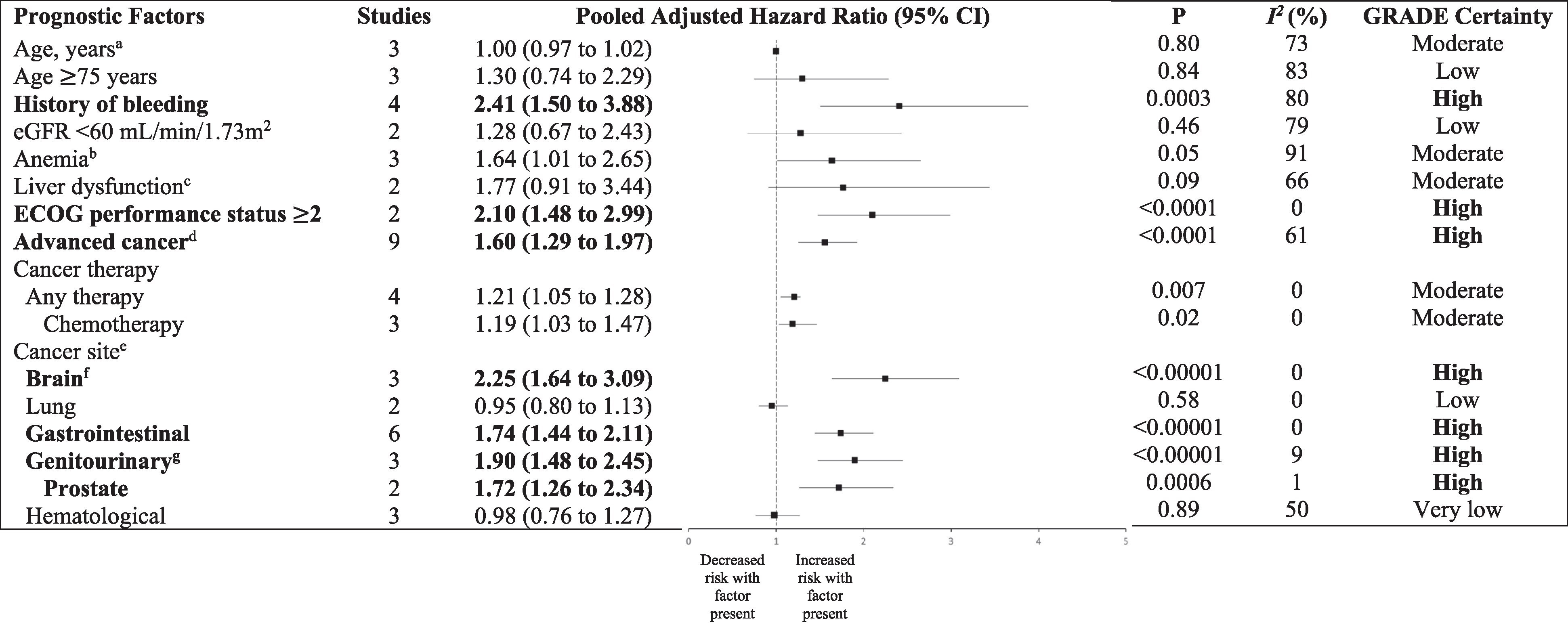
Associations entre les facteurs pronostiques et les saignements cliniquement pertinents liés aux anticoagulants. Les facteurs avec une certitude élevée d'association sont mis en évidence en gras. DFGe, débit de filtration glomérulaire estimé, ECOG, Eastern Cooperative Oncology Group, GRADE, Grading of Recommendations, Assessment, Development and Evaluation.
a Variable continue (par augmentation d'une unité).
b Définie comme une hémoglobine < 10 g/dL ou un test d'hématocrite < 30 % ou une hémoglobine < 13 g/dL chez les hommes et < 12 g/dL chez les femmes.
c Définie comme la présence d'une maladie hépatique chronique (p. ex. cirrhose) ou une preuve biochimique d'un dérangement hépatique important.
d Inclut une maladie métastatique ou un cancer de stade IV. Le groupe de référence pour chaque site cancéreux variait en fonction des études individuelles et aurait pu être n'importe quel autre site cancéreux.
e Tumeur primitive du système nerveux central. Le cancer de la prostate peut être inclus dans la catégorie des cancers génito-urinaires en fonction des définitions utilisées dans les études individuelles
Discussion
"Cette revue systématique et méta-analyse a mis en évidence des données probantes de haute certitude concernant l'association de plusieurs facteurs importants liés au patient et au cancer avec le risque de récidive de thrombose veineuse profonde (TEV) et de BCR liée aux anticoagulants chez les patients atteints de TEV associée à un cancer.
Des facteurs tels que des antécédents de TEV, un indice de performance ECOG > 0, un cancer avancé et des localisations cancéreuses spécifiques, notamment les cancers du poumon, hépatobiliaires, du pancréas et génito-urinaires, étaient associés à un risque accru de récidive de TEV. À l'inverse, une intervention chirurgicale récente et un cancer du sein étaient associés à un risque réduit.
Les facteurs associés à un risque accru de BCR liée aux anticoagulants comprenaient des antécédents de saignement, un indice de performance ECOG ≥ 2, un cancer avancé et des cancers du cerveau, de la prostate et des systèmes gastro-intestinal et génito-urinaire.
Ces facteurs pronostiques jettent les bases d'une approche adaptée au risque du traitement anticoagulant pour la TEV associée au cancer .
Les cliniciens peuvent utiliser ces facteurs pronostiques clés pour informer les patients de leur ppronostic. Ils peuvent égalementintégrer ces facteurs dans les discussions décisionnelles partagées avec eux afin de déterminer la durée et l'intensité optimales du traitement anticoagulant pour les thromboses veineuses (TEV) associées au cancer.
Par exemple, les patients présentant un risque élevé de récidive de TEV et un faible risque hémorragique pourraient potentiellement bénéficier d'un traitement anticoagulant plus long (par exemple, au moins 6 mois) et plus intensif (par exemple, sans réduction de la dose d'HBPM après les 30 premiers jours de traitement), tandis que ceux présentant un risque plus faible de récidive de TEV et un risque hémorragique plus élevé pourraient potentiellement bénéficier d'un traitement anticoagulant plus court (par exemple, au moins 3 mois) ou moins intensif.
Nous avons également constaté, sur la base de données probantes de certitude modérée, qu'une TVP isolée comme événement thromboembolique veineux initial était probablement associée à un risque accru de récidive de thromboembolie veineuse, et que le sexe féminin et l'âge étaient probablement associés à une diminution du risque.
À l'inverse, nous avons montré avec une certitude modérée que l'anémie, le dysfonctionnement hépatique et les traitements anticancéreux, y compris la chimiothérapie, étaient probablement associés à un risque accru de BCR liée aux anticoagulants, tandis que l'âge n'avait probablement aucun effet.
Nombre de ces facteurs sont connus pour être des prédicteurs établis de thromboembolie veineuse récurrente et de saignements liés aux anticoagulants chez les patients atteints de thromboembolie veineuse non cancéreuse. Toutefois l'impact de certains facteurs (tels que l'âge) chez les patients atteints de cancer peut être plus complexe. Il pourrait donc être influencé par des variables comme les types de cancer.
Les recherches futures devraient viser à valider ces facteurs auprès de divers groupes de patients et à améliorer la compréhension de leur association chez les patients atteints de thromboembolie veineuse associée au cancer. Les cliniciens peuvent également intégrer les facteurs pronostiques clés identifiés avec des données probantes de certitude élevée, ainsi que ces facteurs traditionnels étayés par des données probantes de certitude modérée, afin de faciliter davantage les décisions thérapeutiques individualisées.
Les résultats de notre étude ont également des implications pour les recherches futures.
Bien que des outils d'évaluation du risque clinique tels que le score d'Ottawa pour la thromboembolie veineuse récurrente et les scores CAT-BLEED et B-CAT pour la CRB liée aux anticoagulants soient disponibles , leur performance prédictive est limitée et leur validation externe est insuffisante.
Dans ce contexte, les résultats de notre étude pourraient servir à orienter les études futures afin de développer des modèles de prédiction plus précis et plus fiables dans ce contexte.
Par exemple, nous avons constaté qu'un indice de performance ECOG > 1 et un cancer du pancréas étaient associés à un risque de plus de deux fois plus élevé de thromboembolie veineuse récurrente. De même, des antécédents de saignement, un indice de performance ECOG ≥ 2 et un cancer du cerveau étaient associés à un risque de plus de deux fois plus élevé de CRB liée aux anticoagulants. Certains de ces facteurs ne sont pas inclus dans les outils d'évaluation du risque existants et leur intégration pourrait améliorer la performance prédictive des modèles nouveaux ou révisés.
Une meilleure compréhension des facteurs pronostiques a non seulement des implications pour les soins au chevet du patient, mais peut également fournir des informations précieuses pour la conception et l'analyse des essais cliniques. Par exemple, dans l'essai CASTA-DIVA, patients devaient répondre aux critères de risque élevé de récidive de thrombose veineuse (définis par un score d'Ottawa ≥ 1) pour être admissibles à l'inclusion. Les résultats de notre étude pourraient éclairer de futurs essais évaluant de nouveaux traitements anticoagulants pour la thrombose veineuse associée au cancer afin de garantir l'efficacité et la sécurité du traitement chez les patients à risque élevé.
Conclusions
Nous avons trouvé des preuves de haut niveau de certitude concernant l'association de plusieurs facteurs importants liés au patient et au cancer avec le risque de récidive de thrombose veineuse profonde et de BCR liée aux anticoagulants. Les résultats de cette étude doivent soigneusement être considéré pour leur intégration dans les cadres de stratification du risque afin d'orienter les décisions thérapeutiques anticoagulantes chez les patients atteints de thrombose veineuse profonde associée au cancer.
SYNTHESE
Cet article est une méta-analyse publiée dans l'European Heart Journal en 2025, intitulée "Predictors of recurrent venous thromboembolism and bleeding in patients with cancer." L'objectif de l'étude est d'identifier les facteurs de risque pour la thromboembolie veineuse (TEV) récurrente et les saignements liés aux anticoagulants chez les patients atteints de cancer. Les auteurs ont examiné 33 études, incluant près de 97 000 patients, pour analyser ces facteurs. Les résultats soulignent des associations significatives entre certaines caractéristiques des patients et du cancer, telles que les antécédents de TEV ou de saignement, le statut de performance ECOG, le cancer avancé et des sites de cancer spécifiques, avec un risque accru de complications. Les conclusions de l'étude visent à améliorer les stratégies de stratification du risque pour la gestion des anticoagulants chez ces patients. (NotebooKLM)
INNOVTE 2024
Complément d'infos
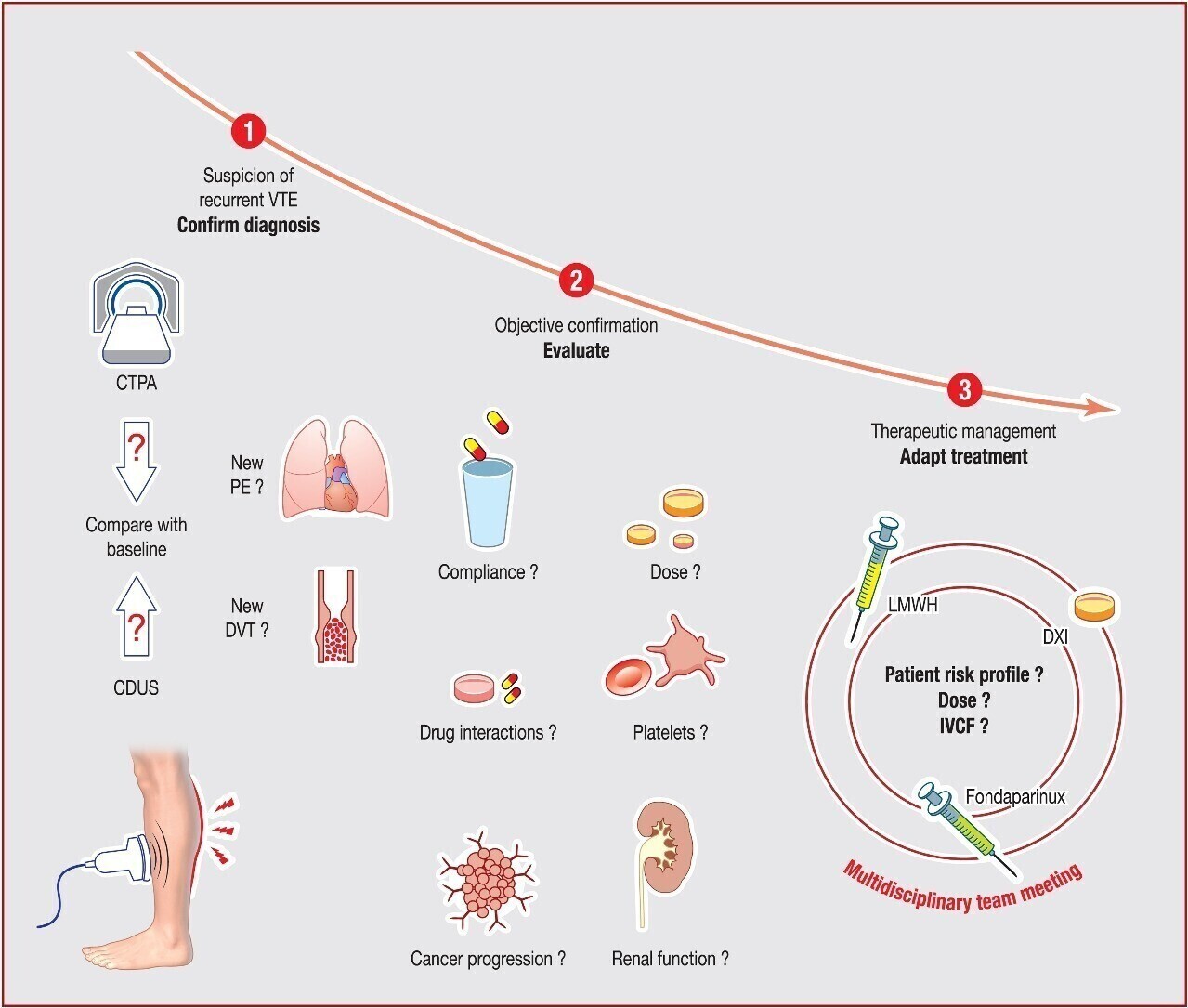
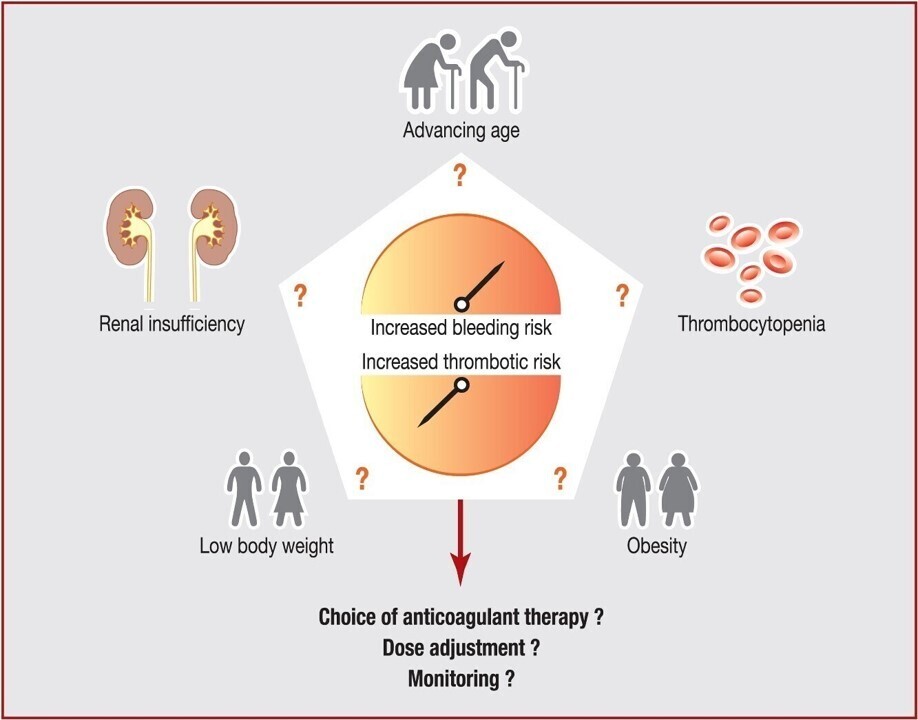
La prise en charge thérapeutique d'une MTEV (TVP et ou EP) pose deux problèmes : le risque de récidive et le risque hémorragique. Mais, ces deux risques sont amplifiés par rapport à la MTEV hors cancer. Le cancer, son type, son évolutivité, la présence de métastases sont à considérer, de même que les traitements du cancer. Le risque hémorragique induit par l'anticoagulation aussi. Cet article fait un point précieux sur ces deux problèmes. Il est important de souligner que cette prise en charge thérapeutique soit réalisée par des équipes expérimentées en matière de MTEV et d'anticoagulation. L'IA sera certainement un outil prédictif très utile pour la gestion de ces patients, voire indispensable . En attendant, ne pas hésiter à utiliser DRUGS.COM pour les interactions du traitement pharmacologique du cancer et leur risque hémorragique. Le choix entre HBPM et AOD se fera au cas par cas en tenant compte aussi et surtout des souhaits du patient. Une remarque : la récidive d'une MTEV au décours d'un cancer connu mais stabilisé n'est pas forcément en relation avec ce cancer, dans certains cas, il faut rechercher le deuxième cancer. Autre point : ces patients qui associent MTEV/CANCER doivent être suivis notamment sur le plan cardiovasculaire, le cancer est un sur risque CV. Ne pas sous-estimer ce risque, trop souvent ignoré et donc pas pris en charge.
Une étude importante de RIETE et d'Isabelle Mahé
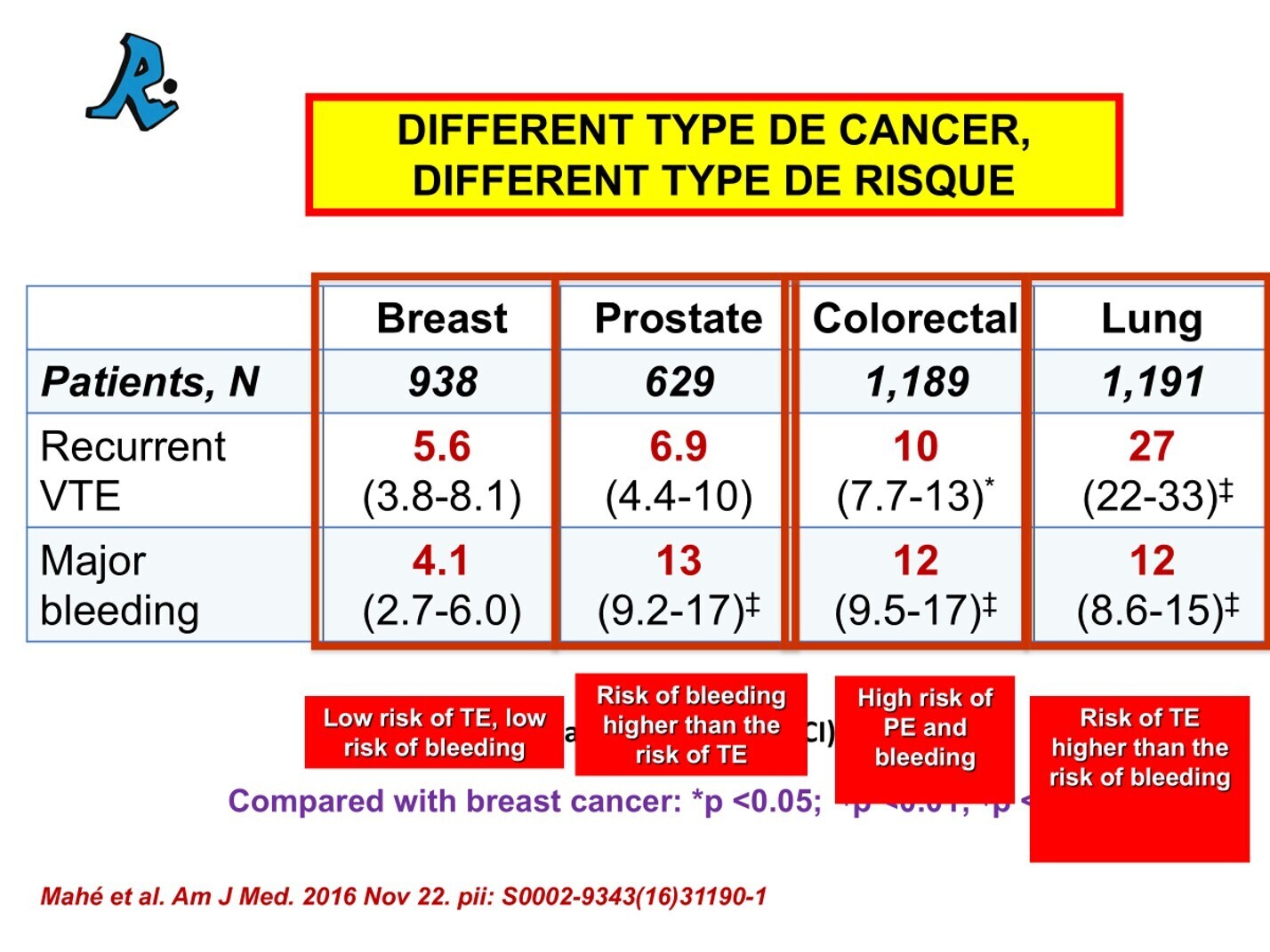
Copyright : Dr Jean Pierre Laroche / 2025

